Пациент не придерживается диеты при сахарном диабете: Аптека Ригла – забронировать лекарства в аптеке и забрать самовывозом по низкой цене в Москва г.
Диета при диабете | Medtronic Diabetes Russia
Диета при диабете: основы
Все продукты питания содержат три главные категории питательных веществ: белки, жиры и углеводы. Основной тип нутриентов, влияющих на уровень сахара (глюкозы) в крови, — углеводы. Наверняка Вы уже знаете, что при переваривании углеводы превращаются в энергию, необходимую организму, или глюкозу. Затем глюкоза поступает в кровоток и вызывает повышение уровня сахара в крови. Обычно это происходит через 15 минут после еды, в зависимости от типа и количества пищи. Чтобы сахар в форме глюкозы мог перемещаться из кровотока в клетки, обеспечивая их энергией, необходим инсулин. Поскольку люди с диабетом 1 и иногда 2 типа инсулинозависимы, им важно знать количество углеводов во всех потребляемых продуктах питания и напитках. Умение выполнять подсчет углеводов в еде помогает рассчитать дозу инсулина, которую нужно ввести с помощью шприц-ручки или инсулиновой помпы.
Какие продукты содержат углеводы?
- Крахмалистые продукты: хлеб, хлопья, крекеры, рис, паста и крупы
- Крахмалистые овощи: картофель, горох, фасоль и кукуруза
- Фрукты и фруктовые соки
- Молоко и йогурт
- Сладости: мед, столовый сахар, сироп, желе, конфеты, спортивные напитки, печенье, торты, выпечка, мороженое и пудинги
Два метода подсчета углеводов:
- Система хлебных единиц
Суть данного метода состоит в представлении продуктов питания в виде порций, каждая из которых содержит по 10 грамм углеводов.
- Подсчет количества углеводов
Данная система предполагает взвешивание продуктов и расчет количества углеводов в каждой порции. Основные инструменты, с помощью которых выполняется подсчет углеводов, — кухонные весы, надписи на упаковках продуктов, таблицы калорийности продуктов и книги рецептов с недельным меню.
Питание при сахарном диабете, как 1, так и 2 типа, можно основывать и на специальных диетах, многие из которых зарекомендовали свою успешность. Однако прежде чем пробовать новый план питания, обязательно проконсультируйтесь со своим врачом или диетологом.
Продукты с низким ГИ
Некоторые больные диабетом отмечают, что диета с низким гликемическим индексом (ГИ) помогает снизить уровень гликированного гемоглобина. Замена продуктов с высоким ГИ продуктами с низким ГИ позволяет избежать резкого попадания сахара в кровоток после приема пищи, что, в свою очередь, исключает резкие скачки уровня сахара в крови.
Продукты питания с высоким ГИ:
- Продукты с патокой, медом и кукурузным сиропом
- Белый хлеб и продукты из белой муки
- Картофель, кукуруза и морковь
- Белый рис и белые макаронные изделия
- Чипсы и попкорн
- Сладкие фрукты (например, ананас, дыня, бананы)
- Сладкие напитки, пиво и большинство ликеров
Продукты с низким ГИ медленнее усваиваются в организме и не вызывают резкого повышения сахара после приема пищи. Продукты с низким ГИ:
- Все продукты с подсластителями (например, аспартамом, фруктозой и сахарином)
- Хлеб из цельнозерновой ржаной или пшеничной муки
- Орехи, оливки и сыр
- Красное вино
Выбирая, какая диета станет основой вашего ежедневного рациона, обязательно обращайте внимание на ее сбалансированность. Согласно рекомендации Национальной службы здравоохранения, в рационе следует увеличивать количество клетчатки, снижая при этом количество потребляемых жиров (в частности, насыщенных жиров) Несмотря на то, что эта рекомендация большей частью относится к больным диабетом 2 типа, которые борются с лишним весом, она также будет полезна и для больных диабетом 1 типа.
Несмотря на то, что эта рекомендация большей частью относится к больным диабетом 2 типа, которые борются с лишним весом, она также будет полезна и для больных диабетом 1 типа.
Диета при гестационном диабете
сли у Вас впервые выявлен гестационный диабет, наверняка Вы задаетесь вопросами, от каких продуктов Вам придется отказаться и как новый диагноз повлияет на ваш рацион в целом. Ответы на эти вопросы полностью зависят от Вашего текущего ежедневного рациона.
Если обнаруженный у Вас тип диабета не является инсулинозависимым, Вам необходимо постоянно следить за количеством потребляемых углеводов, так как они оказывают непосредственное влияние на уровень сахара в крови, контроль которого будет довольно сложной задачей без введения внешнего инсулина. Сократите количество потребляемых углеводов, равномерно распределив их потребление в течение дня — это позволит избежать резких скачков сахара и поможет поддерживать уровень сахара в пределах нормального диапазона.
Как правило, диета при гестационном диабете, предполагает отказ от таких продуктов:
- Сырые яйца и яйца, сваренные всмятку, либо яичница в виде глазуньи
- Рыба с высоким содержанием ртути (рыба-меч, акула, марлин)
- Продукты с высоким содержанием углеводов, в которых полностью или практически отсутствуют полезные вещества
- Печень
- Непастеризованное молоко
И наконец, у женщин с выявленным гестационным диабетом присутствует риск развития заболевания во время последующих беременностей, а также риск развития диабета 2 типа2. В связи с этим, очень важно придерживаться принципов здорового питания и после рождения ребенка.
В связи с этим, очень важно придерживаться принципов здорового питания и после рождения ребенка.
Инсулинотерапия
Большинство диабетиков придерживаются одного из двух режимов инсулинотерапии:
Традиционная схема с двукратным введением инсулина
При такой схеме с использованием двух инъекций (в утреннее и вечернее время) больной вводит одинаковое количество инсулина, потребляя при этом одинаковое количество углеводов (в т. ч. совершая три приема пищи в одинаковое время) и постоянно выполняя физические упражнения. Существенные изменения ежедневного режима требуют постоянного мониторинга, поскольку при потреблении значительно большего количества углеводов либо увеличении интенсивности физической нагрузки могут потребоваться корректировки обычной дозы инсулина.
Базально-болюсный режим
Если Вы предпочитаете свободный режим дня, Вам подойдет базально-болюсный режим. Основное отличие между базальным и болюсным инсулином состоит в том, что базальный инсулин — это фоновый инсулин, целью которого является поддержание уровня сахара в крови в пределах нормы в период отсутствия приемов пищи, а болюс — это инсулин быстрого действия, целью которого является предотвращение резких скачков уровня сахара после приема пищи3.
Базально-болюсный режим предполагает совершение многократных инъекций инсулина для имитации физиологической секреции инсулина поджелудочной железой. Использование данного режима обеспечивает максимальную гибкость, однако требует постоянного выполнения подсчета углеводов в целях точного отражения потребностей организма.
Мы в Medtronic понимаем всю сложность выполнения точных расчетов необходимой дозы инсулина. Именно поэтому в наших инсулиновых помпах предусмотрена специальная функция, которая позволяет облегчить процесс расчета дозы инсулина. В ходе выполнения расчетов учитываются такие факторы: количество потребляемых углеводов, уровень сахара в крови, углеводный коэффициент и количество активного инсулина в организме. Таким образом, Ваш организм получает ровно столько инсулина, сколько необходимо для поддержания уровня сахара в крови в пределах нормального диапазона. В свою очередь, это позволяет избежать ошибок при расчете дозы инсулина. Сознательный пропуск доз инсулина или их уменьшение именуется диабулимией.
- Тяжелое обезвоживание
- Электролитный дисбаланс
- Заболевания периферических артерий
- Неконтролируемое возрастание уровня глюкозы в крови
- Диабетический кетоацидоз
- Бактериальные инфекции кожи
- Ретинопатию, нейропатию
- Инсульт
- Атеросклероз
- Кому
Как правило, диабулимией страдают представительницы женского пола, однако данное расстройство также встречается и среди мужчин4. Несмотря на то, что диабулимия не является официально признанным заболеванием, это очень опасное заболевание, которое может ускорить процесс развития диабетических осложнений.
Школа диабета — Диета при сахарном диабете: меню на каждый день
Диета при сахарном диабете
Рациональная, сбалансированная диета – важный компонент успешного контроля гликемии. Современные рекомендации по лечению диабета не предусматривают глобальных запретов, однако учитывать и вид продуктов, и их количество необходимо. Каким должно быть питание при сахарном диабете, как составить здоровый рацион и от каких продуктов лучше отказаться?
Советы для снижения уровня сахара
Снижения уровня сахара при сахарном диабете помогает достичь сочетание физической активности, прием медикаментов и сбалансированное питание. Этот баланс поможет:
- поддерживать уровень глюкозы в крови, артериальное давление и холестерин в целевых диапазонах;
- похудеть или остаться при здоровом весе;
- предотвратить развитие осложнений;
- сохранить хорошее самочувствие и энергичность 1.

Существуют общие правила составления рациона для контроля содержания сахара:
- Правило тарелки. Возьмите тарелку диаметром 23 см и мысленно разделите ее на 4 равные части. Половину ее должны составлять овощи (кроме картофеля, гороха и кукурузы), четверть — нежирные белки, четверть — зерновые или другие крахмалистые продукты1
- Минимизация подслащенных продуктов: особенно опасны сладкие напитки – лимонады, чай с сахаром, промышленные фруктовые соки2
- В качестве перекусов лучше использовать свежие фрукты и овощи.
- Готовить пищу на пару, тушить, запекать в собственном соку, без добавления масла, так как оно увеличивает общую калорийность3
Разница диет при 1 и 2 типе диабета
При диабете I типа рацион может иметь обычную калорийность, свойственную людям схожего роста и массы. Диета имеет вспомогательный характер и четко соотносится с тем, сколько инсулина потребляет человек, живущий с диабетом.
Диабет II типа часто сопровождается повышенной массой тела, артериальной гипертонией, гиперхолестеринемией и метаболическим синдромом. Поэтому диета направлена прежде всего на снижение массы тела. Это проявляется в сниженной калорийности пищи, уменьшении количества жиров и легкоусвояемых углеводов в рационе.
Но есть и общие моменты: обе группы лиц требуют полноценного сбалансированного рациона как по белкам, жирам и углеводам, так и по витаминам, жидкости и минеральным веществам 2,3.
Сахарный диабет 1 типа: принципы питания
При диабете 1 типа клетки поджелудочной железы не производят гормон инсулин, который обеспечивает проникновение глюкозы из кровяного русла в клетки. Основа лечения в этом случае — возмещение дефицита инсулина за счет введения его извне. При этом инсулин должен поступать в такой дозе, чтобы обеспечить транспорт всей поступающей с продуктами глюкозы из крови в клетки 2.
Как снизить риск осложнений при диабете 1 типа
Правила, которых необходимо придерживаться, при составлении меню 2,3:
- Белки и жиры людям можно потреблять без ограничений (при условии нормальной массы тела и с учетом калорийности). При избыточном весе рекомендуется ограничивать содержание жиров в рационе.
- Большинство овощей можно есть практически без ограничений. Без подсчета уровня сахара можно есть зеленые листовые овощи, кабачки, перец, капусту, а также бобовые при условии потребления в умеренных количествах (около 200 г на прием пищи).
- Углеводы, которые содержатся в зерновых (хлеб), фруктах, некоторых овощах (картофель, кукуруза), молоке и молочных продуктах, а также в сахаре, нужно учитывать. Вести подсчет углеводов помогает система хлебных единиц.
Система хлебных единиц
За одну хлебную единицу принимают количество любого продукта, которое содержит от 10 до 12 граммов углеводов. Именно столько содержится в одном куске хлеба, поэтому и единицы называют хлебными (ХЕ). Узнать их содержание в том или ином продукте можно из специальных таблиц 2.
Именно столько содержится в одном куске хлеба, поэтому и единицы называют хлебными (ХЕ). Узнать их содержание в том или ином продукте можно из специальных таблиц 2.
Система хлебных единиц помогает определиться с дозой инсулина короткого действия, который вводят перед приемом пищи. Для этого нужно измерить уровень глюкозы и посчитать, сколько единиц содержит порция, которую планируется съесть. Согласно рекомендациям, в одной порции должно быть не более 8 ХЕ. На основании этих данных и рассчитывается необходимая доза инсулина 2,4.
Сахарный диабет 2 типа: принципы питания
Рацион при сахарном диабете 2 типа зависит от массы тела: при нормальном весе количество калорий должно соответствовать затратам, при повышенном – быть ниже их (низкокалорийный рацион, гипокалорийная диета).
Основные принципы питания при диабете 2 типа 3-6:
- Пища должна быть богата клетчаткой, которая тормозит усвоение сахара, препятствуя резкому повышению уровня глюкозы в крови.
 Этого достигают за счет высокого содержания в рационе овощей. В среднем уровень клетчатки в дневном меню должен составлять от 20 до 40 граммов.
Этого достигают за счет высокого содержания в рационе овощей. В среднем уровень клетчатки в дневном меню должен составлять от 20 до 40 граммов. - При приготовлении пищи лучше свести кулинарную обработку к минимуму. Важно помнить, что при измельчении, термической обработке содержащих углеводы продуктов глюкоза усваивается гораздо быстрее.
- Сахар и содержащие его продукты, в том числе чай, кофе с сахаром, должны быть максимально ограничены.
- Сахарозаменители можно есть в умеренных количествах, с учетом калорийности. Некалорийные сахарозаменители сахарин и аспартам можно потреблять по мере необходимости. Так называемые аналоги сахара ксилит, сорбит, фруктоза богаты калориями, поэтому их не рекомендуют при избыточном весе.
- Алкоголь вреден для здоровья, в том числе и при сахарном диабете. Он имеет высокую калорийность – 1 грамм чистого спирта содержит 7 ккал — и может способствовать повышению массы тела и ухудшению контроля над диабетом.

Принципы питания, направленные на снижение риска осложнений при диабете 2 типа
Для снижения рисков развития сердечно-сосудистых осложнений, а также нормализации липидного обмена важно соблюдать еще несколько принципов здорового питания 2-6:
- Сократить содержание насыщенных жиров: они не должны составлять более 10% от общего дневного количества калорий. Насыщенными жирами богаты красное мясо, молочные продукты, выпечка, фастфуд, яичные желтки, колбасные изделия.
- Ненасыщенные жиры нужно употреблять в пищу в необходимых количествах. Они содержатся в растительных маслах, рыбе, орехах, семечках. Около 2/3 всего количества жиров должны иметь растительное происхождение — оливковое и другое растительное масло.
- Содержание соли необходимо снизить до 5 граммов в сутки, а при наличии отеков – до 3 граммов.
Правила питания на каждый день
- Употреблять больше пищевых волокон.
 Существуют данные о снижении смертности у лиц с диабетом при добавлении в их рацион клетчатки (не менее 14 г на 1000 г съеденной пищи).
Существуют данные о снижении смертности у лиц с диабетом при добавлении в их рацион клетчатки (не менее 14 г на 1000 г съеденной пищи). - Максимально ограничить содержание трансжиров: на этикетке продуктов они обозначаются как «гидрогенизированные растительные жиры», «маргарин», «заменитель молочного жира» и т.д. 8
- Уменьшить количество сахаров, очищенных злаков и высококрахмалистых продуктов.
- Заменить сахар подсластителями.
- Отдавать предпочтения цельным продуктам. 9
Какие продукты нельзя употреблять?
Жестких ограничений на запрет употребления продуктов нет. Следует ограничить:
- подслащенные напитки, йогурты;
- кондитерские изделия: пирожные, печенье, зефир, вафли, торты, джемы, мармелад, варенье и т.д.;
- алкоголь, особенно сладкие газированные напитки, полусладкие и сладкие вина (больше, чем полбокала в день) 9
Примерное меню на день
Завтрак: омлет из 2 яиц с помидорами, салат из редиса и сельдерея. Хлеб. Чашка несладкого кофе.
Хлеб. Чашка несладкого кофе.
Обед: куриная грудка, запеченная с лимоном и специями, на гарнир – стручковая фасоль. Овощной суп. Травяной чай.
Полдник: яблоко, небольшая миска соленого творога с зеленью.
Ужин: запеченная горбуша с тушеной капустой на гарнир. Кефир.
Диета при сахарном диабете: питание, диабетическое меню, какой рацион для лечения на неделю
Общие сведения
Сахарный диабет – группа заболеваний, для которых свойственно стойкое повышение уровня сахара в крови., Эти заболевания приводят к развитию тяжелых осложнений, в первую очередь, сосудистых: ишемическая болезнь сердца, инфаркт миокарда, инсульт, а также почечная недостаточность и даже гангрена. Диабет нередко встречается у беременных, в таком случае его называют гестационным. Но диету не назначают, так как обычно он проходит после родов.
Люди, которые употребляют много сахара в пищу, чаще полнеют. Этому способствует современный ритм жизни и особенности труда – путь до работы сидя в машине, а сама работа сидячая, офисная. Недостаток физической нагрузки способствует развитию гиподинамии. Естественно, масса тела начинает увеличиваться. Развиваются нарушения обмена веществ.
Этому способствует современный ритм жизни и особенности труда – путь до работы сидя в машине, а сама работа сидячая, офисная. Недостаток физической нагрузки способствует развитию гиподинамии. Естественно, масса тела начинает увеличиваться. Развиваются нарушения обмена веществ.
Зачем нужна диета при диабете
Человеку с сахарным диабетом назначают определенную диету. Многие ошибочно полагают, что приходится отказываться от сладкого. На самом деле, в рационе человека с сахарным диабетом половину рациона должны занимать углеводы, но углеводы «невредные». Следует помнить – так называемые «быстрые» углеводы – сахар, пончики, плюшки, баранки, белый хлеб вызывают пиковое повышение уровня сахара в крови человека и потому не рекомендованы пациентам с диабетом.
Большинству людей с диабетом будет проще контролировать уровень глюкозы в крови, если получится снизить вес. Диета должна служить двум целям:нормализации уровня сахара в кровии снижения калорийности рациона. Не существует универсальных рекомендаций для людей с диабетом 1 и 2 типа, так как есть риск того, что из состоянии гипергликемии человек перейдет в гипогликемию (слишком низкий уровень глюкозы в крови), а это чревато серьезными осложнениями вплоть до развития комы.
Особенности диеты для диабетиков
Если говорить о питании пациента с сахарным диабетом 2 типа, любопытно начать с рассказа о водке. Водка –очень калорийный продукт. В одном грамме содержится примерно 7 килокалорий, в одном грамме жира – 9 килокалорий. Если сравнить с белками и углеводами, там килокалорий примерно вдвое-втрое меньше.
Многие считают, что водка понижает уровень сахара крови. Так оно и есть на самом деле, но патологическим, ненормальным вредным путем. Уровень сахара в крови снижается, но тут же возникает повышение аппетита. Человеку хочется эту водку закусить, а раз он закусил, добавил себе еще калорий.
Калораж: чем крепче напиток, тем он калорийнее. Бутылка вина обладает примерно в три раза меньшей калорийностью по сравнению с водкой, пиво – еще меньшей.
Строго говоря, пациенту с сахарным диабетом нужно минимизировать в первую очередь потребление алкоголя.
Углеводы бывают двух видов: легко усваиваемые (быстрые) и так называемые медленные. К медленно усваиваемым относятся крупы, макароны, картофель. В рационе дибетика обязательно должны быть углеводы. Если взять тарелку и поделить ее на четыре части, примерно половину должны занимать углеводы, четверть –жиры и четверть – белки.
К медленно усваиваемым относятся крупы, макароны, картофель. В рационе дибетика обязательно должны быть углеводы. Если взять тарелку и поделить ее на четыре части, примерно половину должны занимать углеводы, четверть –жиры и четверть – белки.
Животные жиры чрезвычайно опасны. Поэтому полезнее отдать предпочтение рыбе, а не мясу. Если есть курицу, то, естественно, снимать с нее кожу и удалять жир. Если говорить о говядине, свинине, нужно снизить калораж и сам по себе объем потребления этих жиров. Рыба и мясо это еще и отличные источники белка. Однако не стоит делать акцент только на них – в растительной пище вроде сои и пшеницы тоже много белка, иногда даже больше, чем в животных источниках.
Важно! Питание должно быть размеренным, умеренным, пять-шесть раз в день по чуть-чуть, раз в три часа, насыщаясь, но ни в коем случае не три раза в день.
Также рекомендуют уделять время на основные приемы пищи – завтракать и обедать не менее 30 минут. Если есть слишком быстро – в кровь попадает избыточное количество инсулина, а раз его много, ему нужно еще еды. И, не замечая, человек ест еще. Поэтому важно есть не отвлекаясь, не торопиться.
И, не замечая, человек ест еще. Поэтому важно есть не отвлекаясь, не торопиться.
Возможно вы что-то слышали про номерные диеты для людей с диабетом. Мы тоже слышали, и решили пригласить эксперта, профессора, заведующего эндокринологическим отделением ГБУЗ «ГКБ имени А.К. Ерамишанцева Департамента здравоохранения Москвы» – Леонида Юльевича Моргунова.
«В советское время активно использовали диабетические столы, так называемые номерные диеты. С тех пор диетология и вся наука в целом шагнула далеко вперед. Поэтому диабетический стол №9 – это устаревшее понятие, оно уже не применяется.»
Отличия питания при диабете 1 и 2 типов
Всем людям независимо от возраста, страдающим диабетом, важно питаться здоровой пищей, точно так же, как и людям без диабета. В рационе обязательно должны быть богатые клетчаткой продукты: фрукты, овощи, бобовые и цельнозерновые продукты.
Человеку с диабетом не нужно делать инсулин столько раз, сколько он поел. Например, больному сахарным диабетом 2 типа на таблетированной терапии инсулин не требуется – даже при необходимости есть шесть раз в день, маленькими порциями.
Но если человек получает инсулин, то должен делать его надо только перед основными приемами пищи. Перед тремя небольшими перекусами уже не надо.
Что такое гликемический индекс
Калории – эта энергия, которую можно получить с пищей. В магазине на упаковке любого продукта питания указано количество килокалорий в ста граммах продукта, количество белков, жиров, углеводов.
Но продукты разные, у них разный гликемический индекс – скорость всасывания углеводов в организме. Индекс ранжирован по шкале от нуля до ста. Есть продукты, которые медленно повышают уровень сахара, а есть, которые быстро, и это никак не зависит от калорийности. Чем выше индекс, тем сильнее повышается уровень сахара после употребления продукта.
Рисунок 1. Таблица продуктов с разным гликемическим индексом. Источник: СС0 Public DomainЧто такое хлебная единица
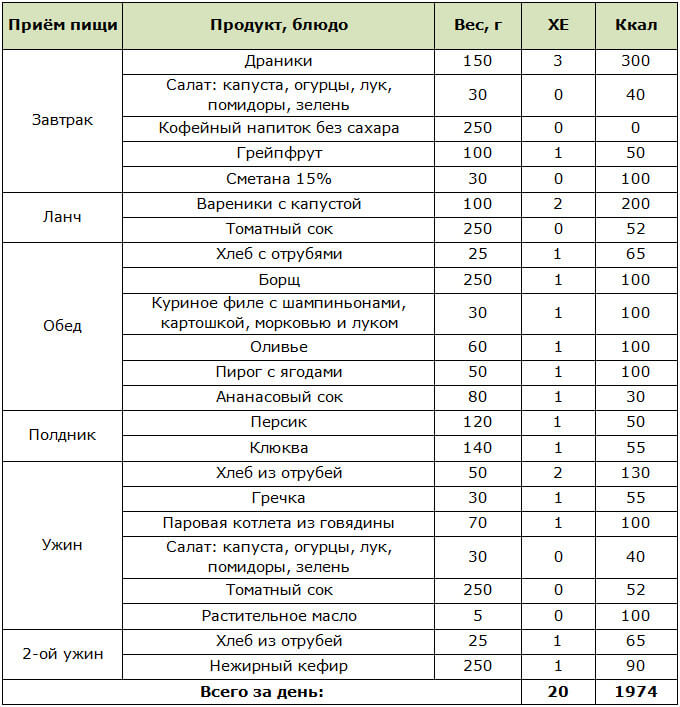
Хлебные единицы – параметр, разработанный немецкими эндокринологами для пациентов с сахарным диабетом 1 типа. Речь идет о количестве углеводов, которое примерно соответствует 12,5 граммам хлеба. Примерное количество хлебных единиц каждый пациент рассчитывает для себя сам, сколько ему нужно. Если один человек весит 100 килограммов, а другой 60, то им необходимо разное количество хлебных единиц. Но в данном случае речь идет об углеводах, сколько углеводов съесть.
Примерное количество хлебных единиц каждый пациент рассчитывает для себя сам, сколько ему нужно. Если один человек весит 100 килограммов, а другой 60, то им необходимо разное количество хлебных единиц. Но в данном случае речь идет об углеводах, сколько углеводов съесть.
Примерное необходимое количество хлебных единиц индивидуально. Оно зависит от того, сколько человек весит, занимается ли спортом, или, может, планирует длительную поездку или поход в клуб. В таком случае простой подсчет ХЕ не поможет. Нужно разбираться и в размерах порций и составе продуктов – для этого существует школа больных диабетом.
Согласно данным, предоставленным нам нашим экспертом: «Хлебные единицы – это понятие ориентировочное, приблизительное. Мы понимаем, что количество углеводов для пациентов с сахарным диабетом должно составлять примерно 50–55% от количества еды. Поэтому расчет – это вещь достаточно несложная, но требует все-таки некоего обучения.»
Таблицы продуктов
Разрешённые продукты
При сахарном диабете сладкое можно заменить только сладким – сахарозаменителями, фруктами. Можно, например съесть два-три персика, два апельсина или три яблока. Или можно съесть что-то, сделанное с сахарозаменителями. Дело в том, что продукты для людей с диабетом, в том числе и сладкие, отличаются, по сути дела, только одним – они дороже.
Можно, например съесть два-три персика, два апельсина или три яблока. Или можно съесть что-то, сделанное с сахарозаменителями. Дело в том, что продукты для людей с диабетом, в том числе и сладкие, отличаются, по сути дела, только одним – они дороже.
В меню должны быть полезные углеводы, продукты, богатые клетчаткой, рыба и «хорошие» жиры. Во время пищеварения сложные углеводы и дисахариды в кишечнике распадаются на более простые. В частности, сахар распадается на глюкозу и фруктозу, после чего из кишечника глюкоза всасывается в кровь. Избегайте продуктов и напитков с высоким содержанием жира, сахара и соли.
Продукты, богатые полезными жирами , способствуют снижению уровня холестерина. К ним относятся: авокадо, орехи, оливковое и арахисовое масла. Не забывайте, что, как и все жиры, они содержат большое количество калорий. Важно, чтобы в рационе диабетика было много продуктов с высоким содержанием клетчатки. Клетчатка замедляет процесс пищеварения в организме, высвобождение и всасывание глюкозы. Клетчаткой богаты овощи, фрукты, орехи, грибы и цельные крупы.
Клетчаткой богаты овощи, фрукты, орехи, грибы и цельные крупы.
Сделайте выбор в пользу рыбы, а не мяса. Ешьте её хотя бы два раза неделю. С полным списком предпочтительных и не очень рыб, можно ознакомиться на сайте FDA.
Запрещенные продукты
По возможности исключите легкоусвояемые углеводы и алкоголь. Такие углеводы означают быстрый подъем сахара крови, а если человек на инсулине, и быстро этот скачок попытается снизить, резкие перепады уровня сахара опасны для организма из-за риска развития острой сердечно-сосудистой патологии.
Диабет увеличивает риск сердечных заболеваний и инсульта, ускоряя развитие атеросклероз.
При диабете нужно ограничить:
- Насыщенные жиры (НЖ). Нужно есть поменьше животных жиров и избегать жирных молочных продуктов. Больше всего НЖ содержится в сливочном масле, жирной говядине, сосисках, колбасах и некоторых видах масла — кокосовом и пальмовом;
- Транс-жиры. Они образуются когда на пищевом производстве превращают жидкие масла в твердые жиры — так например делают маргарин.
 Больше всего их содержится в фаст-фуде, выпечке, тортах, пирожных. Транс-жиры лучше не употреблять совсем, независимо от того, есть у вас диабет или нет;
Больше всего их содержится в фаст-фуде, выпечке, тортах, пирожных. Транс-жиры лучше не употреблять совсем, независимо от того, есть у вас диабет или нет; - Холестерин. Лучше всего — не более 200 мг холестерина в день. Столько примерно содержится в одном курином яйце.
- Соль. Оптимально будет не более 2300 мг натрия в день. Это где-то одна чайная ложка соли, 6 грамм.
- В остальном, каких-то специальных ограничений в приеме продуктов нет. А еще можно чаще готовить самостоятельно. Так вы точно будете знать какая калорийность у блюда, сколько в нем белков, жиров, углеводов.
Сахарозаменители
Они бывают разные, синтетические и натуральные. Эти вещества практически не содержат калорий, но они порой в сотни раз слаще сахара. Проведено очень много исследований, которые не доказали их вреда.
Поэтому сахарозаменители использовать можно, умеренно. В список одобренных FDA сахарозаменителей входят: сахарин, неотам, ацесульфам, аспартам, сукралоза, адвантам, стевия и ло-хан-го.
Использовать их в избыточном количестве не стоит. Четыре-пять таблеток в день.
Важно! Многие ошибочно считают, что сахар можно заменить медом. Мед содержит огромное количество калорий, это легко усваиваемый углевод. Его нужно максимально ограничить. Он, конечно, очень полезен, но люди с диабетом должны его избегать.
Подробнее о сахарозаменителях, разрешённых в России, вы можете почитать в списке Роспотребнадзора здесь.
Правила составления меню
При 1 типе
Самое главное для больных диабетом 1 типа – получать все основные пищевые вещества в том же количестве, что и здоровые люди. Если нет склонности к полноте, то и по калорийности рацион не должен отличаться от нормы. Людям с СД-1 жизненно необходимо знать точно – как много углеводов в их еде.
Усреднённо, одна единица инсулина помогает усвоить 15 г углеводов. Это общность, и каждому человеку с диабетом 1-го типа важно знать своё индивидуальное соотношение инсулина к углеводам. Соотношение может меняться в зависимости от того, как давно у человека диабет, от веса и уровня физической активности.
Соотношение может меняться в зависимости от того, как давно у человека диабет, от веса и уровня физической активности.
Дозировка инсулина корректируется относительно уровня глюкозы в крови до еды. Если в крови уровень сахара выше целевого уровня, то для его снижения добавляются дополнительные единицы инсулина.
План питания должен включать в себя полезные белки, жиры и небольшое количество сложных углеводов, с низким гликемическим индексом. Лучше всего если белки и жиры будут поступать из растительных источников. Согласно большинству зарубежных рекомендаций при диабете диета наиболее точно и полно представлена в средиземноморском плане питания.
При 2 типе
На данный момент нет однозначных доказательств преимущества какого-то определенного плана питания для людей с сахарным диабетом 1 и 2 типов. Независимо от наличия диабета, рацион всегда должен быть богат некрахмалистыми овощами, цельнозерновыми и минимально обработанными продуктами. Но это не значит, что надо есть всё сырым. Ограничить следует продукты со свободным сахаром, переработанные злаки и мясные полуфабрикаты. Иногда людям с диабетом 2 типа врач может порекомендовать низкоуглеводную диету –самостоятельно на неё лучше не переходить, а проконсультироваться с диетологом.
Ограничить следует продукты со свободным сахаром, переработанные злаки и мясные полуфабрикаты. Иногда людям с диабетом 2 типа врач может порекомендовать низкоуглеводную диету –самостоятельно на неё лучше не переходить, а проконсультироваться с диетологом.
Рацион в каждом отдельном случае подбирается индивидуально и подразумевает учет общего состояния здоровья, предпочтений в еде, индивидуальных особенностей человека.
Важно! Если люди с диабетом 2 типа соблюдали диету длительное время, им периодически могут понадобиться консультации с диетологом, для актуализации плана питания.
В отличие от стиля, план питания – это конкретное руководство, помогающее людям планировать, когда, что и сколько нужно съесть ежедневно, опираясь на рекомендации выбранного стиля.
Метод диабетической тарелки широко используется в качестве базового руководства по питанию и обеспечивает наглядный визуальный подход для контроля калорийности.
Рисунок 2. Метод диабетической тарелки (диаметром 22-23 см). Источник: CDC
Источник: CDCЕсли вы будете знать, сколько углеводов вы съели, рассчитать правильную дозу инсулина будет намного проще. Как и что правильно считать в соответствии с рационом, вас всегда научат в диабетической школе.
Примеры меню на неделю
При составлении меню и сервировке порции еды есть одна хитрость. Можно одно и то же количество еды положить на большую тарелку и на маленькую. На маленькой кажется, что ее вроде бы много, а на большой –мало, а количество будет одним и тем же. Есть нужно только из маленьких тарелок.
Вот меню, оно рассчитано примерно на 2000-2500 калорий. В зависимости от веса и других индивидуальных особенностей, может понадобиться другое количество калорий.
День 1
- Завтрак: яйцо-пашот, половина авокадо, ломтик хлеба, апельсин.
- Обед: фасоль со шпинатом и помидорами, сыр.
- Ужин: цельнозерновые макароны с томатным соусом и индейкой.
День 2
- Завтрак: овсяная каша с ягодами и орехами.

- Обед: салат из шпината, куриной грудки, моркови и авокадо; клубника.
- Ужин: вареный кус-кус из цельной пшеницы, жареные кабачки, салат из огурца и помидора со свежим базиликом.
День 3
- Завтрак: овощной омлет с зеленью, шампиньонами, болгарским перцем и авокадо; бобы, черника.
- Обед: сэндвич из цельнозернового хлеба с греческим йогуртом без добавок, горчицы и тунца; тёртая морковь, огурец, яблоко.
- Ужин: смесь фасоли с кукурузой, куриная грудка, спаржа, четверть ананаса.
День 4
- Завтрак: тосты цельнозернового хлеба с сыром и шпинатом.
- Обед: тушеная капуста с курицей, клубника, банан.
- Ужин: салат из помидоров, огурцов, зелени и сыра.
День 5
- Завтрак: хлопья для завтрака, черника, стакан миндального молока.
- Обед: салат из шпината, помидоров, твёрдого сыра, яйца,с йогуртовой заправкой; виноград, тыквенные семечки.

- Ужин: лосось, запеченный с картофелем и спаржей.
День 6
- Завтрак: стакан нежирного греческого йогурта, клубнично-банановое пюре.
- Обед: бурый рис с фасолью, нежирный сыр, авокадо, салат из капусты и огурца.
- Ужин: постная говядина с картофелем и капустой брокколи, клубника.
День 7
- Завтрак: перловая каша на нежирном молоке.
- Обед: цельнозерновой хлеб, салат из огурца, помидора, зелени и сыра.
- Ужин: креветки, зелёный горошек, варёная свёкла с оливковым маслом, грейпфрут.
Это приблизительный план питания, но он дает общее представление о составе диабетической диеты и может дать направление поиска рецептов блюд.
Мифы о питании при диабете
Самый главный миф – что сахарный диабет возникает из-за того, что люди едят сахар. Он называется сахарным не потому, что люди сахар едят, а потому , что при диабете сахар повышается. А уровень сахара повышается по самым разным причинам. Яблоки и хлеб точно также могут повысить уровень сахара, хотя и кажутся безобидными. Углеводов очень много, и они содержатся не только в сахаре.
Яблоки и хлеб точно также могут повысить уровень сахара, хотя и кажутся безобидными. Углеводов очень много, и они содержатся не только в сахаре.
Существует теория вирусного происхождения сахарного диабета 1 типа: возможно, вирус Коксаки, вирус гриппа, вирус краснухи и другие какие-то вирусы вызывают сахарный диабет I типа. То есть после заболевания формируются антитела, которые по ошибке начинают атаковать бета-клетки поджелудочной железы. Так это или не так, нужно доказывать, но, к сожалению, болезнь появляется, развивается.
Еще один миф – можно заболеть диабетом 1 типа и он перейдет в сахарный диабет 2 типа. Такого не будет никогда, это совершенно разные болезни, имеющие одинаковое начало заболевания по названию «сахарный диабет».
Излечиться от сахарного диабета нельзя. Среди неэффективных и бесполезных методов лечения диабета встречаются: ныряние в прорубь, отмена инсулиновой терапии, бесконечные физические нагрузки и пищевые добавки. Все это ухудшает прогноз заболевания и повышает риск возникновения осложнений. Лечитесь у настоящих врачей. Предотвратить второй тип можно, а вот вылечиться нет.
Лечитесь у настоящих врачей. Предотвратить второй тип можно, а вот вылечиться нет.
Готовая еда для диабетиков (сервисы доставки)
Если у вас диабет – внимательно читайте этикетки всех продуктов и сравнивайте их с другими аналогичными продуктами, ищите наилучший баланс углеводов, жиров, белков и клетчатки, а также оптимальное количество калорий.
Часто в продуктах «для диабетиков» встречается фруктоза. Её употребление не будет повышать уровень глюкозы в крови – потому что вы не будете получать её вообще.
В России существуют коммерческие сервисы по доставке еды для людей с диабетом. Проконсультируйтесь со своим диетологом, и изучите меню и калорийности рационов, которые эти сервисы предоставляют.
Заключение
Всем людям с диагностированным предиабетом или сахарный диабетом нужно следовать диетическим рекомендациям врача. Питание при сахарном диабете должно быть разработано индивидуально, корректировать его может диетолог, в соответствии с изменениями в течении заболевания, или при появлении сопутствующих заболеваний. Важно, чтобы диета была согласована с общим планом лечения, должен быть учтен и анамнез, и лекарства, которые человек принимает. Не все люди, страдающие ожирением, больны диабетом. Однако у них выше риск заболеть диабетом в будущем. Лучше всего не только следовать диете при диабете, но и начать заниматься спортом, бросить курить, ограничить спиртное.
Важно, чтобы диета была согласована с общим планом лечения, должен быть учтен и анамнез, и лекарства, которые человек принимает. Не все люди, страдающие ожирением, больны диабетом. Однако у них выше риск заболеть диабетом в будущем. Лучше всего не только следовать диете при диабете, но и начать заниматься спортом, бросить курить, ограничить спиртное.
Рекомендуем почитать
Мы подобрали несколько научно-популярных книг, в который можно узнать больше о диетах и пищеварительной системе в целом. Знание механизмов происходящих в теле дает возможность лучше понимать, как все в нем устроено. А значит защитит от шарлатанов и улучшит качество жизни.
Елена Мотова – Мой лучший друг – желудок. Одна из ведущих диетологов страны рассказывает, как питаться и оставаться здоровым. Попутно в книге объясняются базовые психологические и физиологические механизмы касающиеся голода и насыщения.
Если у вас диабет, то скорее всего вы уже и так много о нем знаете. А для тех кто хочет глубже ознакомиться с темой, рекомендуем книгу Сахарный человек. Все, что вы хотели знать о сахарном диабете 1-го типа.
Все, что вы хотели знать о сахарном диабете 1-го типа.
Источники
- American Diabetes Association. // Evidence-Based Nutrition Principles and Recommendations for the Treatment and Prevention of Diabetes and Related Complications. // Diabetes Care 2002. // p. 202-212.
- Национальная служба здравоохранения Великобритании – Diabetes.
- Центр по контролю и профилактике заболеваний США – Diabetes Meal Planning.
- Клиника Мэйо – Diabetes diet: Create your healthy-eating plan.
Питание при диабете — лучше есть реже и больше
Автор фото, AP
Подпись к фото,Два полноценных приема пищи в день снижают уровень сахара в крови
Появились данные о том, что ограничение числа приемов пищи до двух раз в день полезнее для больных диабетом, чем обычно рекомендуемые шесть раз.
Исследователи в Праге обследовали группу из 54 добровольцев, половина из которых принимала пищу дважды в сутки, а половина — шесть раз, причем питательность их рационов по числу калорий была одинаковой.
Выяснилось, что участники первой группы худели быстрее и сильнее, а содержание сахара в их крови снижалось.
По мнению исследователей, данный результат подтверждает уже имеющиеся данные о том, что более редкое питание является более рациональным выборов для страдающих диабетом.
Сколько раз питаться
Сахарный диабет связан с инсулиновой недостаточностью, которая возникает в силу пока не очень ясных причин. Это нарушение обмена веществ приводит в острых формах к поражениям сосудов, увеличивает риск инсульта и инфаркта, заболеваний нервной системы и почек.
В Британии от диабета страдает около 2,9 млн человек, 90% из которых больны диабетом II типа, или сахарным диабетом.
В настоящее время врачи рекомендуют таким пациентам питаться три раза в день, периодически перекусывая между главными приемами пищи.
Ученые из Института клинической и экспериментальной медицины в Праге работали с двумя группами добровольцев в возрасте от 30 до 70 лет по 27 человек каждая.
В течение 12 недель одна группа получала шестиразовое питание (диета А-6), а другая — двухразовое (диета Б-2). В настоящее время в Чехии таким больным рекомендуют придерживаться диеты А-6.
Каждая диета содержала в среднем 1700 калорий в день.
Результаты радуют
Группа с диетой Б-2 питалась с 6 до 10 утра и с 10 до 16 часов, а группа А-6 получала питание в течение всего дня с регулярными интервалами.
Участники группы Б-2 потеряли в среднем на 1,4 кг веса больше, чем добровольцы из группы А-6, а окружность их талии уменьшилась на 4 см больше.
Глава группы исследователей доктор Хана Кахлеова заявила, что полученные результаты очень ее порадовали.
«Пациенты сначала боялись, что к вечеру будут испытывать сильный голод, но на деле оказалось, что если в первой половине дня им давали раньше есть вволю, такого голода не возникало. А вот те, кто ели помалу шесть раз в день, никакого удовольствия от еды не получали», — рассказывает она.
Нужны новые исследования
По словам ученых, полученные данные могут оказаться полезными и для тех, кто не страдает диабетом, а просто желает похудеть.
Доктор Ричард Эллис, который занимается связями с общественностью в благотворительной организации Diabetes UK, отмечает, что эти результаты подтверждают существовавшее и прежде мнение, что более редкое и обильное питание полезнее, чем частое.
Однако, по его словам, для окончательного подтверждения этих выводов требуются новые исследования на большем числе пациентов.
Какие продукты нельзя есть при сахарном диабете второго типа
Придерживаться здорового питания надо не только диабетикам
Фото: pixabay.com
Диетолог рассказала, как следует питаться людям, больным сахарным диабетом.

Коварная болезнь
Чтобы сахарный диабет не привел к значительному ухудшению качества жизни, пациенту важно вести правильный образ жизни и соблюдать определенную диету. О том, какие именно продукты можно есть, а о каких лучше забыть, порталу «Здоровое питание» рассказала диетолог-нутрициолог Наталья Беляева.
Прежде всего, следует помнить о том, что всегда надо контролировать уровень глюкозы в крови. С помощью специального питания это легко. Можно даже начать вести определенный дневник питания, который поможет придерживаться диеты.
Что полезно «диабетику»?
Больным сахарным диабетом 2 типа можно без опасений употреблять в пищу:
-
Растительные и животные белки (мясо, птица, рыба, яйца, сыр, творог и бобовые)
-
Разные жиры (сливочное масло, жирные сметану и творог, растительные масла, орехи)
-
Углеводы (клетчатка – свежие овощи, зелень, крупы – гречка, овсянка).

-
Специи, пряности, травы.
Лучше отказаться
В список «запрещенных» продуктов попали:
-
Быстрые углеводы (хлебобулочные изделия, шоколад, белый рис, картофель)
-
Продукты, в которых есть лактоза и фруктоза. Лактоза содержится в молоке, кефире, ряженке и прочих продуктах. Фруктоза опасна тем, что снижает чувствительность клеток к инсулину. Значит, на столе диабетика не должны появляться сладкие фрукты, сухофрукты, бананы, виноград и прочие природные сладости. Особенно не стоит перекусывать фруктами. Это может привести к резкому повышению уровня глюкозы.
Однако, не стоит впадать в крайности: как и любой другой человек, больной сахарным диабетом должен получать сбалансированное питание. Потому, если есть сложности с разработкой меню, то можно и нужно обратиться за помощью к своему лечащему врачу.
Сахарный диабет: симптомы, причины, диагностика и лечение
Внимание!
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Содержание:
Сахарный диабет – это патология, относящаяся к группе эндокринных патологий. Она связана с расстройством процесса усвоения глюкозы. Нарушение развивается из-за абсолютной или относительной недостаточности инсулина – гормона, ответственного за ее переработку. У больного с сахарным диабетом обнаруживают гипергликемию.
Это состояние характеризуется стойким повышением глюкозы в плазме. У пациента происходит нарушение всех типов обмена:
водно-солевого, углеводного, белкового, жирового, минерального. Заболевание имеет хроническое течение. Сахарный диабет принадлежит к распространенным недугам. Его выявляют практически у 6%
населения Земли.
Заболевание имеет хроническое течение. Сахарный диабет принадлежит к распространенным недугам. Его выявляют практически у 6%
населения Земли.
Причины сахарного диабета
Причины развития у пациентов разновидностей диабета первого и второго типа разные. Заболевание первого типа выявляют у молодых пациентов до тридцати лет. Нарушение выработки инсулина возникает при поражении поджелудочной железы аутоиммунного генеза. При нем происходит разрушение вырабатывающих инсулин ß-клеток.
У большинства больных эта патология возникает после перенесенной вирусной инфекции. Чаще всего эпидемический паротит, коревая краснуха, вирусный гепатит. Еще это патологическое состояние может развиться после токсического воздействия на организм следующими веществами: нитрозамин, пестициды, некоторые лекарственные средства.
Эти вещества способствуют нарушению иммунного ответа и возникновению аутоиммунных реакций. Воздействие измененных иммунных клеток на
островки Лангерганса поджелудочной железы вызывает их гибель. В связи с этим снижается выработка инсулина. Это состояние развивается, когда поражено больше 80% этих клеток.
В связи с этим снижается выработка инсулина. Это состояние развивается, когда поражено больше 80% этих клеток.
При втором типе заболевания возникает нечувствительность всех клеток к инсулину. Уровень инсулина в плазме нормальный или повышенный, но клетки его не воспринимают. Таких пациентов с диабетом большинство. Толерантность к глюкозе возникает по следующим причинам:
- Генетическая предрасположенность. У таких пациентов есть родственники с сахарным диабетом. Если им страдают оба родителя, вероятность наследования предрасположенности к нему возрастает до 70%.
- Ожирение. При большом количестве жировой ткани в организме снижается чувствительность их к инсулину.
- Нерациональное питание. При преобладании в пище простых углеводов и недостатке клетчатки повышен риск развития сахарного диабета.
- Сердечнососудистая патология. Тяжелые формы этих заболеваний – атеросклероза, ИБС, артериальной гипертонии приводят к повышению
инсулинорезистентность тканей.

- Хронический стресс. В таком состоянии повышается уровень катехоламинов и глюкокортикоидов. Это способствует развитию диабета.
- Прием некоторых препаратов. В группу лекарств повышающих риск возникновения диабета входят: синтетические глюкокортикоиды, диуретики, часть гипотензивных средств, цитостатики.
- Хроническая недостаточность коры надпочечников. Это заболевание повышает риск развития инсулинорезистентности тканей.
В результате снижается проникновение глюкозы в клетки и возрастает ее уровень в крови.
Симптомы сахарного диабета
- неутолимая жажда;
- учащенное мочеиспускание, приводящее к обезвоживанию;
- сухость во рту;
- повышенная утомляемость;
- общая слабость;
- медленно заживают мелкие повреждения кожи;
- рвота;
- постоянная тошнота;
- запах ацетона от больного;
- учащение дыхания;
- сердцебиение;
- зуд кожи;
- стремительная потеря веса;
- частое мочеиспускание;
- снижение остроты зрения.

При появлении этих признаков следует немедленно обратиться к врачу для проведения тестирования уровня сахара в крови.
Типы сахарного диабета
Патологию в зависимости от причин подразделяют на несколько типов. Выделяют следующие виды заболевания: диабет 1 типа, диабет 2 типа, специфические формы, гестационный диабет.
Сахарный диабет 1 типа
Вариант 1 типа возникает при недостатке выработки в организме инсулина. Это гормон, который регулирует обмен глюкозы в тканях. Нехватка его возникает из-за повреждений бетта-клеток поджелудочной железы вследствие развития аутоиммунных реакций.
Иммунная система повреждается и вырабатывает антитела против собственных тканей организма. Эта ситуация возникает после перенесенных вирусных инфекций, тяжелого стресса, воздействия других неблагоприятных факторов.
Болезнь часто возникает у лиц молодого возраста и детей. Заболевание имеет внезапное начало. Его симптомы ярко выражены, так как
клетки быстро оказываются в состоянии голодания. Выявляют очень высокий уровень глюкозы,
нередко он достигает до 30 ммоль/л в крови.
Выявляют очень высокий уровень глюкозы,
нередко он достигает до 30 ммоль/л в крови.
Разновидность 1 варианта болезни считают LADA-диабет. Это аутоиммунный диабет, возникающий у взрослых для него характерно латентное течение. Для него типично снижение инсулина в крови и нормальный вес.
Сахарный диабет 2 типа
При диабете 2 типа секреция инсулина не страдает. В крови он присутствует избыточный уровень этого гормона. Клетки в организме потеряют чувствительность к действию вещества. У больных развивается инсулинорезистентность. Около 90% от всех выявленных лиц с диабетом составляют больные со вторым типом заболевания. Этот вариант диабета часто развивается у людей с ожирением после 40 лет.
Среди сопутствующих заболеваний выявляют: атеросклероз, артериальную гипертензию. Болезнь имеет постепенное начало. Симптоматика его
скудная. Уровень глюкозы повышается умеренно. Антитела к клеткам поджелудочной не выявляют.
Эта ситуация способствует поздним обращениям больного к врачу, когда появились осложнения.
Осложнения сахарного диабета
Разделяют острые и хронические осложнения болезни. Острые осложнения развиваются быстро, и требует неотложной госпитализации. К ним относят следующие состояния:
- Гипогликемия. При этом состоянии резко снижен уровень глюкозы. Она возникает при передозировке инсулина, несвоевременном приеме пищи, физическом перенапряжении. У больного возникает голод, ощущение дрожи в руках, головокружение, потливость, агрессия. Затем нарушается сознание.
- Кетоацидоз. При нем растет уровень глюкозы. Она не попадает в клетки и накапливается в крови. Состояние проявляется снижением аппетита, сухостью кожи, жаждой. От больного исходит запах ацетона. Появляется спутанность сознания, сонливость.
- Гиперосмолярная кома. Для нее характерно повышение глюкозы крови с общим обезвоживанием организма.
- Лактат-ацидотическая кома. Состояние возникает у пожилых при наличии расстройств работы дыхательной и сердечно-сосудистой системы
из-за кислородного голодания.

Больные с признаками этих патологических состояний нуждаются в немедленной медицинской помощи.
При поздних осложнениях наблюдаются поражения сосудистой и нервной системы. Диабетическая ангиопатия – массивное поражение сосудов. Оно распространяется на сосуды любого калибра. Микроангиопатии вызывают появление диабетической нефропатии и ретинопатии. Макроангиопатии поражают сосуды сердца, головного мозга и артерии нижних конечностей.
Диагностика сахарного диабета
При подозрении на это расстройство назначают следующие исследования:
- уровень глюкозы в крови;
- анализ мочи на глюкозу и кетоновых тел;
- тест на гликозилированный гемоглобин;
- С-пептид в крови;
- нагрузочный тест (определение толерантности к глюкозе).
Для выявления осложнений назначают: ультразвуковое сканирование почек, ЭЭГ мозга реоэнцефалографию, реовазографию сосудов ног.
Лечение сахарного диабета
Выполнение предписаний врача следует соблюдать неукоснительно. Контроль уровня сахара в крови и медикаментозное лечение при этом заболевании проводят пожизненно. Эти мероприятия замедляют патологический процесс и позволяют избежать осложнений.
Лечение патологии подразумевает снижение глюкозы крови, а также нормализацию метоболизма и предупреждение развития осложнений.
Диета при сахарном диабете
Диетотерапия — это основа лечения. Диету назначают, учитывая массу тела, возраст, уровень физических нагрузок. Пациента обучают принципу расчета калорийности блюд, они должны содержать необходимое количество всех нутриентов.
| Что можно есть | Что нельзя есть |
|---|---|
| мясо | любые крупы |
| морепродукты | картофель |
| птица | сахар |
| рыба | кондитерские изделия |
| твердый сыр | конфеты |
| яйца | мучные изделия |
| сливочное масло | бананы |
| капуста | кукуруза |
| авокадо | овсяные хлопья |
| кабачки | рис |
| белый йогурт без сахара | майонез |
* В таблице представлен неполный список продуктов. Для составления правильной и полноценной диеты проконсультируйтесь со
специалистом.
Для составления правильной и полноценной диеты проконсультируйтесь со
специалистом.
Принцип диеты при данном заболевании:
- Следует убрать продукты, которые быстро увеличивают концентрацию глюкозы крови. Это пища с высоким содержанием крахмала, сахара, фруктозы.
- Снижают суммарную калорийность. Энергетическая ценность блюд равняется числу потраченных калорий.
- Надо соблюдать шести разовый режим питания.
При сахарном диабете важно принимать пищу регулярно. Если пациент придерживается диеты, то только это позволяет добиться улучшения состояния больного. При легкой форме заболевания обходятся только коррекцией питания.
Предпочтительно употребление продуктов с низкой калорийностью. Они должны быть богаты белком, растительной клетчаткой и пищевыми волокнами.
Ограничивают продукты, содержащие большое количество жиров животного происхождения, быстрые углеводы, фруктозу. Убирают все продукты с высоким гликемическим индексом. Алкоголь при сахарном диабете тоже запрещен.
Инсулинотерапия
Введение инсулина проводят по схеме, рекомендованной врачом. При этом систематически контролируют уровень глюкозы. Инсулины производят в трех видах: короткого действия, пролонгированный, промежуточный.
Пролонгированный препарат вводят раз за сутки. Соблюдение индивидуально подобранной схемы применения промежуточного и короткого инсулина позволяет достичь компенсации заболевания.
Самоконтроль уровня гликемии
Самоконтроль содержания глюкозы в крови проводят ежедневно. Современные глюкометры позволяют это сделать в любом месте – дома и на работе в удобное время. Устройство помогает составить сбалансированную диету, разработать план физических нагрузок, определить время постановки инсулина и приема лекарств. Измерение выявляет гипогликемию и помогает удерживать концентрацию глюкозы в норме.
Сахароснижающие препараты
Сахаропонижающие средства в таблетках назначают при диабете второго типа как дополнение к диете. Выделяют такие группы препаратов:
- производные сульфонилмочевины – стимулируют секрецию инсулина поджелудочной, облегчают проникновение глюкозы в клетки;
- бигуаниды – снижают всасывание глюкозы в стенке кишечника;
- меглитиниды – уменьшают уровень сахара, стимулируют секрецию инсулина;
- ингибиторы альфа-глюкозидаз – замедляют рост уровня сахара, инактивируя ферменты для усвоения крахмала;
- тиазолидиндионы – уменьшают количество сахара, высвобождающегося из печеночных клеток, улучшают восприимчивость клеток к инсулину.
При диабете важно контролировать самочувствие и состояние пациента, чтобы избежать резких изменений уровня глюкозы.
Профилактика сахарного диабета
Пациентам с сахарным диабетом нужно постоянно наблюдаться у врача-эндокринолога — он поможет организовать правильный образ жизни, рацион питания и необходимое лечение. Важно не допускать развития острых и хронических осложнений. Пациентам с диабетом I типа рекомендовано повышать сопротивляемость организма инфекциям, а больным со II типом не допускать развитие ожирения.
Вывод
Сахарный диабет относят к серьезным заболеваниям. При отсутствии лечения развиваются серьезные осложнения, угрожающие жизни. При появлении симптомов повышения сахара стоит обратиться к врачу и не заниматься самолечением.
Памятка для пациента с сахарным диабетом
Поражение глаз при диабете (диабетическая ретинопатия) – это осложнение, которое может поразить человека, болеющего сахарным диабетом средней и тяжелой степени, независимо от того, принимает он инсулин, таблетки или просто придерживается диеты.
Диабетическая ретинопатия — причина прогрессирующего снижения зрения, вплоть до слепоты.
Опасность диабетической ретинопатии состоит в том, что ее признаки – снижение остроты зрения — становятся явными только при прогрессировании болезни, когда процесс уже запущен и его очень тяжело остановить!!
Самый лучший способ предупредить ретинопатию — сразу же, после того, как врач поставил диагноз «сахарный диабет», пройти обследование глаз!
Уже сам по себе диагноз «сахарный диабет» предполагает тщательный контроль за состоянием глаз.
Если вас беспокоят плавающие мушки, пятна, вспышки перед глазами, искажение зрения, ухудшение зрения при чтении, «не помогают очки» — срочная консультация офтальмолога !!!
Если же при первичном осмотре диабетических изменений глаз не выявлено, то в дальнейшем все равно необходимо повторять осмотры не менее 2-3 раз в год (особенно когда сахар более 6.0 ед., АД =180/100 мм рт. ст. и более ).
Принципы профилактики диабетической ретинопатии
- Стабильная компенсация сахарного диабета ,
- Нормализация артериального давления
- Динамическое наблюдение у офтальмолога
Когда нужно идти к врачу офтальмологу?
- Впервые выявленный сахарный диабет – обязательно осмотр офтальмолога с широким зрачком
- Если глазное дно в норме , сахар и артериальное давление в норме – осмотр у окулиста через год
- При некомпнсированном сахарном диабете ( высокие сахара, повышенный уровень АД)- осмотр каждые 6 месяцев у окулиста
- До и после перевода на инсулинотерапию осмотр врача офтальмолога
- Беременность и сахарный диабет – каждые 3 мес осмотр у офтальмолога
- При выявлении патологии на глазном дне – сроки осмотра определит ваш врач офтальмолог.
Запомните!!!
даже выраженные диабетические изменения со стороны глазного дна могут наблюдаться еще при вполне высокой остроте зрения! То есть можно даже не подозревать о проблеме с глазами, пока зрение не начнет реально ухудшаться или пока ее не выявит офтальмолог.
Чем раньше врач сможет выявить у вас наличие диабетического осложнения на глазах, тем раньше вы начнете лечение –что позволит сохранить ваше зрение
Особенности обследования и лечения пациента с диабетом в офтальмологическом центре ОКДЦ
Одним из осложнений поздних проявлений диабета со стороны глаз является появление вторичной глаукомы или изначально идет сочетание двух тяжелых заболеваний , которые могут привести к слепоте – глаукомы и диабетической ретинопатии .
На базе ОКДЦ сформирован и успешно работает глаукомный кабинет , который позволяет опытному врачу выставить диагноз и назначить адекватное лечение с учетом его заболевания – глаукомы и диабета .
Методы высокотехнологичного обследования
- Стандартное офтальмологическое
- Обследование, включая гониоскопию
- Статическая периметрия
- Оптическая когерентная томография
- Флюоресцентная ангиография глазного дна
- Офтальмоскопия на ретинальной камере с выдачей снимков
Методы лечения
- панретинальная лазеркоагуляция сетчатки
- фокальная лазеркоагуляция сетчатки
- периферическая панретинальная коагуляция сетчатки (при наличии неоваскулярной вторичной глаукомы )
- транссклеральная диодная циклофотокоагуляция
(вторичная неоваскулярная диабетическая глаукома , болевой синдром )
Принятие болезни в качестве потенциального посредника
Пациенты предпочитают приверженность. 2018; 12: 163–174.
Мариуш Яворски
1 Отделение обучения и результатов обучения, факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Мариуш Панчик
1 Отделение обучения и результатов обучения, Факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Małgorzata Cedro
2 Факультет медицинских наук Варшавского медицинского университета, Варшава, Польша
Алисия Кухарска
3 Кафедра питания человека факультета медицинских наук Варшавского медицинского университета, Варшава, Польша
1 Отделение обучения и результатов обучения, факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
2 Факультет медицинских наук Варшавского медицинского университета, Варшава, Польша
3 Кафедра питания человека, Факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Для переписки: Мариуш Панчик, Отдел обучения и результатов образования, Факультет медицинских наук, Варшавский медицинский университет, Zwirki i Wigury 61, Варшава 02-091, Польша, тел. + 48 22 572 0490, факс +48 22 572 0491, эл. Почта [email protected] Авторские права © 2018 Jaworski et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения Dove Medical Press Limited при условии надлежащей атрибуции работы.Эта статья цитировалась в других статьях в PMC.- Дополнительные материалы
- Рисунок S1: Соблюдение диеты пациента при диабете (PDAD).
Примечания: Оригинал анкеты на польском языке. Авторы польской версии являются авторами данной статьи. Для целей данной публикации он был переведен авторами на английский язык.
GUID: E31FA09A-ACFE-4429-86D2-3A0C775F73AE
GUID: 5D96B4C8-7874-4F84-A21E-4A232767EBB7
GUID: 5B4-33D41-496000
Диетические рекомендации пациентами с сахарным диабетом важны для эффективной терапии.В этом отношении важно учитывать ожидания пациентов в отношении диеты. Целью данной статьи было проанализировать взаимосвязь между выбранными независимыми переменными (например, регулярным тестированием уровня глюкозы в крови) и соблюдением пациентами рекомендаций по питанию, имея в виду, что степень принятия болезни может играть посредническую роль.
Субъекты и методы
Поперечное исследование было проведено у 91 пациента, лечившегося от сахарного диабета 2 типа в государственном медицинском учреждении.Перед запланированным визитом к диабетологу было проведено собеседование с использованием бумаги и карандаша. В исследовании применялись две меры: опросник принятия и принятия мер по диабету и шкала приверженности пациента к диете. Кроме того, также были собраны данные, относящиеся к социально-демографическим характеристикам, факторам, связанным с образом жизни, и течению заболевания (ведение, частота осложнений и наблюдение диетолога). В анализе использовался метод регрессии, а для оценки частичного посредничества — методология Коэна.Достоверность эффекта медиации оценивали с помощью теста Гудмана. P — значения <0,05 считались статистически значимыми.
Результаты
Несоблюдение пациентами диетических рекомендаций было связано с низким уровнем восприятия болезни (стандартизованный коэффициент регрессии = -0,266; P = 0,010). Более того, отказ от регулярного тестирования уровня глюкозы в крови был связан с непринятием болезни (стандартизованный коэффициент регрессии = -0.455; P = 0,000). Однако отсутствие регулярных тестов на уровень глюкозы в крови и низкий уровень принятия оказали лишь частично отрицательное влияние на соблюдение диетических рекомендаций (медиативный тест Гудмана, Z = 1,939; P = 0,054). Эта зависимость не наблюдалась у пациентов, получавших диету и сопутствующие пероральные препараты и / или инсулинотерапию.
Заключение
Эффективное диетическое просвещение должно включать мероприятия, способствующие более позитивному отношению к болезни.Этого можно добиться путем индивидуального консультирования, учитывая потребности пациента и сосредоточив внимание на регулярном измерении уровня глюкозы в крови.
Ключевые слова: приверженность пациентов, сахарный диабет 2 типа, отношение к здоровью, гликемический контроль
Введение
Сахарный диабет 2 типа — заболевание, зависящее от диеты, требующее разнонаправленного и многопрофильного лечения1. Данные глобальной эпидемиологии свидетельствуют о том, что заболеваемость диабет увеличивается, и болезнь поражает все более и более молодых людей.2 Таким образом, попытка разработать эффективную профилактику и лечение заболевания является одним из наиболее важных действий, которые необходимо предпринять в этой области.3,4
Фармакотерапия — не единственный метод лечения сахарного диабета 2 типа; Также требуются значительные изменения в образе жизни пациента в отношении диетических привычек и регулярной физической активности.5 Фактически, изменение образа жизни является наиболее сложной и проблемной частью лечения. Многие пациенты склонны выборочно соблюдать медицинские и диетические рекомендации.6
В некоторых исследованиях подчеркивается, что пациенты с диабетом становятся более активно вовлеченными в терапевтический процесс после того, как страдают от медицинских осложнений, вызванных нелеченным диабетом или развитием сопутствующих заболеваний, поскольку пациент больше не может отрицать свою болезнь.6,7 Недооценка болезни пациента может быть объяснено отсутствием предполагаемых негативных последствий болезни и, в свою очередь, может запускать многочисленные защитные механизмы. Такие защитные механизмы включают бессознательные личные убеждения, которые направлены на предотвращение восприятия негативных эмоциональных состояний и защиту личности пациента.8 Другими словами, пациент может думать, что отсутствие у него «восприятия» негативных последствий болезни и хорошее самочувствие являются оправданием отказа от изменения своего обычного образа жизни. Такое поведение может быть усилено расщеплением, которое основано на предположении, что, если пациент отвергает диагноз болезни, болезнь исчезнет. В результате пациент неосознанно предпринимает действия, которые ухудшают течение болезни.9
Имеющиеся данные свидетельствуют о том, что больным диабетом часто бывает проблематично вносить изменения в свой рацион.6 В большинстве случаев новые рекомендации (включая снижение потребления продуктов питания, содержащих моносахариды и насыщенные жирные кислоты и введение в рацион продуктов с низким гликемическим индексом) значительно отличаются от нынешнего рациона пациента. Следовательно, необходима помощь диетолога, чтобы указать эффективные методы приобретения новых диетических привычек.9–11
Были попытки определить психосоциальные факторы, которые могут повлиять на эффективное соблюдение медицинских рекомендаций у пациентов с диабетом, описанных в литературе.12–14 В этом контексте особое значение имеет правильное отношение пациента к болезни. Психология здоровья определяет отношение к заболеванию в трех измерениях: когнитивном (знание пациентом о болезни и процессе лечения), эмоциональном (эмоции, которые пациент испытывает в отношении болезни) и поведенческом (действия, предпринимаемые пациентом в отношении болезни и болезни). процесс лечения). Эти три аспекта взаимодействуют друг с другом15. Положительное отношение к лечению и здоровью может способствовать более эффективному соблюдению медицинских и диетических рекомендаций у пациента с диабетом.Определение уровня глюкозы в крови, направленное на нормализацию уровня глюкозы в сыворотке крови, также важно для эффективности лечения пациентов с диабетом. Контролируемый уровень глюкозы в сыворотке крови является показателем правильного курса лечения. Другими словами, пациенту с положительным отношением к своему заболеванию следует более систематически проводить анализ глюкозы в крови, чем пациенту с отрицательным отношением.16
Было опубликовано несколько статей о психологических, социальных и медицинских факторах, связанных с соблюдением режима лечения. больных сахарным диабетом по медицинским рекомендациям.6,7,9,17 Тем не менее, лишь в нескольких исследованиях была проанализирована взаимосвязь между отношением к болезни и соблюдением диетических рекомендаций пациентами с диабетом14,16,18. В значительно большем количестве исследований была проанализирована взаимосвязь между психологическими факторами. и соблюдение диетических рекомендаций.6–8,12,17 Кроме того, нет работ, посвященных исследованию роли опосредующих факторов в этой взаимосвязи, где они непосредственно связаны с лечением пациентов с диабетом. Таким образом, цель данной статьи состояла в том, чтобы проанализировать взаимосвязь между выбранными независимыми переменными (например, определение уровня глюкозы в крови, возникновение осложнений и достаточная физическая активность) и уровнем соблюдения пациентом диетических рекомендаций с учетом посреднической роли пациента. уровень восприятия болезни пациентом.
Субъекты и методы
Субъекты
Это перекрестное исследование проводилось в марте и апреле 2016 г. Субъекты (n = 91) были набраны из числа пациентов Клиники диабетологии и внутренней медицины и Клиники внутренней медицины и эндокринологии независимой общественности. Центральная клиническая больница в Варшаве (удобный образец). В исследование были включены пациенты с сахарным диабетом 2 типа, диагностированные не менее чем за 6 месяцев до включения в исследование, которые находились под постоянным наблюдением диабетологической амбулатории, прошли обучение по вопросам диеты и определения уровня глюкозы в крови и были в возрасте от 35 до 70 лет.Пациенты с другими типами диабета, с длительностью заболевания менее 6 месяцев, не осведомленные о диете и тестировании уровня глюкозы в крови, не находящиеся под наблюдением диабетологической амбулатории, прикованные к постели или находящиеся под опекой, были исключены из исследования. Подробные характеристики учебной группы приведены в.
Таблица 1
Характеристики исследуемой группы
Характеристики Возраст (среднее ± стандартное отклонение) 55.2 ± 11,57 года Индекс массы тела (среднее ± стандартное отклонение) 32,05 ± 6,762 кг / м 2 Продолжительность диабета (среднее ± стандартное отклонение) 9,9 ± 8,18 лет Число осложнений (медиана) 2,0 Пол, n (%) Женский 53 (58,2) Мужской 38 (41,8) %) Базовый 5 (5.6) Профессиональное 20 (22,2) Среднее 41 (45,5) Высшее 24 (26,7) % Место жительства, n (н) Сельская местность 16 (17,6) Город до 20 000 жителей 10 (11,0) Город 20 000–100 000 жителей 15 (16,5) Город из> 100000 жителей 50 (54.9) Ежемесячный доход, a n (%) <1,200 злотых 36 (42,3) 1,200–2,500 злотых 31 (36,5) 2 13 (15,3) > 4 000 злотых 5 (5,9) Данные были собраны путем личного интервью с использованием бумаги и карандаша специально обученными интервьюерами. Интервью проводились перед запланированными визитами к диабетологу и не были ограничены по времени.Собранные данные были анонимизированы и оцифрованы для дальнейших этапов анализа.
Заявление об этике
Авторы запросили одобрение Комитета по этике Варшавского медицинского университета на проведение этого исследования. Согласно Комитету по этике, «неинтервенционные исследования не требуют заключения Комитета по этике в соответствии со ст. 37 al Закона о фармацевтике (Законодательный вестник 2001 г., № 126, поз. 1381) ».
Все пациенты дали устное информированное согласие на участие в этом исследовании.Участники лично объяснили цель исследования и его анонимность на протяжении всего исследовательского процесса, а также добровольный характер участия. Участников также проинформировали о том, что исследование является исключительно исследовательским и что результаты должны быть ограничены только исследовательскими целями. Также была представлена информация о деталях исследования, сборе и анализе данных, имена исследователей и их контактная информация.
Теоретическая модель
По данным Американской диабетической ассоциации и Международной диабетической федерации 1,2 терапия диабета является разнонаправленной.Это лечение включает в себя самоконтроль уровня глюкозы в крови (SMBG), физическую активность и рекомендации по питанию. Цель этих мероприятий связана с уменьшением развивающихся диабетических осложнений. В литературе также есть данные, подчеркивающие, что SMBG коррелирует с соблюдением диетических рекомендаций пациентами с диабетом.16,17 В этом случае отношение пациента к лечению также может иметь значение.16 Согласно теоретической модели, отношение к заболеванию имеет три важных аспекта: когнитивное, эмоциональное и поведенческое.Эти три аспекта взаимодействуют друг с другом.15 По этой причине уровень принятия болезни должен влиять не только на поведение (например, соблюдение диетических рекомендаций или SMBG), но и на когнитивные аспекты (например, знание о роли SMBG, физической активности). и диетические рекомендации для эффективной терапии диабета). Таким образом, можно предложить теоретическую модель. Эта модель будет учитывать уровень приемлемости болезни как посредника между соблюдением диетических рекомендаций и выбранными медицинскими переменными и образом жизни ().
Посреднический анализ разработанной модели.
Методы
Чтобы измерить принятие диабета, примененный опросник принятия и принятия мер по диабету (AADQ), модифицированный Шмиттом и др. 18, был переведен на польский язык двумя независимыми двуязычными переводчиками с последующим обратным переводом. Польская версия AADQ характеризовалась хорошей внутренней согласованностью (α Кронбаха = 0,667) и одномерностью (самооценка первого пункта составляла 2,32 и объясняла ~ 40% общей дисперсии).
Субъекты оценили степень своей вовлеченности в некоторые виды поведения, не принимающие диабет, с использованием 5-балльной шкалы Лайкерта (от 1 = «никогда» до 5 = «почти всегда»). Баллы по пунктам суммировались, и более высокие значения указывали на большую степень неприятия. Исходные оценки были преобразованы в оценки sten (т. Е. Результаты нормализовались для получения среднего значения 5,5 и стандартного отклонения 2).
Для оценки степени соблюдения диетических рекомендаций при диабете авторы применили оригинальную шкалу, разработанную на основе рекомендаций Польской диабетической ассоциации 2015 года19 и подготовленную научным комитетом, состоящим из членов Европейской ассоциации по изучению диабета.Список из 20 моделей поведения был получен из вышеописанных руководящих принципов, а также из Стандартов медицинской помощи при диабете 2016 года, разработанных Американской диабетической ассоциацией1, и стандартов Академии питания и диетических рекомендаций Практическое руководство по питанию при диабете 1 и 2 типа. среди взрослых.20 Изначально список был подвергнут двум независимым судебным решениям (специалистом по диабету и специализированным диетологом). После рассмотрения замечаний, сформированных после вынесения решения, была получена окончательная версия шкалы соблюдения диеты пациента при диабете (PDAD), представленная на рисунке S1.Один балл присваивался за каждое поведение в соответствии с диетическими рекомендациями (). Максимально возможное количество баллов было 20. Первоначальный анализ психометрических свойств PDAD показал, что внутренняя согласованность достигла 0,642, а шкала не была одномерной (первый фактор прояснил <40% общей дисперсии). Результаты отражают структуру PDAD с большой степенью вариации оцениваемого поведения (от физической активности до потребления алкоголя и пищевых привычек).Более того, PDAD по определению не представляет собой однородную психологическую конструкцию.
Таблица 2
Оцениваемое диетическое поведение при соблюдении пациентом диеты при диабете
Рекомендация Соблюдение рекомендации Количество приемов пищи 4–6 Фиксированный Перерывы между приемами пищи 3-4 часа Использование сахара / меда для подслащивания безалкогольных напитков Нет Наиболее часто выбираемые продукты Хлеб Крупа Крупно нарезанная (гречка, перловая крупа), цельнозерновые макаронные изделия, коричневый рис, приготовленные al dente Молоко и молочные продукты С пониженным содержанием жира Мясо и мясные продукты Птица, птица мясное ассорти из птицы Кулинарные жиры Растительные масла (рапсовое растительное масло, оливковое масло) Жировые спреды Мягкие маргарины Рекомендуемая частота потребления продукта Овощи Несколько раз в день 12 в день Фрукты Яйца До четырех раз в неделю Рыба Не менее одного раза в неделю Бобовые Не менее одного раза в неделю Сладости Менее одного раза в неделю Фастфуд Менее одного раза в неделю Вода Несколько раз в день Алкоголь Не употреблять Сладкие безалкогольные напитки Помимо применения двух вышеуказанных шкал, интервью было дополнено с дополнительными вопросами об образе жизни и течении заболевания ().Данные были использованы для оценки влияния ранее упомянутых особенностей на соблюдение диетических рекомендаций.
Таблица 3
Переменные, связанные с образом жизни и течением заболевания
Переменные Наблюдение диетолога, n (%) Нет 20 (22,0) Лечение, n (%) Диетическое 51 (56.0) Пероральные противодиабетические препараты 60 (65,9) Инсулин 44 (48,4) Регулярное определение уровня глюкозы в крови, n (%) Нет 19 90 ) Да 72 (79,1) Возникновение осложнений, n (%) Нет 33 (36,3) 58 (63126, .)7) Физическая активность, n (%) Нет 34 (37,4) Да 57 (62,6) Курение табака, n (%) 9012 Нет 68 (74,7) Да 57 (25,3) Статистический анализ
Все статистические анализы были выполнены с использованием STATISTICA 13.1 Inc. (StatSoft © © ) программное обеспечение, лицензированное Варшавским медицинским университетом. P — значения <0,05 считались статистически значимыми. Анализ состоял из трех фаз частичной оценки посредничества в соответствии с предположениями, описанными Коэном и др. 21, которые основаны на серии регрессионных анализов. Для подгонки регрессионной модели к эмпирическим данным использовался обычный метод наименьших квадратов. Стандартизированные (β) коэффициенты регрессии использовались для интерпретации вектора и значимости корреляций.Независимые дихотомические переменные были закодированы как двоичные переменные, а фиктивные переменные использовались для большего количества категорий.
Диаграмма анализа посредничества представлена в. Первый этап включал оценку влияния независимых переменных на оценку пациента в PDAD (зависимая переменная). Каждая независимая переменная оценивалась с использованием отдельных регрессионных моделей. В случае получения статистически значимых результатов переменная оценивалась на втором этапе. На этом этапе оценивались независимые переменные и их взаимосвязь с потенциальным посредником (оценка AADQ).На третьем и заключительном этапе анализа оценивали, влияют ли независимые переменные и посредник на оценки PDAD. Посредничество считалось значимым, когда промежуточные отношения, независимая переменная-медиатор и зависимая от медиатора переменная были статистически значимыми. В таких случаях для определения посредничества использовался результат теста на посредничество Гудмана. Тест определяет, действительно ли произведение коэффициентов нестандартизированной регрессии для обеих взаимосвязей значительно отличается от нуля в случае небольшого количества наблюдений.21
Результаты
Взаимосвязь между принятием болезни и соблюдением диетических рекомендаций
Уровень соблюдения диетических рекомендаций в исследуемой группе был умеренным (PDAD: 11,3 ± 2,75). Аналогичные результаты были получены в отношении восприятия болезни испытуемыми (AADQ: 14,0 ± 4,72). Сходный уровень дифференциации баллов был получен для обоих инструментов (коэффициент вариабельности 36,6% против 36,1% соответственно). Результаты регрессионного анализа показывают, что непринятие болезни отрицательно влияет на соблюдение пациентом диетических рекомендаций (β std = -0.266 [95% ДИ: -0,469, -0,063], P = 0,010).
Посреднический анализ
Первая фаза оценки выбранных социально-демографических характеристик, переменных, связанных с течением заболевания и образом жизни, показала, что только тип лечения и регулярное тестирование уровня глюкозы в крови имели значительную связь с показателем PDAD (). Было замечено, что у пациентов, получавших комбинацию диеты и пероральных противодиабетических средств (β std = 0,263, P = 0,012), а также у пациентов, получавших комбинацию диеты и инсулина (β std = 0 .211, P = 0,045), были достигнуты значительно лучшие результаты соблюдения диетических рекомендаций по сравнению с пациентами, получавшими только диетическое лечение. Кроме того, пациенты, которые регулярно проверяли уровень глюкозы в крови, демонстрировали лучшее соблюдение диетических рекомендаций (β std = 0,305, P = 0,003).
Таблица 4
Влияние выбранных переменных на соблюдение диетических рекомендаций
Проверенная переменная b β std −95% CI + 95% CI statistic P -значение Социально-демографические переменные Перехват 5.774 21,027 0,000 Пол -0,642 -0,158 -0,366 0,050 Перехват 5.170 18.291 0.000 Образование230 0,057 −0,153 0,268 0,540 0,590 Базовый, профессиональный 9012 0,031 0,391 1,698 0,093 Высшее 0,330 0,087 -0,125 0,298 0.814 0,418 Перехват 5,732 22,844 0,000 Место жительства 0,368 −1 0126 0,368 −1 0,368 −1 Сельская местность, город с населением до 20 000 жителей Город 20 000–100 000 жителей 0.334 0,097 -0,160 0,355 0,752 0,454 Город / поселок с населением> 100000 человек -0,532 -0,203 -0,532 -0,448 -0,448 Перехват 5,648 18,944 0,000 Ежемесячный доход PLN 1,201–2,500 0.094 0,041 -0,304 0,386 0,237 0,813 злотых 2,501–4,000 0,352 0,123 -0,2126 0,126 -0,2126 PLN −0,048 −0,014 −0,429 0,401 −0,067 0,947 Медицинские переменные 5.296 22,485 0,000 Под наблюдением врача 0,954 0,197 -0,009 0,4012 25,519 0,000 Только диетическое лечение 1,545 0,138 -0,071 0.346 1,313 0,193 Intercept 5,182 21,552 0,000 9012 9012 9012 2,5680,012 Intercept 5,366 24,552 0,000 Диетическое лечение и пероральные противодиабетические препараты и инсулин 1 4120,211 0,005 0,416 2,032 0,045 Перехват 4,316 9,7125 9.7125 глюкоза 0,105 0,506 3,024 0,003 Перехват 5,606 15.919 0,000 Наличие осложнений −0,158 −0,038 −0,248 0,173 −0,358 0,721 2 Перехват 5,206 15,096 0,000 Физическая активность 0.478 0,116 −0,094 0,325 1,098 0,275 Intercept 5,529 22,528 0,021-0,231 0,190 -0,194 0,847 Результаты второй фазы анализа посредничества показали, что регулярное определение уровня глюкозы в крови является единственным фактором в статистически значимой связи с потенциальным посредником (т. Е. , уровень принятия пациентом болезни), как показано на.Эта взаимосвязь носила отрицательный характер (т.е. неприятие болезни коррелировало с отсутствием регулярного тестирования уровня глюкозы в крови; β std = -0,455, P = 0,001).
Таблица 5
Связь между медицинскими переменными и степенью восприятия болезни
Проверенная переменная b β std −95% CI + 95% CI t P -значение Перехват 5.561 23,042 0,000 Диетическое лечение и пероральные противодиабетические препараты −0,481 −0,110 −0,3125 нет 1: да 25,926 0,000 Диетическое лечение, пероральные противодиабетические препараты и инсулин -1,215 -0,186 126-0,393 126-0,393 126-0,393 0: нет1: да 17,767 0,000 Регулярное определение уровня глюкозы в крови −2,186 −0,455 −0,643 −0,0126 нет1: да регулярное определение уровня глюкозы в крови и медиатор (оценка AADQ) степени соблюдения пациентом диетических рекомендаций ().Было замечено, что уровень принятия заболевания оказывает лишь незначительное опосредованное влияние на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций (опосредованный тест Гудмана, Z = 1,939, P = 0,054). B4-33D41-496000Таблица 6
Влияние регулярного тестирования уровня глюкозы в крови и принятия заболевания на соблюдение диетических рекомендаций
Проверяемая переменная b β std −95% ДИ + 95% ДИ t — статистика P — значение Перехват 5.471 5,832 0,000 Принятие и действие сахарный диабет -0,161 -0,157 -0,381 -0125 -0,157 -0,381 0,067 −6 тестирование1,151 0,234 0,010 0,458 2,072 0,041 0: нет Обсуждение
Существуют исследования, указывающие на прямую связь между соблюдением диетических рекомендаций и регулярным контролем гликемии.22–26 Эта взаимосвязь также была продемонстрирована в этом исследовании. Только регулярное измерение уровня глюкозы в крови является важным фактором, влияющим на соблюдение диетических рекомендаций. Регулярный контроль гликемии связан с внесением значительно меньших изменений в образ жизни, чем изменение диеты. В случае диеты необходимо ввести многочисленные диетические ограничения, такие как исключение из меню пациента определенных блюд, которые ему действительно нравились.22 Эти многочисленные диетические ограничения могут прояснить полученный результат, о котором заявили только около 20% пациентов. консультация диетолога.Поэтому кажется разумным принять меры, направленные на повышение знаний пациента в области взаимной корреляции гликемического контроля и соответствующей диеты. Это особенно важно в контексте исследований McElfish et al22, которые подчеркивают, что некоторые внешние факторы могут влиять на прямую взаимосвязь между контролем гликемии и соблюдением диетических рекомендаций. В своем исследовании они указали на трудности, связанные с соблюдением соответствующей диеты. Отсутствие хороших знаний о рекомендуемых продуктах и их наличии на рынке было наиболее частой проблемой, о которой сообщали участвующие семьи.Правильное понимание размеров порций также было проблематичным. Более того, культурные и социальные барьеры были одним из основных препятствий на пути введения диеты. Многие участники исследования обычно не употребляют продукты, рекомендованные для пациентов с диабетом. Было замечено, что чем дальше рекомендуемая диета отличается от реальных привычек пациентов и их семей, тем труднее вносить какие-либо изменения. Отсутствие базового понимания основных питательных веществ может быть еще одним важным ограничением при соблюдении соответствующей диеты пациентами с диабетом.Интересно, что был сделан вывод о том, что испытуемые сообщили о понимании негативного влияния углеводов на развитие своего заболевания, но не осознали, что моносахариды имеют аналогичные эффекты. Таким образом, для пациентов с диабетом крайне важно получить знания о диете от диетолога или лечащего врача, а также получить поддержку от своего ближайшего окружения. Было бы полезно обсудить трудности, связанные с диетой, не только со специалистом по диабету или диетологом, но и с членами семьи.Результаты исследования показывают, что в контексте соблюдения рекомендаций по питанию адекватный уровень социальной поддержки может играть ключевую роль. Лица, имеющие доступ к различным формам социальной поддержки — не только эмоциональной, но также информативной, инструментальной и т. Д. — легче справляются со стрессом, связанным с их болезнью. Адекватный уровень социальной поддержки может повлиять на формирование надлежащего и активного отношения к заболеванию и продолжающемуся процессу лечения27. В частности, это относится к тестированию на уровень глюкозы в крови.В случае соблюдения диетических рекомендаций вопрос усложняется, поскольку необходимо учитывать также важные психологические функции приема пищи.27,28
Тем не менее, в этом исследовании особое внимание было уделено роли принятия пищи. собственное заболевание в контексте соблюдения диетических рекомендаций. Было установлено, что индивидуальные предрасположенности пациентов в большей степени влияют на соблюдение диетических рекомендаций, чем внешние факторы. Естественно, социальная поддержка будет стимулировать действия пациента, но сама по себе не принесет никаких изменений.Таким образом, в данном исследовании основное внимание уделяется роли принятия собственной болезни, поскольку этой теме уделялось значительно меньше внимания в литературе. 28–30
Наши результаты подтвердили, что соответствующий уровень принятия болезни пациентами играет жизненно важную роль в соблюдении режима лечения. диетическим рекомендациям. Эти наблюдения согласуются с отчетами других авторов28–30. Следует отметить, что одна важная статья, в частности, подчеркивающая важность адекватного психологического отношения пациента, была опубликована DuBois et al.30 Они подготовили 12-недельную позитивную психологическую интервенцию для группы из 15 пациентов с диабетом. DuBois et al30 продемонстрировали, что адекватное психологическое вмешательство у пациентов с диабетом было полезно не только для их психологического функционирования, но и для их физического благополучия. Более того, их частота поведения, связанного со здоровьем, увеличилась. Проведенное психологическое вмешательство также положительно повлияло на степень восприятия болезни и терапевтического процесса у пациентов, и это привело к их большему участию в профилактике и предотвращении развития болезни.Хотя исследование охватывало небольшую группу субъектов, результаты ясно демонстрируют, что адекватная приверженность во время лечения может быть связана с адекватным уровнем принятия болезни.
Посреднический анализ показал незначительный опосредующий эффект AADQ на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций. В обсуждаемой связи малая доля принятия также может быть связана с тем фактом, что уровень принятия болезни не обусловливает адекватное поведение, связанное с регулярным контролем гликемии и соблюдением диетических рекомендаций.В соответствии со шкалой AADQ, представленной Шмиттом и соавторами 18, низкое принятие собственного диабета следует понимать как избегание размышлений о болезни, использование механизма отрицания, забвение приема лекарств и т. Д. Тот факт, что пациент осознает свое заболевание, не означает, что он будет принимать адекватные и соответствующие диетические меры и меры для контроля гликемии, целью которых является уменьшение симптомов заболевания. Следует отметить, что Schmitt et al18 подчеркнули, что низкий уровень принятия диабета связан с более частыми пропусками тестов на уровень глюкозы в крови.
Незначительный опосредующий эффект AADQ на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций, возможно, необходимо будет рассматривать в контексте конкретных характеристик анализируемых пациентов. Все они находились под постоянным контролем врача, около 20% дополнительно получали диетические консультации, 63% занимались физической активностью и> 70% использовали регулярный контроль гликемии. Следует отметить, что это нетипичные характеристики больного сахарным диабетом.31 Однако изучаемая группа пациентов больше соответствует данным, представленным Kjome et al.32 По данным этих исследователей, ~ 70% пациентов с диабетом практиковали SMBG, но <50% пациентов выполняли измерения глюкозы ежедневно. Важный фактор, который может объяснить такую групповую характеристику, регистрируется в случае 64% сопутствующих заболеваний. Однако в этом исследовании не было установлено, что переменная - количество осложнений - была связана с соблюдением пациентами диетических рекомендаций, даже с учетом промежуточного органа - степени восприятия болезни.Это важное наблюдение, предполагающее, что нельзя предполагать, что пациент, у которого диагностированы сопутствующие заболевания, захочет лечиться. Пациент может использовать механизм отрицания. В результате этого механизма пациент может не видеть связи между своими сопутствующими заболеваниями, плохим здоровьем или осложнениями, возникающими в результате его или ее собственного заболевания.
В этом исследовании мы попытались установить роль собственного восприятия болезни как посредника между социально-демографическими переменными и соблюдением пациентом диетических рекомендаций.Было установлено, что социально-демографические переменные (например, образование, место жительства и ежемесячный доход) не имеют связи с соблюдением пациентами рекомендаций по питанию. Это исследование показало, что уровень образования не может быть хорошим показателем соблюдения пациентом диетических рекомендаций. Он также соответствует сообщениям Ар-Рашиди31 и других авторов. Более того, наши результаты показали, что ни уровень образования, ни пол не связаны с соблюдением диетических рекомендаций. Напротив, некоторые исследования установили, что секс является решающим немодифицируемым фактором риска плохого ведения диабета.33,34 Вонг и др. 34 предположили, что существует значительная разница между полами в ответственности за приготовление еды и покупку продуктов, поскольку женщины участвуют в этих домашних делах чаще, чем мужчины. Кроме того, эти авторы отметили, что пациенты-мужчины с большей вероятностью будут получать активную поддержку со стороны своих жен в форме приготовления еды и словесного поощрения, в то время как пациенты-женщины получают только пассивную поддержку со стороны своих мужей. В другом исследовании было отмечено, что соблюдение диетических рекомендаций было выше у мужчин, чем у женщин среди пациентов с диабетом 2 типа.6 Однако секс не следует рассматривать как изолированный фактор, определяющий соблюдение рекомендаций по питанию. Это было бы чрезмерным упрощением. Расхождения в контексте пола могут указывать на необходимость учета дополнительных опосредующих факторов в отношении между полом и соблюдением диетических рекомендаций. Уровень восприятия собственной болезни не был отмечен как фактор, являющийся посредником между социально-демографическими переменными (например, образование, место жительства и ежемесячный доход) и соблюдением пациентом рекомендаций по питанию.
В случае некоторых медицинских переменных (помощь врача-диетолога, метод лечения и осложнения) не наблюдалось опосредованное влияние уровня приемлемости заболевания на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций.
Изменение диеты требует большего вовлечения пациента и внесения изменений в образ жизни, которые не обязательно принимаются пациентом. Например, пациенты не хотят отказываться от продуктов, которые им действительно нравятся, но которые следует исключить.22 Отсутствие корреляции с количеством осложнений можно объяснить недостаточной осведомленностью пациентов о том, что симптомы болезни, которые они испытывают, напрямую связаны с их развитием. Например, Аль-Рашиди31 сообщил, что около 15,6% пациентов вообще не знали о диабетических осложнениях, а 13,8% знали об одном осложнении. Отсутствие связи с методом лечения может быть связано с тем, что пациент может полагать, что врач несет ответственность за эффективное лечение.Таким образом, пациенты перекладывают ответственность за лечение на врача7.
Вышеупомянутые результаты демонстрируют, что адаптация к собственному восприятию болезни и принятие эффективных форм лечения — это сложные процессы. Принятие собственной болезни может быть жизненно важным фактором в этом процессе, но не решающей переменной, обуславливающей положительный результат процесса адаптации. Об этом свидетельствует тот факт, что принятие болезни является слабым посредником в этих отношениях.Это предполагает необходимость дальнейших эмпирических исследований, направленных на определение факторов, повышающих эффективность соблюдения диетических рекомендаций у пациентов с диабетом. Адекватный уровень социальной поддержки и диетического просвещения, предоставляемый не только пациенту, но и его или ее ближайшему окружению, может быть одним из этих факторов. Было бы также интересно попытаться оценить AADQ как независимый детерминант соблюдения рекомендованной диеты в присутствии других хорошо известных влиятельных детерминант (например, отношения пациент-врач, импульсивность, самоэффективность, мотивация).
Результаты этого исследования не лишены ограничений. Важным ограничением является использование оригинального прибора для оценки соблюдения диетических рекомендаций. Тем не менее, инструмент был разработан с учетом текущих рекомендаций по диетическому лечению диабета. Тем не менее, переведенная мера AADQ, которая является ключевой переменной в этом исследовании, характеризовалась относительно низкой внутренней согласованностью. Поэтому необходимо провести дальнейшие исследования, чтобы можно было более точно проверить надежность и точность разработанного исследовательского инструмента.Другими важными ограничениями являются количество субъектов и использование перекрестных исследований. Конкретная группа пациентов, которая чаще выполняла гликемический контроль по сравнению с группами в других исследованиях, является значительным ограничением этого исследования.
Заключение
Уровень приемлемости заболевания оказывает лишь незначительное опосредованное влияние на взаимосвязь между регулярным измерением уровня глюкозы в крови и соблюдением диетических рекомендаций. В случае социально-демографических переменных (пол, уровень образования, место жительства и ежемесячный доход) и некоторых медицинских переменных (диетолог, метод лечения и осложнения) этот эффект посредничества не наблюдался.Результаты исследования показывают, что уровень приемлемости заболевания не является основным фактором, опосредующим связь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций. Отношение к собственному заболеванию не гарантирует принятия адекватных форм лечения, таких как соблюдение рекомендаций по питанию. Поэтому следует искать дополнительных посредников в отношениях.
Дополнительные материалы
Инструкции: ответьте, пожалуйста, на следующие вопросы, чтобы как можно точнее отразить ваше мнение и ответить на вопросы, основанные на фактах, насколько это возможно.
Ваша информация останется конфиденциальной.
Пожалуйста, выберите только один ответ на каждый вопрос.
Рисунок S1
Соблюдение диеты пациента при диабете (PDAD).
Примечания: Оригинал анкеты на польском языке. Авторы польской версии являются авторами данной статьи. Для целей данной публикации он был переведен авторами на английский язык.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. Стандарты медицинской помощи при диабете Американской диабетической ассоциации, 2016 г. Уход за диабетом. 2016; 39 (Приложение 1): S1 – S109. [Google Scholar] 3. Ingelfinger JR, Jarcho JA. Увеличение числа случаев диабета и его последствий. N Engl J Med. 2017; 376 (15): 1473–1474. [PubMed] [Google Scholar] 4. Бриз П.Р., Томас С., Сквайрз Х. и др. Рентабельность политики профилактики диабета на уровне населения, сообщества, на рабочем месте и отдельных лиц в Великобритании. Diabet Med. 2017; 34 (8): 1136–1144.[Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Франц М.Дж., Маклауд Дж., Эверт А. и др. Практическое руководство по питанию Академии питания и диетологии при диабете 1 и 2 типа у взрослых: систематический обзор доказательств эффективности лечебного питания и рекомендации по интеграции в процесс питания. J Acad Nutr Diet. 2017; 117 (10): 1659–1679. [PubMed] [Google Scholar] 6. Ахола AJ, Groop PH. Препятствия на пути к самолечению диабета. Diabet Med. 2013. 30 (4): 413–420. [PubMed] [Google Scholar] 7.Яворски М, Адамус ММ. Внушаемость, оптимизм и ответственность за здоровье у больных сахарным диабетом. Int J Diabetes Dev Ctries. 2016; 36 (3): 290–294. [Google Scholar] 8. Хифантис Т., Кацудас С., Воудиклари С. Механизмы защиты эго связаны с предпочтениями пациентов метода лечения независимо от психологического стресса при терминальной стадии почечной недостаточности. Пациенты предпочитают приверженность лечению. 2010; 4: 25–32. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Крамер П. Защитные механизмы в современной психологии.Дальнейшие процессы адаптации. Am Psychol. 2000. 55 (6): 637–646. [PubMed] [Google Scholar] 10. Гупта Л., Хандельвал Д., Сингла Р., Гупта П., Калра С. Прагматические диетические рекомендации при диабете во время Навратриса. Индийский J Endocrinol Metab. 2017; 21 (1): 231–237. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Эверт А.Б., Буше Дж. Л., Сайпресс М. и др. Рекомендации по диетотерапии для ведения взрослых с диабетом. Уход за диабетом. 2013. 36 (11): 3821–3842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12.Эсмаилинасаб М., Эбрахими М., Мокаррар М.Х., Рахмати Л., Махджури М.Ю., Арзаги С.М. Диабет II типа и личность: исследование для изучения других психосоматических аспектов диабета. J Диабетическое нарушение обмена веществ. 2016; 15:54. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Дэйли Дж. М., Хартц А. Дж., Сюй Й. и др. Оценка отношения, поведения и исходов пациентов с диабетом 2 типа. J Am Board Fam Med. 2009. 22 (3): 280–290. [PubMed] [Google Scholar] 15. Петерсен С., ван ден Берг Р.А., Янссенс Т., Ван ден Берг О.Восприятие болезни и симптомов: теоретический подход к интегративной модели измерения. Clin Psychol Rev.2011; 31 (3): 428–439. [PubMed] [Google Scholar] 16. Андерсон Р.М., Доннелли МБ, Дедрик Р.Ф. Измерение отношения пациентов к диабету и его лечению. Советы по обучению пациентов. 1990. 16 (3): 231–245. [PubMed] [Google Scholar] 17. Саймон-Тувал Т., Шмуэли А., Харман-Бем И. Приверженность поведению по уходу за собой среди пациентов с диабетом 2 типа: роль предпочтений риска. Цените здоровье. 2016; 19 (6): 844–851.[PubMed] [Google Scholar] 18. Шмитт А., Реймер А., Кульцер Б., Хаак Т., Гар А., Херманс Н. Оценка принятия диабета может помочь выявить пациентов с неэффективным лечением диабета и плохим контролем диабета. Diabet Med. 2014. 31 (11): 1446–1451. [PubMed] [Google Scholar] 19. Polskie Towarzystwo Diabetologiczne Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2015. Diabetologia kliniczna. 2015; 4 (Приложение A): 1–73. [Google Scholar] 20. МакЛауд Дж., Франц М.Дж., Ханду Д. и др. Практическое руководство по питанию Академии питания и диетологии при диабете 1 и 2 типа у взрослых: обзоры фактических данных и рекомендации по питанию.J Acad Nutr Diet. 2017; 117 (10): 1637–1658. [PubMed] [Google Scholar] 21. Коэн Дж., Коэн П., Вест С.Г., Эйкен Л.С. Прикладная множественная регрессия / корреляционный анализ для поведенческих наук. Махва, Нью-Джерси: Рутледж; 2013. [Google Scholar] 22. McElfish PA, Bridges MD, Hudson JS и др. Семейная модель обучения диабету с сообществом жителей тихоокеанских островов. Diabetes Educ. 2015. 41 (6): 706–715. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Коппелл К.Дж., Катаока М., Уильямс С.М., Чисхолм А.В., Воргерс С.М., Манн Джи.Вмешательство в режим питания у пациентов с диабетом 2 типа, страдающих гипергликемией, несмотря на оптимизированное медикаментозное лечение — исследование «Образ жизни сверх лекарств при диабете» (LOADD): рандомизированное контролируемое исследование. BMJ. 2010; 341: c3337. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. Alssema M, Boers HM, Ceriello A и др. Диета и гликемия: маркеры и их значение. Отчет семинара Unilever Nutrition Workshop. Br J Nutr. 2015. 113 (2): 239–248. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Ноулин С.Ю., Хаммер MJ, Д’Эрамо Мелькус Г.Диета, воспаление и гликемический контроль при диабете 2 типа: интегральный обзор литературы. J Nutr Metab. 2012 г .; идентификатор статьи 2012 г. 542698. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Йокояма Ю., Барнард Н.Д., Левин С.М., Ватанабе М. Вегетарианские диеты и гликемический контроль при диабете: систематический обзор и метаанализ. Cardiovasc Diagn Ther. 2014. 4 (5): 373–382. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Shao Y, Liang L, Shi L, Wan C, Yu S. Влияние социальной поддержки на гликемический контроль у пациентов с сахарным диабетом 2 типа: опосредующая роль самоэффективности и приверженности.J Diabetes Res. 2017; 2017: 2804178. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Камоды Р.С., Берлин К.С., Рыбак Т.М. и др. Психологическая гибкость среди молодежи с диабетом 1 типа: связь моделей принятия, приверженности и стресса с адаптацией. Behav Med. 2017: 1–9. [PubMed] [Google Scholar] 29. Popa-Velea O, Bubulac L, Petrescu L, Purcarea RM. Психопатология и психотерапевтическое вмешательство при диабете: особенности, проблемы и ограничения. J Med Life. 2016; 9 (4): 328–333. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30.DuBois CM, Millstein RA, Celano CM, Wexler DJ, Huffman JC. Возможность и приемлемость положительного психологического вмешательства для пациентов с сахарным диабетом 2 типа. Компаньон по уходу за ЦНС. 2016; 18 (3) Epub. [Бесплатная статья PMC] [PubMed] [Google Scholar] 31. Ар-Рашиди АА. Роль уровня образования в гликемическом контроле у пациентов с сахарным диабетом II типа. Int J Health Sci. 2014. 8 (2): 177–187. [Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Кьоме Р.Л., Гранас АГ, Нерхус К., Рораас Т.Х., Сандберг С.Распространенность самоконтроля уровня глюкозы в крови и стоимость глюкометрических полосок в общенациональной когорте. Диабет Technol Ther. 2010. 12 (9): 701–705. [PubMed] [Google Scholar] 33. Остин С., Сенекал С., Гуай Ф., Ноувен А. Влияние пола, возраста и продолжительности диабета на диетическое самопомощь у подростков с диабетом 1 типа: перспектива теории самоопределения. J Health Psychol. 2011; 16 (6): 917–928. [PubMed] [Google Scholar] 34. Вонг М., Гуччиарди Э, Ли Л., Грейс С.Л. Гендер и управление питанием при диабете 2 типа.Может J Diet Pract Res. 2005. 66 (4): 215–220. [PubMed] [Google Scholar]Принятие болезни в качестве потенциального посредника
Пациенты предпочитают приверженность. 2018; 12: 163–174.
Мариуш Яворски
1 Отделение обучения и результатов обучения, факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Мариуш Панчик
1 Отделение обучения и результатов обучения, Факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Małgorzata Cedro
2 Факультет медицинских наук Варшавского медицинского университета, Варшава, Польша
Алисия Кухарска
3 Кафедра питания человека факультета медицинских наук Варшавского медицинского университета, Варшава, Польша
1 Отделение обучения и результатов обучения, факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
2 Факультет медицинских наук Варшавского медицинского университета, Варшава, Польша
3 Кафедра питания человека, Факультет медицинских наук, Варшавский медицинский университет, Варшава, Польша
Для переписки: Мариуш Панчик, Отдел обучения и результатов образования, Факультет медицинских наук, Варшавский медицинский университет, Zwirki i Wigury 61, Варшава 02-091, Польша, тел. + 48 22 572 0490, факс +48 22 572 0491, эл. Почта [email protected] Авторские права © 2018 Jaworski et al. Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — Non Commercial (unported, v3.0) License ( http://creativecommons.org/licenses/by-nc/3.0/). Получая доступ к работе, вы тем самым принимаете Условия. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения Dove Medical Press Limited при условии надлежащей атрибуции работы.Эта статья цитировалась в других статьях в PMC.- Дополнительные материалы
- Рисунок S1: Соблюдение диеты пациента при диабете (PDAD).
Примечания: Оригинал анкеты на польском языке. Авторы польской версии являются авторами данной статьи. Для целей данной публикации он был переведен авторами на английский язык.
GUID: E31FA09A-ACFE-4429-86D2-3A0C775F73AE
GUID: 5D96B4C8-7874-4F84-A21E-4A232767EBB7
GUID: 5
Диетические рекомендации пациентами с сахарным диабетом важны для эффективной терапии.В этом отношении важно учитывать ожидания пациентов в отношении диеты. Целью данной статьи было проанализировать взаимосвязь между выбранными независимыми переменными (например, регулярным тестированием уровня глюкозы в крови) и соблюдением пациентами рекомендаций по питанию, имея в виду, что степень принятия болезни может играть посредническую роль.
Субъекты и методы
Поперечное исследование было проведено у 91 пациента, лечившегося от сахарного диабета 2 типа в государственном медицинском учреждении.Перед запланированным визитом к диабетологу было проведено собеседование с использованием бумаги и карандаша. В исследовании применялись две меры: опросник принятия и принятия мер по диабету и шкала приверженности пациента к диете. Кроме того, также были собраны данные, относящиеся к социально-демографическим характеристикам, факторам, связанным с образом жизни, и течению заболевания (ведение, частота осложнений и наблюдение диетолога). В анализе использовался метод регрессии, а для оценки частичного посредничества — методология Коэна.Достоверность эффекта медиации оценивали с помощью теста Гудмана. P — значения <0,05 считались статистически значимыми.
Результаты
Несоблюдение пациентами диетических рекомендаций было связано с низким уровнем восприятия болезни (стандартизованный коэффициент регрессии = -0,266; P = 0,010). Более того, отказ от регулярного тестирования уровня глюкозы в крови был связан с непринятием болезни (стандартизованный коэффициент регрессии = -0.455; P = 0,000). Однако отсутствие регулярных тестов на уровень глюкозы в крови и низкий уровень принятия оказали лишь частично отрицательное влияние на соблюдение диетических рекомендаций (медиативный тест Гудмана, Z = 1,939; P = 0,054). Эта зависимость не наблюдалась у пациентов, получавших диету и сопутствующие пероральные препараты и / или инсулинотерапию.
Заключение
Эффективное диетическое просвещение должно включать мероприятия, способствующие более позитивному отношению к болезни.Этого можно добиться путем индивидуального консультирования, учитывая потребности пациента и сосредоточив внимание на регулярном измерении уровня глюкозы в крови.
Ключевые слова: приверженность пациентов, сахарный диабет 2 типа, отношение к здоровью, гликемический контроль
Введение
Сахарный диабет 2 типа — заболевание, зависящее от диеты, требующее разнонаправленного и многопрофильного лечения1. Данные глобальной эпидемиологии свидетельствуют о том, что заболеваемость диабет увеличивается, и болезнь поражает все более и более молодых людей.2 Таким образом, попытка разработать эффективную профилактику и лечение заболевания является одним из наиболее важных действий, которые необходимо предпринять в этой области.3,4
Фармакотерапия — не единственный метод лечения сахарного диабета 2 типа; Также требуются значительные изменения в образе жизни пациента в отношении диетических привычек и регулярной физической активности.5 Фактически, изменение образа жизни является наиболее сложной и проблемной частью лечения. Многие пациенты склонны выборочно соблюдать медицинские и диетические рекомендации.6
В некоторых исследованиях подчеркивается, что пациенты с диабетом становятся более активно вовлеченными в терапевтический процесс после того, как страдают от медицинских осложнений, вызванных нелеченным диабетом или развитием сопутствующих заболеваний, поскольку пациент больше не может отрицать свою болезнь.6,7 Недооценка болезни пациента может быть объяснено отсутствием предполагаемых негативных последствий болезни и, в свою очередь, может запускать многочисленные защитные механизмы. Такие защитные механизмы включают бессознательные личные убеждения, которые направлены на предотвращение восприятия негативных эмоциональных состояний и защиту личности пациента.8 Другими словами, пациент может думать, что отсутствие у него «восприятия» негативных последствий болезни и хорошее самочувствие являются оправданием отказа от изменения своего обычного образа жизни. Такое поведение может быть усилено расщеплением, которое основано на предположении, что, если пациент отвергает диагноз болезни, болезнь исчезнет. В результате пациент неосознанно предпринимает действия, которые ухудшают течение болезни.9
Имеющиеся данные свидетельствуют о том, что больным диабетом часто бывает проблематично вносить изменения в свой рацион.6 В большинстве случаев новые рекомендации (включая снижение потребления продуктов питания, содержащих моносахариды и насыщенные жирные кислоты и введение в рацион продуктов с низким гликемическим индексом) значительно отличаются от нынешнего рациона пациента. Следовательно, необходима помощь диетолога, чтобы указать эффективные методы приобретения новых диетических привычек.9–11
Были попытки определить психосоциальные факторы, которые могут повлиять на эффективное соблюдение медицинских рекомендаций у пациентов с диабетом, описанных в литературе.12–14 В этом контексте особое значение имеет правильное отношение пациента к болезни. Психология здоровья определяет отношение к заболеванию в трех измерениях: когнитивном (знание пациентом о болезни и процессе лечения), эмоциональном (эмоции, которые пациент испытывает в отношении болезни) и поведенческом (действия, предпринимаемые пациентом в отношении болезни и болезни). процесс лечения). Эти три аспекта взаимодействуют друг с другом15. Положительное отношение к лечению и здоровью может способствовать более эффективному соблюдению медицинских и диетических рекомендаций у пациента с диабетом.Определение уровня глюкозы в крови, направленное на нормализацию уровня глюкозы в сыворотке крови, также важно для эффективности лечения пациентов с диабетом. Контролируемый уровень глюкозы в сыворотке крови является показателем правильного курса лечения. Другими словами, пациенту с положительным отношением к своему заболеванию следует более систематически проводить анализ глюкозы в крови, чем пациенту с отрицательным отношением.16
Было опубликовано несколько статей о психологических, социальных и медицинских факторах, связанных с соблюдением режима лечения. больных сахарным диабетом по медицинским рекомендациям.6,7,9,17 Тем не менее, лишь в нескольких исследованиях была проанализирована взаимосвязь между отношением к болезни и соблюдением диетических рекомендаций пациентами с диабетом14,16,18. В значительно большем количестве исследований была проанализирована взаимосвязь между психологическими факторами. и соблюдение диетических рекомендаций.6–8,12,17 Кроме того, нет работ, посвященных исследованию роли опосредующих факторов в этой взаимосвязи, где они непосредственно связаны с лечением пациентов с диабетом. Таким образом, цель данной статьи состояла в том, чтобы проанализировать взаимосвязь между выбранными независимыми переменными (например, определение уровня глюкозы в крови, возникновение осложнений и достаточная физическая активность) и уровнем соблюдения пациентом диетических рекомендаций с учетом посреднической роли пациента. уровень восприятия болезни пациентом.
Субъекты и методы
Субъекты
Это перекрестное исследование проводилось в марте и апреле 2016 г. Субъекты (n = 91) были набраны из числа пациентов Клиники диабетологии и внутренней медицины и Клиники внутренней медицины и эндокринологии независимой общественности. Центральная клиническая больница в Варшаве (удобный образец). В исследование были включены пациенты с сахарным диабетом 2 типа, диагностированные не менее чем за 6 месяцев до включения в исследование, которые находились под постоянным наблюдением диабетологической амбулатории, прошли обучение по вопросам диеты и определения уровня глюкозы в крови и были в возрасте от 35 до 70 лет.Пациенты с другими типами диабета, с длительностью заболевания менее 6 месяцев, не осведомленные о диете и тестировании уровня глюкозы в крови, не находящиеся под наблюдением диабетологической амбулатории, прикованные к постели или находящиеся под опекой, были исключены из исследования. Подробные характеристики учебной группы приведены в.
Таблица 1
Характеристики исследуемой группы
Характеристики Возраст (среднее ± стандартное отклонение) 55.2 ± 11,57 года Индекс массы тела (среднее ± стандартное отклонение) 32,05 ± 6,762 кг / м 2 Продолжительность диабета (среднее ± стандартное отклонение) 9,9 ± 8,18 лет Число осложнений (медиана) 2,0 Пол, n (%) Женский 53 (58,2) Мужской 38 (41,8) %) Базовый 5 (5.6) Профессиональное 20 (22,2) Среднее 41 (45,5) Высшее 24 (26,7) % Место жительства, n (н) Сельская местность 16 (17,6) Город до 20 000 жителей 10 (11,0) Город 20 000–100 000 жителей 15 (16,5) Город из> 100000 жителей 50 (54.9) Ежемесячный доход, a n (%) <1,200 злотых 36 (42,3) 1,200–2,500 злотых 31 (36,5) 2 13 (15,3) > 4 000 злотых 5 (5,9) Данные были собраны путем личного интервью с использованием бумаги и карандаша специально обученными интервьюерами. Интервью проводились перед запланированными визитами к диабетологу и не были ограничены по времени.Собранные данные были анонимизированы и оцифрованы для дальнейших этапов анализа.
Заявление об этике
Авторы запросили одобрение Комитета по этике Варшавского медицинского университета на проведение этого исследования. Согласно Комитету по этике, «неинтервенционные исследования не требуют заключения Комитета по этике в соответствии со ст. 37 al Закона о фармацевтике (Законодательный вестник 2001 г., № 126, поз. 1381) ».
Все пациенты дали устное информированное согласие на участие в этом исследовании.Участники лично объяснили цель исследования и его анонимность на протяжении всего исследовательского процесса, а также добровольный характер участия. Участников также проинформировали о том, что исследование является исключительно исследовательским и что результаты должны быть ограничены только исследовательскими целями. Также была представлена информация о деталях исследования, сборе и анализе данных, имена исследователей и их контактная информация.
Теоретическая модель
По данным Американской диабетической ассоциации и Международной диабетической федерации 1,2 терапия диабета является разнонаправленной.Это лечение включает в себя самоконтроль уровня глюкозы в крови (SMBG), физическую активность и рекомендации по питанию. Цель этих мероприятий связана с уменьшением развивающихся диабетических осложнений. В литературе также есть данные, подчеркивающие, что SMBG коррелирует с соблюдением диетических рекомендаций пациентами с диабетом.16,17 В этом случае отношение пациента к лечению также может иметь значение.16 Согласно теоретической модели, отношение к заболеванию имеет три важных аспекта: когнитивное, эмоциональное и поведенческое.Эти три аспекта взаимодействуют друг с другом.15 По этой причине уровень принятия болезни должен влиять не только на поведение (например, соблюдение диетических рекомендаций или SMBG), но и на когнитивные аспекты (например, знание о роли SMBG, физической активности). и диетические рекомендации для эффективной терапии диабета). Таким образом, можно предложить теоретическую модель. Эта модель будет учитывать уровень приемлемости болезни как посредника между соблюдением диетических рекомендаций и выбранными медицинскими переменными и образом жизни ().
Посреднический анализ разработанной модели.
Методы
Чтобы измерить принятие диабета, примененный опросник принятия и принятия мер по диабету (AADQ), модифицированный Шмиттом и др. 18, был переведен на польский язык двумя независимыми двуязычными переводчиками с последующим обратным переводом. Польская версия AADQ характеризовалась хорошей внутренней согласованностью (α Кронбаха = 0,667) и одномерностью (самооценка первого пункта составляла 2,32 и объясняла ~ 40% общей дисперсии).
Субъекты оценили степень своей вовлеченности в некоторые виды поведения, не принимающие диабет, с использованием 5-балльной шкалы Лайкерта (от 1 = «никогда» до 5 = «почти всегда»). Баллы по пунктам суммировались, и более высокие значения указывали на большую степень неприятия. Исходные оценки были преобразованы в оценки sten (т. Е. Результаты нормализовались для получения среднего значения 5,5 и стандартного отклонения 2).
Для оценки степени соблюдения диетических рекомендаций при диабете авторы применили оригинальную шкалу, разработанную на основе рекомендаций Польской диабетической ассоциации 2015 года19 и подготовленную научным комитетом, состоящим из членов Европейской ассоциации по изучению диабета.Список из 20 моделей поведения был получен из вышеописанных руководящих принципов, а также из Стандартов медицинской помощи при диабете 2016 года, разработанных Американской диабетической ассоциацией1, и стандартов Академии питания и диетических рекомендаций Практическое руководство по питанию при диабете 1 и 2 типа. среди взрослых.20 Изначально список был подвергнут двум независимым судебным решениям (специалистом по диабету и специализированным диетологом). После рассмотрения замечаний, сформированных после вынесения решения, была получена окончательная версия шкалы соблюдения диеты пациента при диабете (PDAD), представленная на рисунке S1.Один балл присваивался за каждое поведение в соответствии с диетическими рекомендациями (). Максимально возможное количество баллов было 20. Первоначальный анализ психометрических свойств PDAD показал, что внутренняя согласованность достигла 0,642, а шкала не была одномерной (первый фактор прояснил <40% общей дисперсии). Результаты отражают структуру PDAD с большой степенью вариации оцениваемого поведения (от физической активности до потребления алкоголя и пищевых привычек).Более того, PDAD по определению не представляет собой однородную психологическую конструкцию.
Таблица 2
Оцениваемое диетическое поведение при соблюдении пациентом диеты при диабете
Рекомендация Соблюдение рекомендации Количество приемов пищи 4–6 Фиксированный Перерывы между приемами пищи 3-4 часа Использование сахара / меда для подслащивания безалкогольных напитков Нет Наиболее часто выбираемые продукты Хлеб Крупа Крупно нарезанная (гречка, перловая крупа), цельнозерновые макаронные изделия, коричневый рис, приготовленные al dente Молоко и молочные продукты С пониженным содержанием жира Мясо и мясные продукты Птица, птица мясное ассорти из птицы Кулинарные жиры Растительные масла (рапсовое растительное масло, оливковое масло) Жировые спреды Мягкие маргарины Рекомендуемая частота потребления продукта Овощи Несколько раз в день 12 в день Фрукты Яйца До четырех раз в неделю Рыба Не менее одного раза в неделю Бобовые Не менее одного раза в неделю Сладости Менее одного раза в неделю Фастфуд Менее одного раза в неделю Вода Несколько раз в день Алкоголь Не употреблять Сладкие безалкогольные напитки Помимо применения двух вышеуказанных шкал, интервью было дополнено с дополнительными вопросами об образе жизни и течении заболевания ().Данные были использованы для оценки влияния ранее упомянутых особенностей на соблюдение диетических рекомендаций.
Таблица 3
Переменные, связанные с образом жизни и течением заболевания
Переменные Наблюдение диетолога, n (%) Нет 20 (22,0) Лечение, n (%) Диетическое 51 (56.0) Пероральные противодиабетические препараты 60 (65,9) Инсулин 44 (48,4) Регулярное определение уровня глюкозы в крови, n (%) Нет 19 90 ) Да 72 (79,1) Возникновение осложнений, n (%) Нет 33 (36,3) 58 (63126, .)7) Физическая активность, n (%) Нет 34 (37,4) Да 57 (62,6) Курение табака, n (%) 9012 Нет 68 (74,7) Да 57 (25,3) Статистический анализ
Все статистические анализы были выполнены с использованием STATISTICA 13.1 Inc. (StatSoft © © ) программное обеспечение, лицензированное Варшавским медицинским университетом. P — значения <0,05 считались статистически значимыми. Анализ состоял из трех фаз частичной оценки посредничества в соответствии с предположениями, описанными Коэном и др. 21, которые основаны на серии регрессионных анализов. Для подгонки регрессионной модели к эмпирическим данным использовался обычный метод наименьших квадратов. Стандартизированные (β) коэффициенты регрессии использовались для интерпретации вектора и значимости корреляций.Независимые дихотомические переменные были закодированы как двоичные переменные, а фиктивные переменные использовались для большего количества категорий.
Диаграмма анализа посредничества представлена в. Первый этап включал оценку влияния независимых переменных на оценку пациента в PDAD (зависимая переменная). Каждая независимая переменная оценивалась с использованием отдельных регрессионных моделей. В случае получения статистически значимых результатов переменная оценивалась на втором этапе. На этом этапе оценивались независимые переменные и их взаимосвязь с потенциальным посредником (оценка AADQ).На третьем и заключительном этапе анализа оценивали, влияют ли независимые переменные и посредник на оценки PDAD. Посредничество считалось значимым, когда промежуточные отношения, независимая переменная-медиатор и зависимая от медиатора переменная были статистически значимыми. В таких случаях для определения посредничества использовался результат теста на посредничество Гудмана. Тест определяет, действительно ли произведение коэффициентов нестандартизированной регрессии для обеих взаимосвязей значительно отличается от нуля в случае небольшого количества наблюдений.21
Результаты
Взаимосвязь между принятием болезни и соблюдением диетических рекомендаций
Уровень соблюдения диетических рекомендаций в исследуемой группе был умеренным (PDAD: 11,3 ± 2,75). Аналогичные результаты были получены в отношении восприятия болезни испытуемыми (AADQ: 14,0 ± 4,72). Сходный уровень дифференциации баллов был получен для обоих инструментов (коэффициент вариабельности 36,6% против 36,1% соответственно). Результаты регрессионного анализа показывают, что непринятие болезни отрицательно влияет на соблюдение пациентом диетических рекомендаций (β std = -0.266 [95% ДИ: -0,469, -0,063], P = 0,010).
Посреднический анализ
Первая фаза оценки выбранных социально-демографических характеристик, переменных, связанных с течением заболевания и образом жизни, показала, что только тип лечения и регулярное тестирование уровня глюкозы в крови имели значительную связь с показателем PDAD (). Было замечено, что у пациентов, получавших комбинацию диеты и пероральных противодиабетических средств (β std = 0,263, P = 0,012), а также у пациентов, получавших комбинацию диеты и инсулина (β std = 0 .211, P = 0,045), были достигнуты значительно лучшие результаты соблюдения диетических рекомендаций по сравнению с пациентами, получавшими только диетическое лечение. Кроме того, пациенты, которые регулярно проверяли уровень глюкозы в крови, демонстрировали лучшее соблюдение диетических рекомендаций (β std = 0,305, P = 0,003).
Таблица 4
Влияние выбранных переменных на соблюдение диетических рекомендаций
Проверенная переменная b β std −95% CI + 95% CI statistic P -значение Социально-демографические переменные Перехват 5.774 21,027 0,000 Пол -0,642 -0,158 -0,366 0,050 Перехват 5.170 18.291 0.000 Образование230 0,057 −0,153 0,268 0,540 0,590 Базовый, профессиональный 9012 0,031 0,391 1,698 0,093 Высшее 0,330 0,087 -0,125 0,298 0.814 0,418 Перехват 5,732 22,844 0,000 Место жительства 0,368 −1 0126 0,368 −1 0,368 −1 Сельская местность, город с населением до 20 000 жителей Город 20 000–100 000 жителей 0.334 0,097 -0,160 0,355 0,752 0,454 Город / поселок с населением> 100000 человек -0,532 -0,203 -0,532 -0,448 -0,448 Перехват 5,648 18,944 0,000 Ежемесячный доход PLN 1,201–2,500 0.094 0,041 -0,304 0,386 0,237 0,813 злотых 2,501–4,000 0,352 0,123 -0,2126 0,126 -0,2126 PLN −0,048 −0,014 −0,429 0,401 −0,067 0,947 Медицинские переменные 5.296 22,485 0,000 Под наблюдением врача 0,954 0,197 -0,009 0,4012 25,519 0,000 Только диетическое лечение 1,545 0,138 -0,071 0.346 1,313 0,193 Intercept 5,182 21,552 0,000 9012 9012 9012 2,5680,012 Intercept 5,366 24,552 0,000 Диетическое лечение и пероральные противодиабетические препараты и инсулин 1 4120,211 0,005 0,416 2,032 0,045 Перехват 4,316 9,7125 9.7125 глюкоза 0,105 0,506 3,024 0,003 Перехват 5,606 15.919 0,000 Наличие осложнений −0,158 −0,038 −0,248 0,173 −0,358 0,721 2 Перехват 5,206 15,096 0,000 Физическая активность 0.478 0,116 −0,094 0,325 1,098 0,275 Intercept 5,529 22,528 0,021-0,231 0,190 -0,194 0,847 Результаты второй фазы анализа посредничества показали, что регулярное определение уровня глюкозы в крови является единственным фактором в статистически значимой связи с потенциальным посредником (т. Е. , уровень принятия пациентом болезни), как показано на.Эта взаимосвязь носила отрицательный характер (т.е. неприятие болезни коррелировало с отсутствием регулярного тестирования уровня глюкозы в крови; β std = -0,455, P = 0,001).
Таблица 5
Связь между медицинскими переменными и степенью восприятия болезни
Проверенная переменная b β std −95% CI + 95% CI t P -значение Перехват 5.561 23,042 0,000 Диетическое лечение и пероральные противодиабетические препараты −0,481 −0,110 −0,3125 нет 1: да 25,926 0,000 Диетическое лечение, пероральные противодиабетические препараты и инсулин -1,215 -0,186 126-0,393 126-0,393 126-0,393 0: нет1: да 17,767 0,000 Регулярное определение уровня глюкозы в крови −2,186 −0,455 −0,643 −0,0126 нет1: да регулярное определение уровня глюкозы в крови и медиатор (оценка AADQ) степени соблюдения пациентом диетических рекомендаций ().Было замечено, что уровень принятия заболевания оказывает лишь незначительное опосредованное влияние на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций (опосредованный тест Гудмана, Z = 1,939, P = 0,054). Таблица 6
Влияние регулярного тестирования уровня глюкозы в крови и принятия заболевания на соблюдение диетических рекомендаций
Проверяемая переменная b β std −95% ДИ + 95% ДИ t — статистика P — значение Перехват 5.471 5,832 0,000 Принятие и действие сахарный диабет -0,161 -0,157 -0,381 -0125 -0,157 -0,381 0,067 −6 тестирование1,151 0,234 0,010 0,458 2,072 0,041 0: нет Обсуждение
Существуют исследования, указывающие на прямую связь между соблюдением диетических рекомендаций и регулярным контролем гликемии.22–26 Эта взаимосвязь также была продемонстрирована в этом исследовании. Только регулярное измерение уровня глюкозы в крови является важным фактором, влияющим на соблюдение диетических рекомендаций. Регулярный контроль гликемии связан с внесением значительно меньших изменений в образ жизни, чем изменение диеты. В случае диеты необходимо ввести многочисленные диетические ограничения, такие как исключение из меню пациента определенных блюд, которые ему действительно нравились.22 Эти многочисленные диетические ограничения могут прояснить полученный результат, о котором заявили только около 20% пациентов. консультация диетолога.Поэтому кажется разумным принять меры, направленные на повышение знаний пациента в области взаимной корреляции гликемического контроля и соответствующей диеты. Это особенно важно в контексте исследований McElfish et al22, которые подчеркивают, что некоторые внешние факторы могут влиять на прямую взаимосвязь между контролем гликемии и соблюдением диетических рекомендаций. В своем исследовании они указали на трудности, связанные с соблюдением соответствующей диеты. Отсутствие хороших знаний о рекомендуемых продуктах и их наличии на рынке было наиболее частой проблемой, о которой сообщали участвующие семьи.Правильное понимание размеров порций также было проблематичным. Более того, культурные и социальные барьеры были одним из основных препятствий на пути введения диеты. Многие участники исследования обычно не употребляют продукты, рекомендованные для пациентов с диабетом. Было замечено, что чем дальше рекомендуемая диета отличается от реальных привычек пациентов и их семей, тем труднее вносить какие-либо изменения. Отсутствие базового понимания основных питательных веществ может быть еще одним важным ограничением при соблюдении соответствующей диеты пациентами с диабетом.Интересно, что был сделан вывод о том, что испытуемые сообщили о понимании негативного влияния углеводов на развитие своего заболевания, но не осознали, что моносахариды имеют аналогичные эффекты. Таким образом, для пациентов с диабетом крайне важно получить знания о диете от диетолога или лечащего врача, а также получить поддержку от своего ближайшего окружения. Было бы полезно обсудить трудности, связанные с диетой, не только со специалистом по диабету или диетологом, но и с членами семьи.Результаты исследования показывают, что в контексте соблюдения рекомендаций по питанию адекватный уровень социальной поддержки может играть ключевую роль. Лица, имеющие доступ к различным формам социальной поддержки — не только эмоциональной, но также информативной, инструментальной и т. Д. — легче справляются со стрессом, связанным с их болезнью. Адекватный уровень социальной поддержки может повлиять на формирование надлежащего и активного отношения к заболеванию и продолжающемуся процессу лечения27. В частности, это относится к тестированию на уровень глюкозы в крови.В случае соблюдения диетических рекомендаций вопрос усложняется, поскольку необходимо учитывать также важные психологические функции приема пищи.27,28
Тем не менее, в этом исследовании особое внимание было уделено роли принятия пищи. собственное заболевание в контексте соблюдения диетических рекомендаций. Было установлено, что индивидуальные предрасположенности пациентов в большей степени влияют на соблюдение диетических рекомендаций, чем внешние факторы. Естественно, социальная поддержка будет стимулировать действия пациента, но сама по себе не принесет никаких изменений.Таким образом, в данном исследовании основное внимание уделяется роли принятия собственной болезни, поскольку этой теме уделялось значительно меньше внимания в литературе. 28–30
Наши результаты подтвердили, что соответствующий уровень принятия болезни пациентами играет жизненно важную роль в соблюдении режима лечения. диетическим рекомендациям. Эти наблюдения согласуются с отчетами других авторов28–30. Следует отметить, что одна важная статья, в частности, подчеркивающая важность адекватного психологического отношения пациента, была опубликована DuBois et al.30 Они подготовили 12-недельную позитивную психологическую интервенцию для группы из 15 пациентов с диабетом. DuBois et al30 продемонстрировали, что адекватное психологическое вмешательство у пациентов с диабетом было полезно не только для их психологического функционирования, но и для их физического благополучия. Более того, их частота поведения, связанного со здоровьем, увеличилась. Проведенное психологическое вмешательство также положительно повлияло на степень восприятия болезни и терапевтического процесса у пациентов, и это привело к их большему участию в профилактике и предотвращении развития болезни.Хотя исследование охватывало небольшую группу субъектов, результаты ясно демонстрируют, что адекватная приверженность во время лечения может быть связана с адекватным уровнем принятия болезни.
Посреднический анализ показал незначительный опосредующий эффект AADQ на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций. В обсуждаемой связи малая доля принятия также может быть связана с тем фактом, что уровень принятия болезни не обусловливает адекватное поведение, связанное с регулярным контролем гликемии и соблюдением диетических рекомендаций.В соответствии со шкалой AADQ, представленной Шмиттом и соавторами 18, низкое принятие собственного диабета следует понимать как избегание размышлений о болезни, использование механизма отрицания, забвение приема лекарств и т. Д. Тот факт, что пациент осознает свое заболевание, не означает, что он будет принимать адекватные и соответствующие диетические меры и меры для контроля гликемии, целью которых является уменьшение симптомов заболевания. Следует отметить, что Schmitt et al18 подчеркнули, что низкий уровень принятия диабета связан с более частыми пропусками тестов на уровень глюкозы в крови.
Незначительный опосредующий эффект AADQ на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций, возможно, необходимо будет рассматривать в контексте конкретных характеристик анализируемых пациентов. Все они находились под постоянным контролем врача, около 20% дополнительно получали диетические консультации, 63% занимались физической активностью и> 70% использовали регулярный контроль гликемии. Следует отметить, что это нетипичные характеристики больного сахарным диабетом.31 Однако изучаемая группа пациентов больше соответствует данным, представленным Kjome et al.32 По данным этих исследователей, ~ 70% пациентов с диабетом практиковали SMBG, но <50% пациентов выполняли измерения глюкозы ежедневно. Важный фактор, который может объяснить такую групповую характеристику, регистрируется в случае 64% сопутствующих заболеваний. Однако в этом исследовании не было установлено, что переменная - количество осложнений - была связана с соблюдением пациентами диетических рекомендаций, даже с учетом промежуточного органа - степени восприятия болезни.Это важное наблюдение, предполагающее, что нельзя предполагать, что пациент, у которого диагностированы сопутствующие заболевания, захочет лечиться. Пациент может использовать механизм отрицания. В результате этого механизма пациент может не видеть связи между своими сопутствующими заболеваниями, плохим здоровьем или осложнениями, возникающими в результате его или ее собственного заболевания.
В этом исследовании мы попытались установить роль собственного восприятия болезни как посредника между социально-демографическими переменными и соблюдением пациентом диетических рекомендаций.Было установлено, что социально-демографические переменные (например, образование, место жительства и ежемесячный доход) не имеют связи с соблюдением пациентами рекомендаций по питанию. Это исследование показало, что уровень образования не может быть хорошим показателем соблюдения пациентом диетических рекомендаций. Он также соответствует сообщениям Ар-Рашиди31 и других авторов. Более того, наши результаты показали, что ни уровень образования, ни пол не связаны с соблюдением диетических рекомендаций. Напротив, некоторые исследования установили, что секс является решающим немодифицируемым фактором риска плохого ведения диабета.33,34 Вонг и др. 34 предположили, что существует значительная разница между полами в ответственности за приготовление еды и покупку продуктов, поскольку женщины участвуют в этих домашних делах чаще, чем мужчины. Кроме того, эти авторы отметили, что пациенты-мужчины с большей вероятностью будут получать активную поддержку со стороны своих жен в форме приготовления еды и словесного поощрения, в то время как пациенты-женщины получают только пассивную поддержку со стороны своих мужей. В другом исследовании было отмечено, что соблюдение диетических рекомендаций было выше у мужчин, чем у женщин среди пациентов с диабетом 2 типа.6 Однако секс не следует рассматривать как изолированный фактор, определяющий соблюдение рекомендаций по питанию. Это было бы чрезмерным упрощением. Расхождения в контексте пола могут указывать на необходимость учета дополнительных опосредующих факторов в отношении между полом и соблюдением диетических рекомендаций. Уровень восприятия собственной болезни не был отмечен как фактор, являющийся посредником между социально-демографическими переменными (например, образование, место жительства и ежемесячный доход) и соблюдением пациентом рекомендаций по питанию.
В случае некоторых медицинских переменных (помощь врача-диетолога, метод лечения и осложнения) не наблюдалось опосредованное влияние уровня приемлемости заболевания на взаимосвязь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций.
Изменение диеты требует большего вовлечения пациента и внесения изменений в образ жизни, которые не обязательно принимаются пациентом. Например, пациенты не хотят отказываться от продуктов, которые им действительно нравятся, но которые следует исключить.22 Отсутствие корреляции с количеством осложнений можно объяснить недостаточной осведомленностью пациентов о том, что симптомы болезни, которые они испытывают, напрямую связаны с их развитием. Например, Аль-Рашиди31 сообщил, что около 15,6% пациентов вообще не знали о диабетических осложнениях, а 13,8% знали об одном осложнении. Отсутствие связи с методом лечения может быть связано с тем, что пациент может полагать, что врач несет ответственность за эффективное лечение.Таким образом, пациенты перекладывают ответственность за лечение на врача7.
Вышеупомянутые результаты демонстрируют, что адаптация к собственному восприятию болезни и принятие эффективных форм лечения — это сложные процессы. Принятие собственной болезни может быть жизненно важным фактором в этом процессе, но не решающей переменной, обуславливающей положительный результат процесса адаптации. Об этом свидетельствует тот факт, что принятие болезни является слабым посредником в этих отношениях.Это предполагает необходимость дальнейших эмпирических исследований, направленных на определение факторов, повышающих эффективность соблюдения диетических рекомендаций у пациентов с диабетом. Адекватный уровень социальной поддержки и диетического просвещения, предоставляемый не только пациенту, но и его или ее ближайшему окружению, может быть одним из этих факторов. Было бы также интересно попытаться оценить AADQ как независимый детерминант соблюдения рекомендованной диеты в присутствии других хорошо известных влиятельных детерминант (например, отношения пациент-врач, импульсивность, самоэффективность, мотивация).
Результаты этого исследования не лишены ограничений. Важным ограничением является использование оригинального прибора для оценки соблюдения диетических рекомендаций. Тем не менее, инструмент был разработан с учетом текущих рекомендаций по диетическому лечению диабета. Тем не менее, переведенная мера AADQ, которая является ключевой переменной в этом исследовании, характеризовалась относительно низкой внутренней согласованностью. Поэтому необходимо провести дальнейшие исследования, чтобы можно было более точно проверить надежность и точность разработанного исследовательского инструмента.Другими важными ограничениями являются количество субъектов и использование перекрестных исследований. Конкретная группа пациентов, которая чаще выполняла гликемический контроль по сравнению с группами в других исследованиях, является значительным ограничением этого исследования.
Заключение
Уровень приемлемости заболевания оказывает лишь незначительное опосредованное влияние на взаимосвязь между регулярным измерением уровня глюкозы в крови и соблюдением диетических рекомендаций. В случае социально-демографических переменных (пол, уровень образования, место жительства и ежемесячный доход) и некоторых медицинских переменных (диетолог, метод лечения и осложнения) этот эффект посредничества не наблюдался.Результаты исследования показывают, что уровень приемлемости заболевания не является основным фактором, опосредующим связь между регулярным тестированием уровня глюкозы в крови и соблюдением диетических рекомендаций. Отношение к собственному заболеванию не гарантирует принятия адекватных форм лечения, таких как соблюдение рекомендаций по питанию. Поэтому следует искать дополнительных посредников в отношениях.
Дополнительные материалы
Инструкции: ответьте, пожалуйста, на следующие вопросы, чтобы как можно точнее отразить ваше мнение и ответить на вопросы, основанные на фактах, насколько это возможно.
Ваша информация останется конфиденциальной.
Пожалуйста, выберите только один ответ на каждый вопрос.
Рисунок S1
Соблюдение диеты пациента при диабете (PDAD).
Примечания: Оригинал анкеты на польском языке. Авторы польской версии являются авторами данной статьи. Для целей данной публикации он был переведен авторами на английский язык.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. Стандарты медицинской помощи при диабете Американской диабетической ассоциации, 2016 г. Уход за диабетом. 2016; 39 (Приложение 1): S1 – S109. [Google Scholar] 3. Ingelfinger JR, Jarcho JA. Увеличение числа случаев диабета и его последствий. N Engl J Med. 2017; 376 (15): 1473–1474. [PubMed] [Google Scholar] 4. Бриз П.Р., Томас С., Сквайрз Х. и др. Рентабельность политики профилактики диабета на уровне населения, сообщества, на рабочем месте и отдельных лиц в Великобритании. Diabet Med. 2017; 34 (8): 1136–1144.[Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Франц М.Дж., Маклауд Дж., Эверт А. и др. Практическое руководство по питанию Академии питания и диетологии при диабете 1 и 2 типа у взрослых: систематический обзор доказательств эффективности лечебного питания и рекомендации по интеграции в процесс питания. J Acad Nutr Diet. 2017; 117 (10): 1659–1679. [PubMed] [Google Scholar] 6. Ахола AJ, Groop PH. Препятствия на пути к самолечению диабета. Diabet Med. 2013. 30 (4): 413–420. [PubMed] [Google Scholar] 7.Яворски М, Адамус ММ. Внушаемость, оптимизм и ответственность за здоровье у больных сахарным диабетом. Int J Diabetes Dev Ctries. 2016; 36 (3): 290–294. [Google Scholar] 8. Хифантис Т., Кацудас С., Воудиклари С. Механизмы защиты эго связаны с предпочтениями пациентов метода лечения независимо от психологического стресса при терминальной стадии почечной недостаточности. Пациенты предпочитают приверженность лечению. 2010; 4: 25–32. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Крамер П. Защитные механизмы в современной психологии.Дальнейшие процессы адаптации. Am Psychol. 2000. 55 (6): 637–646. [PubMed] [Google Scholar] 10. Гупта Л., Хандельвал Д., Сингла Р., Гупта П., Калра С. Прагматические диетические рекомендации при диабете во время Навратриса. Индийский J Endocrinol Metab. 2017; 21 (1): 231–237. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Эверт А.Б., Буше Дж. Л., Сайпресс М. и др. Рекомендации по диетотерапии для ведения взрослых с диабетом. Уход за диабетом. 2013. 36 (11): 3821–3842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12.Эсмаилинасаб М., Эбрахими М., Мокаррар М.Х., Рахмати Л., Махджури М.Ю., Арзаги С.М. Диабет II типа и личность: исследование для изучения других психосоматических аспектов диабета. J Диабетическое нарушение обмена веществ. 2016; 15:54. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Дэйли Дж. М., Хартц А. Дж., Сюй Й. и др. Оценка отношения, поведения и исходов пациентов с диабетом 2 типа. J Am Board Fam Med. 2009. 22 (3): 280–290. [PubMed] [Google Scholar] 15. Петерсен С., ван ден Берг Р.А., Янссенс Т., Ван ден Берг О.Восприятие болезни и симптомов: теоретический подход к интегративной модели измерения. Clin Psychol Rev.2011; 31 (3): 428–439. [PubMed] [Google Scholar] 16. Андерсон Р.М., Доннелли МБ, Дедрик Р.Ф. Измерение отношения пациентов к диабету и его лечению. Советы по обучению пациентов. 1990. 16 (3): 231–245. [PubMed] [Google Scholar] 17. Саймон-Тувал Т., Шмуэли А., Харман-Бем И. Приверженность поведению по уходу за собой среди пациентов с диабетом 2 типа: роль предпочтений риска. Цените здоровье. 2016; 19 (6): 844–851.[PubMed] [Google Scholar] 18. Шмитт А., Реймер А., Кульцер Б., Хаак Т., Гар А., Херманс Н. Оценка принятия диабета может помочь выявить пациентов с неэффективным лечением диабета и плохим контролем диабета. Diabet Med. 2014. 31 (11): 1446–1451. [PubMed] [Google Scholar] 19. Polskie Towarzystwo Diabetologiczne Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2015. Diabetologia kliniczna. 2015; 4 (Приложение A): 1–73. [Google Scholar] 20. МакЛауд Дж., Франц М.Дж., Ханду Д. и др. Практическое руководство по питанию Академии питания и диетологии при диабете 1 и 2 типа у взрослых: обзоры фактических данных и рекомендации по питанию.J Acad Nutr Diet. 2017; 117 (10): 1637–1658. [PubMed] [Google Scholar] 21. Коэн Дж., Коэн П., Вест С.Г., Эйкен Л.С. Прикладная множественная регрессия / корреляционный анализ для поведенческих наук. Махва, Нью-Джерси: Рутледж; 2013. [Google Scholar] 22. McElfish PA, Bridges MD, Hudson JS и др. Семейная модель обучения диабету с сообществом жителей тихоокеанских островов. Diabetes Educ. 2015. 41 (6): 706–715. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Коппелл К.Дж., Катаока М., Уильямс С.М., Чисхолм А.В., Воргерс С.М., Манн Джи.Вмешательство в режим питания у пациентов с диабетом 2 типа, страдающих гипергликемией, несмотря на оптимизированное медикаментозное лечение — исследование «Образ жизни сверх лекарств при диабете» (LOADD): рандомизированное контролируемое исследование. BMJ. 2010; 341: c3337. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. Alssema M, Boers HM, Ceriello A и др. Диета и гликемия: маркеры и их значение. Отчет семинара Unilever Nutrition Workshop. Br J Nutr. 2015. 113 (2): 239–248. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Ноулин С.Ю., Хаммер MJ, Д’Эрамо Мелькус Г.Диета, воспаление и гликемический контроль при диабете 2 типа: интегральный обзор литературы. J Nutr Metab. 2012 г .; идентификатор статьи 2012 г. 542698. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Йокояма Ю., Барнард Н.Д., Левин С.М., Ватанабе М. Вегетарианские диеты и гликемический контроль при диабете: систематический обзор и метаанализ. Cardiovasc Diagn Ther. 2014. 4 (5): 373–382. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Shao Y, Liang L, Shi L, Wan C, Yu S. Влияние социальной поддержки на гликемический контроль у пациентов с сахарным диабетом 2 типа: опосредующая роль самоэффективности и приверженности.J Diabetes Res. 2017; 2017: 2804178. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Камоды Р.С., Берлин К.С., Рыбак Т.М. и др. Психологическая гибкость среди молодежи с диабетом 1 типа: связь моделей принятия, приверженности и стресса с адаптацией. Behav Med. 2017: 1–9. [PubMed] [Google Scholar] 29. Popa-Velea O, Bubulac L, Petrescu L, Purcarea RM. Психопатология и психотерапевтическое вмешательство при диабете: особенности, проблемы и ограничения. J Med Life. 2016; 9 (4): 328–333. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30.DuBois CM, Millstein RA, Celano CM, Wexler DJ, Huffman JC. Возможность и приемлемость положительного психологического вмешательства для пациентов с сахарным диабетом 2 типа. Компаньон по уходу за ЦНС. 2016; 18 (3) Epub. [Бесплатная статья PMC] [PubMed] [Google Scholar] 31. Ар-Рашиди АА. Роль уровня образования в гликемическом контроле у пациентов с сахарным диабетом II типа. Int J Health Sci. 2014. 8 (2): 177–187. [Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Кьоме Р.Л., Гранас АГ, Нерхус К., Рораас Т.Х., Сандберг С.Распространенность самоконтроля уровня глюкозы в крови и стоимость глюкометрических полосок в общенациональной когорте. Диабет Technol Ther. 2010. 12 (9): 701–705. [PubMed] [Google Scholar] 33. Остин С., Сенекал С., Гуай Ф., Ноувен А. Влияние пола, возраста и продолжительности диабета на диетическое самопомощь у подростков с диабетом 1 типа: перспектива теории самоопределения. J Health Psychol. 2011; 16 (6): 917–928. [PubMed] [Google Scholar] 34. Вонг М., Гуччиарди Э, Ли Л., Грейс С.Л. Гендер и управление питанием при диабете 2 типа.Может J Diet Pract Res. 2005. 66 (4): 215–220. [PubMed] [Google Scholar]Уровень соблюдения диетических рекомендаций и барьеров среди пациентов с диабетом 2 типа: перекрестное исследование в эфиопской больнице | Клинический диабет и эндокринология
Согласно последним данным Всемирной организации здравоохранения (ВОЗ), примерно 422 миллиона взрослых людей во всем мире живут с сахарным диабетом (СД) [1]. В 2013 году Международная федерация диабета (IDF) подсчитала, что 381 миллион человек страдают диабетом [2].Ожидается, что к 2030 году эта цифра увеличится почти вдвое. Сахарный диабет встречается во всем мире, но он более распространен; особенно диабет 2 типа (СД2) в более развитых странах. Однако наибольший рост распространенности наблюдается в странах с низким и средним уровнем доходов, откуда к 2030 году, вероятно, будет прибывать большинство пациентов. Этот рост заболеваемости в развивающихся странах следует тенденции урбанизации и изменения образа жизни, включая все более малоподвижный образ жизни, менее требовательный к физическим нагрузкам. работа и глобальный переход к питанию, отмеченный увеличением потребления калорийных, но бедных питательными веществами продуктов.По оценкам Международного диабетического фонда, 14,2 миллиона человек в африканском регионе живут с диабетом [3]. Чтобы предотвратить диабет 2 типа и его осложнения, ВОЗ рекомендует пациентам достичь и поддерживать здоровую массу тела, выполнять регулярную физическую активность не менее 30 минут и заниматься физическими упражнениями средней интенсивности в большинстве дней, придерживаться здоровой диеты и избегать употребления сахара и насыщенных продуктов. потребление жиров и табака [3]. Здоровое питание помогает защитить от недоедания во всех его формах, а также от неинфекционных заболеваний (НИЗ), включая диабет, болезни сердца, инсульт и рак [4].Американская диабетическая ассоциация (ADA) рекомендует употребление фруктов, овощей, цельнозерновых, бобовых, продуктов, содержащих клетчатку, и минимизации продуктов с высоким содержанием сахарозы, что является полезным для вторичной профилактики СД2 [5]. Неспособность реализовать такие подходы вызовет усиление фармакологического лечения или приведет к неоптимальному гликемическому контролю. Хотя изменение диеты считается краеугольным камнем лечения СД2 и обычно рекомендуется в качестве первого шага, это считается одним из наиболее сложных аспектов лечения диабета.Регулярное соблюдение рекомендованной диеты для людей с СД2 требует сотрудничества между пациентом и врачом. Несоблюдение диеты среди людей с СД2 считается высоким как в развитых, так и в развивающихся странах [6,7,8]. Факторы, определенные в качестве причин плохого соблюдения диетических рекомендаций, включают социально-экономический статус, продолжительность заболевания, отсутствие знаний о диабете, стоимость здорового питания и плохое общение с медицинскими работниками — одни из наиболее часто упоминаемых препятствий в большинстве существующих данных [9,10, 11,12].Однако имеются ограниченные данные об уровне приверженности и препятствиях к выполнению диетических рекомендаций у лиц с СД2 в Африке, включая Эфиопию. Несколько отчетов в Эфиопии и других частях Африки свидетельствуют о том, что пациенты с диабетом соблюдают рекомендации по питанию, как правило, на низком уровне [13,14,15,16]. В Эфиопии нет рекомендаций по правильному питанию и отсутствует информация о правильном питании людей с СД2. Более того, из-за нехватки научно-обоснованных исследований политика здравоохранения Эфиопии по-прежнему не может уделить внимание этой теме.Проведение и документирование таких исследований окажет положительное влияние на разработку и внедрение программ диетической практики для людей с СД2 в Эфиопии. Таким образом, это исследование было направлено на оценку уровня соблюдения диеты и ее препятствий для диетических рекомендаций среди людей с СД 2 типа из Северо-Западной Эфиопии.
Методы и настройки
Проспективное поперечное исследование на базе больниц было проведено с августа по октябрь 2017 года в больнице общего профиля Дебре Табор, северо-запад Эфиопии.Больница расположена в городе Дебре Табор, на северо-западе Эфиопии, в 667 км от столицы Аддис-Абебы. Больница оборудована 91 койкой для стационарного обслуживания и различных поликлиник, включая клиники хронических заболеваний.
Набор пациентов
Для участия в исследовании были приглашены все пациенты с СД2 в возрасте> 18 лет, которые посещали больницу для последующего наблюдения с 1 августа по 30 октября 2017 года. С другой стороны, те, кто был в критическом состоянии и не мог участвовать в интервью, а также те, кому недавно был поставлен диагноз и у которых наблюдалось менее 6 месяцев, были исключены.
Этические соображения
Этическое одобрение было получено от этического наблюдательного совета Университета Дебре Табор. Информированное устное согласие было также получено от каждого респондента после объяснения цели исследования. Конфиденциальность участников гарантировалась тем, что их личные идентификаторы не указывались в формате сбора данных.
Техника контроля качества данных
Сборщики данных были интенсивно обучены содержанию анкеты, методам сбора данных и этическим вопросам.Анкеты были переведены на амхарский (местный язык), чтобы обеспечить беспристрастный ответ. Заполненные анкеты ежедневно проверялись на полноту ведущим исследователем. Надежность (психометрические свойства) инструмента была оценена и продемонстрировала альфа-значение Кронбаха 0,871. Содержание анкет изучили ведущие специалисты по питанию, врачи и клинические фармацевты.
Инструмент и метод сбора данных
Инструмент сбора данных, использованный в этом исследовании, был адаптирован и изменен по сравнению с предыдущими исследованиями по аналогичным темам.Анкета состоит из двух основных частей. В первой части оценивались социально-демографические характеристики респондентов. Вторая часть включала вопросы о соблюдении диеты. Опросник предполагаемого соблюдения режима питания (PDAQ) использовался для измерения соблюдения режима питания. PDAQ — это вопросник из девяти вопросов, разработанный в 2015 году Ghada Asaad et al. для измерения восприятия пациентами своего соблюдения диеты [17]. Ответ основан на семибалльной шкале Лайкерта для ответа на вопрос, сформулированный как «Сколько из последних 7 дней вы сделали 93 307…».? » (Таблица 1). Более высокие баллы отражают более высокую приверженность, за исключением пунктов 4 и 9, которые отражают нездоровый выбор (продукты с высоким содержанием сахара или жира). По этим пунктам более высокие баллы отражают более низкую приверженность, поэтому для расчета общей оценки PDAQ оценки по этим пунктам были инвертированы. Пациенты были классифицированы как имеющие хорошее соблюдение диеты, если они придерживались здоровой диеты, по крайней мере, четыре дня в неделю.
Таблица 1 Оценка по опроснику воспринимаемой диеты (PDAQ) для пациентов с СДВвод и анализ данных
Собранные данные были очищены и введены для анализа с использованием IBM SPSS Statistics для Windows версии 20.0. Описательная статистика (процентное, среднее и стандартное отклонение) использовалась для представления категориальных данных. Для определения барьеров, влияющих на соблюдение диеты, была проведена многомерная логистическая регрессия. Результаты считались статистически значимыми, когда значение p было <0,05.
Несоблюдение диеты и связанные с этим факторы среди лиц с диабетом, находящихся на последующем лечении в реферальной больнице Фелеге-Хивот, Северо-Западная Эфиопия
Резюме
Сложность соблюдения рекомендованной диеты — распространенная проблема у людей с сахарным диабетом ( DM).Несоблюдение диеты среди диабетиков приводит к осложнениям, связанным с диабетом, и смерти. Насколько мы выяснили, научных доказательств несоблюдения диеты людьми с диабетом рекомендованной диеты в Эфиопии, особенно в северо-западной части страны, очень мало. Таким образом, это исследование направлено на оценку несоблюдения диеты и связанных с этим факторов среди людей с диабетом в реферальной больнице Felege-Hiwot, город Бахир Дар, северо-запад Эфиопии.Поперечное исследование на уровне учреждения было проведено с участием 385 систематически отобранных лиц с диабетом после их лечения с марта по апрель 2017 года. Количественные данные были собраны с помощью предварительно протестированного и структурированного вопросника. Связь зависимой переменной с независимыми переменными определялась с помощью логистической регрессии. Статистическую значимость считали при значении p <0,05 с 95% доверительным интервалом. Общая доля несоблюдения диеты среди участников составила 46,8% (95% ДИ: 41.1–52,0). Живут в сельской местности (AOR = 3,75; 95% CI: 2,12–6,63), продолжительность диабета менее 5 лет (AOR = 2,81; 95% CI: 1,22–6,50), не получали образования в области питания (AOR = 5). 88; 95% ДИ: 3,30–10,48), плохая социальная поддержка (AOR = 3,84; 95% CI: 1,74-8,46) и отсутствие выбора, когда ели вне дома (AOR = 3,49; 95% CI: 2,09 –5,81) были достоверно связаны с несоблюдением диеты. Почти половина людей с диабетом, участвовавших в этом исследовании, не соблюдали рекомендованную диету. Эту проблему можно решить путем просвещения по вопросам питания и усиления социальной поддержки для соблюдения рекомендаций по диете при диабете.Следовательно, медицинские работники и преподаватели по вопросам питания должны принимать соответствующие меры для увеличения доли лиц, страдающих диабетом, придерживающихся диеты.
Ключевые слова
Диета
Эндокринная система
Пищевая токсикология
Метаболизм
Питание
Птица
Общественное здравоохранение
Качественные исследования в области питания
Морепродукты
000 Диета
000
Рекомендуемые статьиЦитирующие статьи (0)
© 2020 Автор (ы).Опубликовано Elsevier Ltd.
Рекомендуемые статьи
Цитирование статей
Пять причин, по которым пациенты с диабетом не соблюдают правила
Фактически, только 60% пациентов с диабетом 2 типа принимают прописанные лекарства, согласно исследованию Американский журнал управляемой помощи. Другое исследование, в «Терапия диабета », показало, что менее 50% пациентов с диабетом достигают рекомендованных гликемических целей.
Кроме того, прямое снижение риска связанных с диабетом заболеваний почек, инсульта, сердечных заболеваний и ампутации оценивалось при 100% соблюдении режима лечения диабета, как сообщается в исследовании Innovations in Pharmacy .Снижение рисков, случаев заболевания и ежегодных затрат, рассчитанное для 100% соблюдения режима лечения диабета, составило 13,6%, 0,9 миллиона и 9,3 миллиарда долларов соответственно.
Учитывая это, очевидно, что соблюдение протоколов лечения может принести значительную пользу пациентам с диабетом. Итак, как медицинские работники, которые в конечном итоге несут ответственность за мотивацию пациентов к повышению соблюдения режима лечения, достичь цели улучшения соблюдения режима лечения среди пациентов с диабетом? Здесь эксперты предлагают решения для некоторых распространенных проблем несоответствия.
№1.Несоблюдение рекомендаций по лечениюПрежде всего, пациенты должны понимать, каковы долгосрочные последствия отказа от лечения диабета. «Просвещение пациентов и их семей о том, что диабет влияет на организм и как лекарства противодействуют этим эффектам, имеет решающее значение для стимулирования изменения поведения», — говорит Дайана О’Киф, RN, CDTC, CDE, клинический координатор, Институт диабета и эндокринной системы, Морристаун. Медицинский центр, Морристаун, Нью-Джерси.
Серж Джаббур, доктор медицины, FACP, FACE, профессор медицины и директор отделения эндокринологии, диабета и метаболических заболеваний, Медицинский колледж Сидни Киммела при Университете Томаса Джефферсона, Филадельфия, считает, что обсуждает рекомендации Американской диабетической ассоциации (ADA) в отношении HbA1c , липиды и т. д. с пациентами.«Когда пациенты узнают, что национальная ассоциация рекомендует конкретные цели для достижения на основе крупных исследований, их соблюдение улучшается, особенно когда они слышат, что достижение целевых целей снизит осложнения, связанные с заболеваниями почек, глазными болезнями, нервными заболеваниями, сердечным приступом и инсультом», он говорит. Кроме того, поставщики медицинских услуг могут улучшить комплаентность пациентов, установив реалистичные цели и ожидания. Например, при обсуждении потери веса следует напоминать пациентам, что результаты ожидаются в течение месяцев, а не дней или недель.
Также необходимо уделять внимание индивидуальному пациенту. «Медицинские работники должны понимать, кто их пациенты и какие факторы могут влиять на их соблюдение», — говорит Дина Адимоолам, доктор медицинских наук, доцент медицины, эндокринологии, диабета и заболеваний костей Медицинской школы Икана на горе Синай, Нью-Йорк. , Нью-Йорк. «Это могут быть социально-экономические ограничения, уровень образования, культурные различия и языковые барьеры». Планы и цели лечения должны быть адаптированы к пациентам с учетом их уникальных обстоятельств, включая их возраст, основные заболевания и риск гипогликемии.
Хендерсон Кристи Хендерсон, DNP, NP-BC, FAEN, главный специалист по телемедицине и инновациям, Медицинский центр Университета Миссисипи, Джексон, штат Миссисипи, подчеркивает важность использования технологий для ежедневного взаимодействия с пациентами, чтобы стимулировать соблюдение планов лечения. «Медицинские тренеры и медсестры могут предоставить образование, мотивацию и инструменты, чтобы дать пациентам возможность управлять своим здоровьем с помощью текстовых сообщений, видеочатов и электронных сеансов здоровья, проводимых по телефону, планшетам или компьютерам, чтобы это было удобно и легко получить», она сказала.
Далее: Несоблюдение рекомендаций по лекарствам
# 2. Несоблюдение рекомендаций по лекарствамНизкая санитарная грамотность является основным препятствием для приверженности к лечению, утверждает Адимоолам. Грамотность в вопросах здоровья — это способность пациента точно понимать медицинскую информацию и может быть ограничена из-за уровня образования или неспособности понимать неродной язык.
Adimoolam Adimoolam оценивает медицинскую грамотность пациента с помощью простого опроса. Затем она соответствующим образом адаптирует планы лечения пациентов и посещения клиники (например, будет ли пациенту полезны более частые последующие посещения или помощь инструктора по диабету?).
Открытое общение является ключевым моментом, когда пациенты не принимают лекарства в соответствии с рекомендациями, говорит Адимоолам. Она говорит, что прямо спросите пациента, почему его или ее контроль неоптимален. «Некоторые препятствия на пути к приверженности к лечению могут включать неспособность платить за лекарства, непонимание того, как их принимать, а также факторы социального стресса.
Алан М. Деламатер, доктор философии, профессор педиатрии и психологии и директор клинической психологии факультета педиатрии Медицинской школы Миллера Университета Майами, Майами, Флорида, говорит, что исследования показывают, что пациенты, которые имеют хорошие отношения со своими врачами Лучшее соблюдение режима терапии. «Врачи должны использовать методы активного слушания и работать с пациентами над постановкой целей», — говорит он.
Медицинские работники могут недооценивать важную роль образования в соблюдении режима лечения.В Институте диабета и эндокринной системы каждый пациент узнает о механизме действия каждого лекарства простым языком. «Если пациенты понимают основы того, почему их врач прописал им лекарства, они с большей вероятностью будут принимать их в соответствии с предписаниями», — говорит О’Киф.
Delameter Та же технология, которая помогает пациенту придерживаться своего плана лечения, также может использоваться для отправки напоминаний и предупреждений для поддержки приверженности лечению. «Наша технология ежедневно ставит вопросы о здоровье, на которые пациент отвечает, рассказывая нам, почему он или она не принимает лекарства (например,g., исчерпал себя, нуждается в новом рецепте, имеет серьезные побочные эффекты), поэтому мы можем вмешаться соответствующим образом », — говорит Хендерсон, у которого уровень соблюдения требований достигает 96% при использовании этой технологии.
Далее: Неспособность внести изменения в образ жизни
# 3. Неспособность изменить образ жизниПоказатели соблюдения диеты и физических упражнений даже хуже, чем при приеме лекарств: исследования показали менее 65% и менее 20% соответственно.«Легко просто принять таблетку, но изменение диеты и выполнение упражнений намного сложнее», — говорит Деламатер.
Опять же, общение — это ключ к убеждению пациентов изменить образ жизни. «Медицинские работники должны спрашивать пациентов, какие виды упражнений им нравятся», — говорит Адимоолам. «Если пациенты не могут заниматься физическими упражнениями, выясните, почему и устраните эти препятствия. Некоторые пациенты могут испытывать сильную боль, ограничивающую их способность выполнять упражнения. У этих пациентов должна быть оценена их боль и проведено лечение для улучшения мобильности и физических упражнений.Если у них хроническая боль, которую трудно контролировать, медработники должны искать альтернативные формы упражнений, которые могут быть связаны с меньшей болью, например, аквааэробика ».
Jabbour Что касается диеты, медработники должны реалистично относиться к своим ожиданиям и предлагать пациентам есть меньше определенных вредных продуктов, а не полностью отказываться от них. «Дайте пациенту время, чтобы внести изменения. Медленное изменение лучше, чем отсутствие изменений », — говорит Адимулам.
Джаббур советует направлять пациентов к диетологу или инструктору по диабету.«Посещая учебные курсы по диабету, пациенты лучше поймут важность диеты и физических упражнений в управлении диабетом и общим состоянием здоровья», — говорит он.
Групповые занятия могут быть невероятно мотивирующими, потому что все присутствующие говорят об одних и тех же проблемах и сталкиваются с одними и теми же проблемами, — говорит О’Киф. Это мотивирует людей быть с другими людьми, которые также борются со своей болезнью.
Далее: Отказ от самоконтроля
# 4.Отсутствие самоконтроляAdimoolam информирует пациентов о важности самоконтроля уровня глюкозы в крови, чтобы помочь им понять и контролировать диабет, чтобы предотвратить осложнения от болезни. Она также рассказывает им о важности самоконтроля уровня глюкозы в крови для выявления чрезвычайных ситуаций, таких как гипогликемия, которая может быть фатальной.
ADA рекомендует диабетикам 1 типа, принимающим несколько доз инсулина или инсулиновой помповой терапии, контролировать уровень глюкозы в крови, по крайней мере, перед едой и закусками, иногда после еды, перед сном, перед тренировкой, после лечения низкого уровня глюкозы в крови (до тех пор, пока уровень глюкозы не станет нормальным). и перед определенными задачами, такими как вождение.Не всем диабетикам 2 типа требуется частый самоконтроль; частота зависит от тяжести диабета и целей лечения.
Адимоолам дает пациентам возможность поверить в то, что, поняв показания пальца, они смогут оценить, как их тело будет реагировать на определенные продукты питания, ситуации (такие как упражнения или стресс) и гипогликемию. «Когда пациент понимает свое тело, он или она может лучше предсказать, чего ожидать в различных сценариях», — говорит она.
Далее: непосещение регулярных осмотров
# 5.Непосещение регулярных осмотровAdimoolam объясняет пациентам причины необходимости регулярных посещений. «Наша цель — оптимизировать лечение диабета, чтобы предотвратить осложнения», — говорит она. «Частота их посещений будет выше, когда их состояние будет плохо контролироваться. Как только они станут стабильными, мы можем уменьшить частоту. Таким образом, конец виден ».
О’Киф считает, что медицинские осмотры должны иметь множество преимуществ. «Мы планируем посещения, чтобы убедиться, что каждый пациент также может встретиться с инструктором по диабету, чтобы он мог лучше понять инструкции по лечению или выписке.Предоставляя это дополнительное образовательное преимущество, пациенты хотят вернуться, чтобы узнать больше », — говорит она.
Диабет — сложное заболевание. Ключом к соблюдению требований является образование и открытое общение. «Медицинские работники должны прислушиваться к своим пациентам, чтобы понять, как они борются за то, чтобы не достичь оптимального контроля диабета», — говорит Адимулам. «Когда они слушают непредвзято, они могут определить ключевые проблемы, которые необходимо решить в первую очередь. Лекарства — не всегда ответ ».
Карен Апполд — писатель-медик из Лихай-Вэлли, штат Пенсильвания.
Приверженность пациентов с диабетом рекомендациям по образу жизни и плану управления в Басре, Южный Ирак — FullText — Дубайский журнал диабета и эндокринологии 2019, Vol. 25, № 3-4
Абстрактные
Справочная информация: Плохое соблюдение схем лечения — сложная проблема, особенно для людей с хроническими заболеваниями. Несоблюдение режима лечения считается наиболее частой причиной неэффективности лечения у пациентов с диабетом, что приводит к отсутствию метаболического контроля и ускорению осложнений, связанных с заболеванием.Данные о приверженности людей с диабетом в Ираке отсутствуют. Цели: Целью этого исследования было определение степени приверженности лечению среди иракских пациентов с диабетом. Методы: Это кросс-секционное исследование, проведенное в Специализированном центре эндокринной системы и диабета в Басре, южный Ирак, в период с июня по август 2018 года. Данные были собраны путем заполнения анкеты, состоящей из 13 вопросов. Результаты: Всего в исследование был включен 231 пациент (54.5% составляли женщины). Средний возраст составил 51,85 ± 13,55 года. 65,4% участников принимали лекарства в нужное время. Наиболее частой причиной отказа от приема лекарств (48,8%) были трудности с запоминанием времени приема. 40,7% участников вели малоподвижный образ жизни. Только треть пациентов следовали указаниям врача относительно диеты. Выводы: Уровень приверженности режимам приема лекарств и рекомендациям по образу жизни в этой исследуемой группе был неудовлетворительным.Следует подчеркнуть осведомленность пациентов с диабетом и их лечащих врачей о важности соблюдения терапии, физических упражнений и диеты.
© 2019 Автор (ы) Опубликовано S. Karger AG, Базель
Введение
Распространенность диабета 2 типа растет во всем мире и стала серьезной проблемой общественного здравоохранения [1]. Согласно прогнозам, распространенность диабета 2 типа во всем мире вырастет с 425 миллионов человек в 2017 году до 629 миллионов человек к 2045 году [2].Кроме того, диабет в настоящее время входит в пятерку самых высоких причин смерти в большинстве стран с высоким уровнем доходов; в 2011 году в мире от него умерло 4,6 миллиона человек [3]. Половина пациентов с диабетом 2 типа не может достичь адекватного гликемического контроля, т.е. гликированный гемоглобин (HbA 1c ) <7% [4].
Эффективное ведение диабета зависит от самообслуживания пациентов [5]. Соблюдение требований может быть ключевой частью здравоохранения и затрагивать все области [6]. Плохое соблюдение схемы лечения — сложная проблема, особенно для людей с хроническими заболеваниями, и она значительно подрывает преимущества медицинской помощи [7].
Существуют разные определения соответствия; один — это степень, в которой реальный анамнез пациента при приеме лекарств соответствует предписанному режиму [8]. Другой фактор — это степень, в которой поведение пациента в отношении приема лекарств, соблюдения рекомендованной диеты или внесения изменений в образ жизни согласуется с рекомендациями врача [9]. Несоблюдение режима лечения считается наиболее частой причиной неэффективности лечения. Кроме того, несоблюдение режима лечения приводит к отсутствию метаболического контроля, что способствует развитию и ускорению осложнений диабета [10–12].
Показатели приверженности обычно ниже у пациентов с хроническими состояниями, чем у пациентов с острыми состояниями [13]. Такое снижение приверженности не только приводит к нежелательным последствиям для здоровья, но и существенно влияет на стоимость здравоохранения [14].
Есть несколько методов, используемых для измерения соответствия; Самыми распространенными методами для этой цели считаются самоотчеты и интервью с пациентами [15]. В разных частях света проведено несколько исследований, в которых пытались измерить приверженность к лечению людей с диабетом.Однако данные из Ирака отсутствуют. Поэтому мы провели опрос на основе анкетирования пациентов, страдающих диабетом, чтобы измерить степень их приверженности к образу жизни и советам по ведению, предоставленным их поставщиками медицинских услуг.
Дизайн и методы
Это было перекрестное исследование, проведенное на пациентах с диабетом, посещающих Специализированный эндокринный и диабетический центр в Басре, южный Ирак, в период с июня по август 2018 г. Все люди с диабетом, посещающие центр на День интервью, кто согласился участвовать в исследовании, были включены после получения информированного согласия от каждого участника.
Данные были собраны для каждого пациента путем заполнения анкеты интервью. Анкета прошла валидацию. Данные были собраны исследователями путем личных интервью с пациентами. Было задано 13 вопросов, и были собраны следующие данные: возраст, пол, адрес, семейное положение, курение, уровень образования, ежемесячный доход, тип и продолжительность диабета и тип лечения (инсулин, пероральные противодиабетические препараты [OAD] или комбинация 2).
Другая часть анкеты касалась соблюдения режима приема лекарств в соответствии с предписаниями и вовремя, соблюдения режима питания в соответствии с рекомендациями врача, вопросов о самообслуживании и физической активности, а также регистрации уровня HbA 1c с последнего посещения.Наконец, участников спросили о частоте измерений HbA 1c и их самомониторинге уровня глюкозы в крови (SMBG) дома.
Приверженность пациента лечению измерялась методом отзыва и регистрации количества пропущенных доз за 15 дней до даты интервью. Отказ от приема> 2 доз в течение последних 15 дней считался несоблюдением режима лечения. Все участники получили письменный план питания в рамках обычного ухода, предоставляемого в центре до интервью.Физическая активность классифицировалась следующим образом: активная для тех, кто тренировался ≥30 минут в день, умеренная для тех, кто тренировался в течение 15-30 минут в день, легкая для тех, кто тренировался менее 15 минут в день, и сидячий образ жизни для тех, кто вообще не занимайтесь спортом.
Статистический анализ
Категориальные переменные представлены в виде частот и процентов. Числовые переменные представлены как среднее ± стандартное отклонение. Для проверки корреляции между переменными использовался критерий χ 2 , за исключением таблиц с небольшими частотами, где использовался точный критерий Фишера. p <0,05 считалось значимым. Анализ данных проводился с помощью SPSS для Windows (статистический пакет для социальных наук) v25.
Результаты
Всего в исследование был включен 231 пациент. Из них 54,5% составляли женщины. Возраст участников колебался от 18 до 91 года (в среднем 51,85 ± 13,55 года). Люди в возрастной группе 50–59 лет составили 38,5% участников. Жители городских районов составили 60,6%. Большинство пациентов состояли в браке (85.7%). Неграмотность составляла 23,8%. Примерно две трети участников имели низкий доход. Пациенты с сахарным диабетом 2 типа составили 88,3%. Половина участников были на OAD (Таблица 1).
Таблица 1.
Основные характеристики 231 участника
Мы обнаружили, что 65,4% участников принимали лекарства в нужное время. Самой частой причиной отказа от приема лекарств (48,8%) была проблема с запоминанием времени приема. Что касается физической активности, 40.7% участников вели малоподвижный образ жизни и только 10,8% были активными. Только одна треть пациентов следовала указаниям врача относительно диеты (таблица 2).
Таблица 2.
Комплаентность пациентов с диабетом и причины несоблюдения ( n = 231)
При дальнейшем анализе данных мы обнаружили, что половина пациентов в возрастной группе 18–29 лет были активными по сравнению с до 11,4% в возрастной группе 40–49 лет (рис. 1).
Рис. 1.
Взаимосвязь между возрастом и физической активностью ( p = 0.000).
Неграмотные пациенты с большей вероятностью вели малоподвижный образ жизни, чем те, кто закончил среднюю школу или колледж ( p <0,05; Таблица 3). Кроме того, мужчины были более физически активными, чем женщины, а люди с диабетом 1 типа - больше, чем люди с диабетом 2 типа (рис. 2, 3).
Таблица 3.
Связь между уровнем образования участников и физической активностью ( n = 231)
Рис. 2.
Связь между полом и физической активностью ( p = 0.036).
Рис. 3.
Связь между типом диабета и физической активностью ( p = 0,006).
Мы обнаружили, что участники с высоким ежемесячным доходом с большей вероятностью следовали диетическим советам ( p <0,05; Таблица 4). Люди со средним доходом, как правило, были более активными, чем люди с высоким или низким доходом ( p <0,05; Таблица 5).
Таблица 4.
Взаимосвязь между ежемесячным доходом и соблюдением пациентами рекомендаций по питанию ( n = 231)
Таблица 5.
Связь между ежемесячным доходом и физической активностью у 231 пациента
Не было значимой связи между возрастом, полом, местом проживания (город / село), типом и продолжительностью диабета, доходом, типом лекарств или уровнем образования, а также уровнем образования. пациент вовремя принимал лекарства. Точно так же не было существенной связи между возрастом, полом, местом проживания, типом и продолжительностью диабета или уровнем образования и соблюдением их диетических инструкций.Точно так же жилой район и продолжительность диабета не влияли на физическую активность.
Обсуждение
Это исследование было проведено в Специализированном эндокринном и диабетическом центре в Басре, Южный Ирак, на 231 пациенте с диабетом для оценки их приверженности лечению диабета.
Мы обнаружили, что примерно две трети участников принимали лекарства в нужное время. Это похоже на два исследования из Египта и Саудовской Аравии, которые показали, что около 57 и 67 лет.9% пациентов всегда принимали лекарства по назначению и вовремя соответственно [16, 17]. Этот показатель неудовлетворителен и представляет проблему для достижения целей лечения и, таким образом, играет важную роль в неспособности достичь целевого уровня HbA 1c . Трудность с запоминанием времени дозировки была причиной несвоевременного приема лекарств примерно у половины участников нашего исследования. Это отражает важность использования менее сложных схем лечения, например, с меньшим количеством таблеток и инъекций инсулина.Этого можно достичь, если возможно, используя базальный или двухфазный инсулин один или два раза в день вместо базально-болюсного инсулина. Точно так же предпочтительно использование комбинированных таблеток вместо нескольких отдельных таблеток.
В отличие от нашего исследования, большая приверженность к терапии была продемонстрирована в исследованиях, проведенных в южной Индии и ОАЭ, т.е. 84 и 83,6% соответственно [18, 19].
Интересным открытием этого исследования стало низкое соблюдение рекомендаций по питанию и физической активности.Только 38,1 и 10,8% участников соблюдали предписанную диету и режим упражнений соответственно; это похоже на результаты 36,4 и 27,0%, соответственно, у Mukherjee et al. [20]. Это могло быть связано с недостаточной осведомленностью пациентов о важности образа жизни для лечения диабета, и что диета и упражнения с фармакотерапией представляют собой треугольник этого лечения. Это также может быть связано с неспособностью медицинских работников подчеркнуть важность этих двух мер в плане управления.
Как и ожидалось, более молодые пациенты были более активными, чем пожилые. Очевидно, это было связано с большим количеством сопутствующих заболеваний, таких как сердечно-сосудистые заболевания и проблемы с суставами у пожилых людей.
Существует значительная связь между физической активностью и уровнем образования. По мере повышения уровня образования увеличивалась физическая активность. Образованные люди больше осведомлены о пользе физической активности для здоровья. Это согласуется с данными Gimenes et al. [21], которые обнаружили, что высокообразованные пациенты более привержены лечению и советам по физической активности.
Следование диетическим советам было значительно ниже среди людей с низким ежемесячным доходом. Это похоже на исследование Mukherjee et al. [20]. Соблюдение специальной диеты обычно обходится дороже, чем употребление обычной доступной пищи, и это может увеличить бремя расходов для пациентов с диабетом.
Точно так же существует значительная взаимосвязь между полом и физической активностью. Мужчины были физически более активными, чем женщины. В типичном ближневосточном сообществе упражнения считаются неуместными для женщин, и существуют культурные ограничения, запрещающие женщинам заниматься спортом в общественных местах.Подобно Gimenes et al. [21], мы обнаружили значительную взаимосвязь между возрастом и физической активностью. Пожилые люди с большей вероятностью будут физически неактивными из-за недостатка энергии, наличия сопутствующих заболеваний и проблем с опорно-двигательным аппаратом.
Что касается влияния пола на соблюдение пациентами режима медикаментозной терапии, то в нашем исследовании не было продемонстрировано никаких различий. Это соответствует мнению Arifulla et al. [18].
Удивительно, но не было существенной связи между продолжительностью диабета и приверженностью к лекарственной терапии.Это контрастирует с распространенным мнением о том, что чем дольше длится хроническое заболевание, тем ниже показатель приверженности.
Сильной стороной этого исследования является большая выборка исследований и то, что это первое исследование в Ираке, в котором измеряется приверженность людей с диабетом не только к принимаемым ими лекарствам, но и к их советам по образу жизни и плану последующего наблюдения. Есть несколько ограничений. Во-первых, он проводился в едином центре; во-вторых, это было исследование на основе анкет; и, в-третьих, пациенты могли предвзято относиться к воспоминаниям.
Заключение
Мы обнаружили, что приверженность пациентов лечению и рекомендациям по образу жизни была неудовлетворительной. Незнание времени дозирования было единственной наиболее важной причиной плохой приверженности к терапии. Мы рекомендуем повышать осведомленность людей, страдающих диабетом, о важности хорошего контроля, достигаемого путем приверженности их лечению, в соответствии с рекомендациями их лечащего врача, а также о важности регулярных упражнений и диеты. Врачи должны назначать более простые схемы приема инсулина, такие как однократная или двукратная суточная доза базального или предварительно смешанного инсулина, если это возможно, и использовать комбинированные таблетки вместо многократных ППА.Наши результаты могут представлять собой исходные данные для будущих более крупных исследований или для проверки влияния применения рекомендованных мер на повышение уровня приверженности.
Благодарность
Я хотел бы поблагодарить всех пациентов, принявших участие в исследовании. Доктор Равак Адил Аладхаб и доктор Маджид Алаббуд являются гарантами этой работы и, как таковые, имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных.
Заявление об этике
Это исследование было одобрено этическим комитетом Управления здравоохранения Басры с одобрением № 286 18 апреля 2018 г. Авторы не раскрывают никаких этических конфликтов.
Заявление о раскрытии информации
О конфликтах интересов, относящихся к этой статье, не сообщалось.
Источники финансирования
Финансирования не было.
Вклад авторов
R.A.A. и M.A. разработали исследование, собрали и интерпретировали данные, выполнили статистический анализ и написали статью.
Список литературы
- Чунг Б.М., Онг К.Л., Черный С.С., Шам П.С., Цо А.В., Лам К.С. Распространенность диабета и достижение терапевтических целей в США, 1999–2006 гг. Am J Med. 2009 Май; 122 (5): 443–53.
- Чо Н.Х., Шоу Дж. Э., Каруранга С., Хуанг Й., да Роша Фернандес Дж. Д., Ольрогге А. В. и др.IDF Diabetes Atlas: глобальные оценки распространенности диабета на 2017 год и прогнозы на 2045 год. Diabetes Res Clin Pract. 2018 апр; 138: 271–81.
- Агури Ф., Браун А., Чо Н.Х., Далквист Дж., Додд С., Даннинг Т. и др. Атлас диабета IDF. 2013.
- Али М.К., Маккивер Буллард К., Императоре Дж., Баркер Л., Грегг Е.В.; Центры по контролю и профилактике заболеваний (CDC).Характеристики, связанные с плохим гликемическим контролем среди взрослых с диагностированным диабетом по самооценке — Национальное исследование здоровья и питания, США, 2007-2010 гг. MMWR Suppl. 2012 июн; 61 (2): 32–7.
- Лай В.А., Чи В.С., Лью-Тинг С.Ю. Как представления пациентов с диабетом о течении болезни влияют на несоблюдение правил поведения: качественное исследование.Br J Gen Pract. 2007 Апрель; 57 (537): 296–302.
- Chatterjee JS. От комплаентности к согласию при сахарном диабете. J Med Ethics. 2006 сентябрь; 32 (9): 507–10.
- Вермейр Э., Херншоу Х., Ван Ройен П., Денекенс Дж.Приверженность пациентов лечению: три десятилетия исследований. Всесторонний обзор. J Clin Pharm Ther. 2001 Октябрь; 26 (5): 331–42.
- Уркхарт Дж. Несоблюдение пациентом схемы приема лекарств: измерение, клинические корреляты, экономические последствия. Eur Heart J. 1996; 17 (Suppl_A): 8–15.
- Хейнс Р.Детерминанты комплаентности: заболевание и механизмы лечения. Комплаенс в здравоохранении. Балтимор (Мэриленд): Издательство Университета Джона Хопкинса; 1979 г.
- Col N, Fanale JE, Kronholm P. Роль несоблюдения лекарств и побочных реакций на лекарства при госпитализации пожилых людей.Arch Intern Med. 1990 апр; 150 (4): 841–5.
- Nuesch R, Schroeder K, Dieterle T., Martina B, Battegay E. Связь между недостаточным ответом на антигипертензивное лечение и плохим соблюдением режима лечения: проспективное исследование «случай-контроль». BMJ. Июль 2001 г., 323 (7305): 142–6.
- Хьюз Д., Манн Б.Соблюдение пациентом режима медикаментозной терапии диабетической нефропатии. CMAJ. 2000 Май; 162 (11): 1553–4.
- Остерберг Л., Блашке Т. Приверженность лечению. N Engl J Med. 2005 август; 353 (5): 487–97.
- КТО.Диета, питание и профилактика хронических заболеваний: отчет совместной консультации экспертов ВОЗ / ФАО. Женева: Всемирная организация здравоохранения; 2003 г.
- Girerd X, Hanon O, Anagnostopoulos K, Ciupek C, Mourad J, Consoli S. Оценка соблюдения режима антигипертензивной терапии с использованием вопросника для самостоятельного заполнения: разработка и использование в клинике гипертонии.Париж: Presse medicale; 1983 г.
- Ибрагим Н.К., Аттиа С.Г., Саллам С.А., Фетохи Е.М., Эль-Севи Ф. Терапевтическая практика врачей и комплаентность пациентов с диабетом, посещающих сельские отделения первичной медико-санитарной помощи в Александрии. J Family Community Med. 2010 Сен; 17 (3): 121–8.
- Хан А.Р., Аль-Абдул Латиф З.Н., Аль-Айтан М.А., Бу-Хамсин М.А., Аль-Ибрагим I, Хан С.А.Факторы, способствующие несоблюдению режима лечения диабетиками в центрах первичной медико-санитарной помощи в районе Аль Хаса в Саудовской Аравии. J Family Community Med. 2012 Янв; 19 (1): 26–32.
- Arifulla M, John LJ, Sreedharan J, Muttappallymyalil J, Basha SA. Приверженность пациентов к приему антидиабетических препаратов в больнице в Аджмане, ОАЭ.Malays J Med Sci. 2014 Янв; 21 (1): 44–9.
- Рао CR, Камат В.Г., Шетти А., Камат А. Соблюдение режима лечения среди пациентов с гипертонией и сахарным диабетом 2 типа в прибрежном населении Южной Индии. Int J Prev Med. 2014 август; 5 (8): 992–8.
- Мукерджи С., Шармасаркар Б., Дас К.К., Бхаттачарья А., Деб А.Соблюдение антидиабетических препаратов: наблюдения из диабетической клиники медицинского колледжа в Калькутте, Индия. J Clin Diagn Res. 2013 Апрель; 7 (4): 661–5.
- Gimenes HT, Zanetti ML, Haas VJ. Факторы, связанные с приверженностью пациента к антидиабетической лекарственной терапии. Преподобный Лат Ам Энфермагем.Январь-февраль 2009 г .; 17 (1): 46–51.
Автор Контакты
Rawnaq Adil Aladhab
Кафедра фармакологии и токсикологии фармацевтического колледжа
Университет Басры, улица Гармат Али, 12
Гармат Али, 61004 Басра (Ирак)
Электронная почта rawnaqaladhab2019 @ yahoo.com
Подробности статьи / публикации
Предварительный просмотр первой страницы
Получено: 28 февраля 2019 г.
Принято: 11 мая 2019 г.
Опубликовано онлайн: 24 мая 2019 г.
Дата выпуска: октябрь 2020 г.Количество страниц для печати: 6
Количество рисунков: 3
Количество столов: 5ISSN: 2673-1797 (печатный)
eISSN: 2673-1738 (онлайн)Для дополнительной информации: https: // www.karger.com/DDE
Лицензия открытого доступа / Дозировка лекарства / Отказ от ответственности
Эта статья находится под международной лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 (CC BY-NC-ND). Использование и распространение в коммерческих целях, а также любое распространение измененных материалов требует письменного разрешения. Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Улучшение приверженности к диабету Рекомендации по самоконтролю
Резюме
Вкратце
Улучшение здоровья людей с диабетом зависит от интеграции самоконтроля в повседневную жизнь.Доступен широкий спектр образовательных, поведенческих и аффективных вмешательств, которые по отдельности дают небольшое улучшение в соблюдении пациентом рекомендаций по лечению диабета и связанных с ним хронических заболеваний, и которые работают несколько лучше при использовании в сочетании. Представлено резюме избранных успешных вмешательств.
Диабет — одно из хронических заболеваний, при лечении которых самоуправление играет центральную роль. В этом отношении он похож на гипертонию или застойную сердечную недостаточность, но сильно отличается от некоторых других хронических заболеваний, таких как рак груди.
Для улучшения здоровья людей с диабетом можно посоветовать диету и упражнения, частые медицинские осмотры, ежегодные специализированные осмотры глаз и ног, а многим — прописывать несколько пероральных или инъекционных лекарств каждый день. До тех пор, пока не появится лекарство от диабета, такое поведение необходимо поддерживать на всю жизнь.
Положение осложняется высокой распространенностью сопутствующих заболеваний среди взрослых с диабетом: они подвержены повышенному риску гипертонии и нарушений липидного обмена.Эти состояния могут потребовать еще более тщательного лечения, которое должно быть интегрировано с лечением самого диабета. Тем, кому не посчастливилось развить сосудистые осложнения диабета, предъявляются еще большие требования к самоконтролю.
Управление диабетом — сложная задача, которая затрагивает почти все важные аспекты повседневной жизни, и мы, поставщики медицинских услуг, можем удивиться тому, что любому человеку вообще удается это сделать. Успех требует союза между пациентами и их поставщиками медицинских услуг, одним или несколькими членами команды, включающей врачей, медсестер, диетологов, инструкторов по диабету, фармацевтов и других специализированных медицинских работников.В нынешней организации здравоохранения на поставщиков первичной медико-санитарной помощи возложено наблюдение за биологическим прогрессом пациентов и назначение соответствующего индивидуального плана лечения. Большая часть сложной работы по поддержке и облегчению реализации пациентами этих сложных планов (например, обучение самоуправлению, выбор изменения поведения) делегируется другим членам команды или не выполняется вообще.
Конечно, стоит отметить, что расхождения между рекомендациями по лечению и самоконтролем пациентов — не единственная причина плохих исходов диабета: рецепты поставщиков медицинских услуг и советы других специалистов здравоохранения не всегда основаны на полной базе знаний. о лечении диабета.В то время как рекомендации по лечению гипертонии1 были изложены с детальной алгоритмической структурой, более гибкие, основанные на фактических данных рекомендации по лечению диабета могут способствовать отклонению медицинских работников от передовой практики. Кроме того, множество переменных, которые необходимо учитывать при ведении диабета, усложняют задачу. Системы здравоохранения могут создавать дополнительные препятствия на пути использования наших знаний о диабете при оказании помощи своим пациентам. Но проектирование систем и соблюдение провайдером руководящих принципов — это темы, заслуживающие обширного отдельного рассмотрения, и здесь они не рассматриваются.
Вместо этого мы сосредотачиваемся на том, что можно сделать для того, чтобы пациентам была предоставлена возможность рассматривать, принимать и поддерживать основные задачи самоконтроля диабета: придерживаться здорового образа жизни, связанного с питанием и физическими упражнениями, принимать лекарства в соответствии с предписаниями, самостоятельно -мониторинг уровня глюкозы и обращение за медицинской помощью при необходимости. Цель этой статьи — предоставить полезное резюме для практиков: мы будем ссылаться на методологические вопросы только в той степени, в которой они организуют и разъясняют презентацию.Мы даем рекомендации для практики, но не для исследовательской программы. Мы не будем делать упор на логистических вмешательствах, таких как предоставление транспорта или мобильных услуг, которые часто неосуществимы в обычных клинических условиях.
В нашем обзоре будут затронуты несколько областей: кто вряд ли будет принимать рекомендации по самоконтролю, как можно оценить приверженность в клинических условиях и какие шаги были продемонстрированы эффективными для улучшения приверженности. Интересно отметить, что в этой литературе обычно не сообщается, сделали ли субъекты осознанный выбор в отношении рассматриваемого поведения.
Хотя мы ценим происхождение определения Хейнса2 «комплаентности» как степени, в которой фактическое поведение пациента соответствует советам, данным поставщиком медицинских услуг, мы также придерживаемся философии, согласно которой людям должна быть предоставлена возможность делать осознанный выбор в отношении своего образа жизни и ухода за здоровьем3. Мы пытаемся использовать термин «приверженность пациента» в контексте выбора пациентом принятия и сохранения поведения, связанного со здоровьем, хотя в исследовательской литературе, посвященной приверженности / соблюдению режима, этот контекст не часто используется.
Проведение исследований в этой области поддается управлению. Например, поиск в Medline клинических испытаний вмешательств, специально направленных на усиление или поощрение приверженности к назначенным лекарствам среди пациентов с диабетом, обнаруживает всего несколько сотен исследований. На самом деле многое из того, что мы знаем об улучшении приверженности, заимствовано из тесно связанных областей, сталкивающихся с аналогичными поведенческими проблемами, а именно из гипертонии и ишемической болезни сердца.
Несмотря на свой скромный размер, литература о приверженности может сбивать с толку.Исследования кажутся противоречащими друг другу, или результаты, кажется, меняются с незначительными различиями в описанном вмешательстве или исследуемой популяции. К счастью, были проведены два превосходных метаанализа4,5 и два отличных обзора6,7, из которых было сделано несколько простых выводов: 1 ) почти любое разумное вмешательство принесет некоторую пользу, 2 ) эффекты любого конкретного вмешательства обычно невелики, и применение нескольких вмешательств разных типов более эффективно, чем любое отдельное вмешательство.
Как понять необходимость вмешательства?
Степень разрыва между рекомендациями медработников и тем поведением, которое пациенты выбирают, наблюдаемым либо в исследованиях, либо в клинической практике, в значительной степени зависит от того, как это оценивается; в результате оценки сильно различаются. Наиболее распространенная клиническая практика — это, вероятно, просить пациентов оценить свой собственный уровень соблюдения диеты и лекарств. Эти самоотчеты обычно дают завышенную оценку приверженности по нескольким причинам.Во-первых, они могут полагаться на собственную интерпретацию пациентом или воспоминания о том, какой совет был дан, и, в случае принятия, насколько внимательно ему следовали. Во-вторых, пациенты могут иметь тенденцию сообщать о более высоком уровне приверженности, чтобы угодить медицинским работникам или избежать затруднений. Кроме того, на воспоминания часто непропорционально сильно влияют самые недавние события, тогда как было показано, что соблюдение режима лечения возрастает в непосредственной близости от посещения врача.8
Более низкие оценки приверженности обычно обнаруживаются при использовании независимых от воспоминаний поведенческих показателей, таких как по количеству таблеток, дневники питания, заполняемые одновременно с приемом пищи, и просмотр журналов мониторинга.Конечно, при использовании этих методов пациенты могут отказаться от таблеток или проявить другое вводящее в заблуждение поведение, так что все равно остается место для ошибки. Например, точность подсчета таблеток может быть повышена (с лучшей картиной поведения, связанного с соблюдением режима лечения), если подсчет таблеток проводится без предупреждения во время посещения на дому. Но этот метод оценки приверженности, как правило, был бы слишком навязчивым и слишком трудоемким для клинических условий, а также, возможно, поставил бы под угрозу доверительные отношения между поставщиками услуг и пациентами, если только пациенты не попросили об этом.
Косвенное измерение приверженности иногда может быть выполнено с помощью биологических измерений: уровни лекарств или метаболитов в тканях тела, увеличение или потеря веса, анализы инертных индикаторов, включенных в составные лекарства, или питательные компоненты пищевых продуктов. Однако следует помнить, что между людьми существует значительная биологическая вариабельность уровней лекарств, которые могут быть достигнуты при одинаковом уровне приема лекарств или количества веса, которое будет потеряно при определенной степени диетических ограничений.И, как и отчеты на основе воспоминаний, на результаты этих измерений обычно больше всего влияет недавнее поведение, тем самым упуская из виду большие пробелы в соблюдении режима лечения, которые возникают в дни, более отдаленные от посещений врача. Из-за их стоимости и неудобств эти методы в основном используются в исследовательских учреждениях.
Совсем недавно стали доступны электронные устройства для измерения приверженности к лечению. В настоящее время они не играют значительной роли в обеспечении соблюдения режима лечения в клинических условиях, и мы не обсуждаем их здесь.
Короче говоря, существуют серьезные методологические проблемы с наиболее распространенными методами измерения приверженности. Неудивительно, что опубликованные оценки приверженности варьируются от очень низкой до очень высокой. Вероятно, лучше всего рассматривать все такие оценки как подозрительные и оставаться агностическими в отношении степени проблем с соблюдением различных форм самоконтроля при диабете.
Тем не менее, одна область, в которой исследования достаточно ясны, заключается в том, что существует очень мало характеристик, позволяющих идентифицировать пациентов с высоким риском несоблюдения рекомендаций.6 Ни социально-демографические характеристики, ни аспекты личности не предсказывают приверженность лечению. За исключением относительно редких состояний, таких как психическое заболевание (особенно параноидальное мышление) 2 и кратковременные периоды социальной нестабильности9,10 (например, недавний развод, потеря работы), никаких полезных факторов риска выявлено не было. Dunbar-Jacob et al. 6, сравнивая результаты Morrell et al. 11 и Park et al. 12, предположили, что пожилой возраст улучшает приверженность, а когнитивные нарушения связаны с меньшей приверженностью.Но на практике когнитивные нарушения усиливаются с возрастом, так что эти два эффекта имеют тенденцию нейтрализовать друг друга, что делает малопригодным для выявления пациентов из группы риска. Действительно, выводы литературы совершенно противоположны: риск проблем / пробелов в соблюдении режима лечения практически одинаков для всех типов пациентов.
Если попытки выявить людей, подверженных риску низкого соблюдения рекомендаций, были в значительной степени бесплодными, могут быть полезны другие подходы к нацеливанию усилий на повышение приверженности.Было обнаружено, что приверженность к лечению очень низка в начале курса нового лечения. Показатели отказа от лечения гипертонии, кардиологической реабилитации и отказа от курения вначале высоки, а затем снижаются.13-15 Кроме того, раннее соблюдение режима лечения является хорошим предиктором устойчивой приверженности в дальнейшем16. в начале схемы имеет больший потенциал для пользы, чем при нацеливании на старых и новых пациентов в равной степени, хотя, насколько нам известно, этот подход не был протестирован в клинических испытаниях.Точно так же приверженность снижается из-за таких факторов, как сложность схемы лечения, возникновение побочных эффектов и высокая стоимость лечения. Хотя прямые действия по улучшению этих аспектов режима, возможно, являются лучшим подходом, когда обстоятельства не позволяют этого, эти характеристики режима также можно использовать для нацеливания усилий по улучшению приверженности на лиц, подвергающихся наибольшему риску.
Если приверженность трудно измерить и трудно определить подгруппы высокого риска, как мы можем наилучшим образом направить наши усилия на улучшение приверженности тем, кто в них больше всего нуждается? Haynes2 предложил три критерия для предупреждения медработников о потенциальной проблеме с соблюдением режима лечения:
Пациенты с плохой записью на прием, вероятно, будут иметь проблемы и с другими аспектами самоконтроля.К счастью, соблюдение режима приема врача относительно просто оценить в большинстве клинических условий.
Пациенты, которые не реагируют на лечение, особенно на увеличивающуюся интенсивность лечения, по всей вероятности, не соблюдают рекомендации по лечению. Хотя отсутствие реакции на увеличение дозы лекарства может указывать на то, что конкретное лекарство неэффективно для пациента, если добавление дополнительных лекарств или переход на новые лекарства другого класса не приводит к улучшению, вероятной причиной является проблема соблюдения режима.
Пациенты сами могут сказать вам, если вы спросите их. Хотя самоотчеты пациентов о степени приверженности, вероятно, будут завышены, Хейнс утверждает, что неугрожающий запрос о поведении самоуправления даст ответы с чувствительностью 55% и специфичностью 87%. То есть 55% пациентов, которые не соблюдают правила, предоставят эту информацию добровольно, а 87% пациентов, которые соблюдают правила, точно подтвердят свой статус.
Какие подходы к повышению приверженности работают?
При рассмотрении подходов к соблюдению режима лечения полезно рассмотреть отдельно аспекты улучшения приверженности и тип рассматриваемого вмешательства.Haynes2 и Roter et al.4 классифицируют вмешательства на три похожие категории (хотя они используют для них несколько разные названия): образовательные, поведенческие и аффективные.
Образовательные мероприятия направлены на повышение приверженности за счет предоставления информации и / или навыков. Информация может касаться природы заболевания, набора методов самоконтроля диабета, а также положительных и отрицательных последствий невыполнения рекомендаций по здоровью. Но не менее важна информация о том, что делать, если была пропущена доза лекарства, возникли интеркуррентные заболевания или другие проблемы, или если вы путешествуете по разным часовым поясам.
Обучение может осуществляться в форме индивидуальных занятий или групповых занятий. Это может быть предоставлено в письменной форме или с помощью визуального средства, такого как видеокассета, мультимедийное компьютерное программное обеспечение или доступ к специальным Интернет-сайтам. В любом случае ключевым элементом успешных образовательных стратегий является предоставление простых и ясных сообщений, которые, как мы надеемся, адаптированы к потребностям человека, и проверка того, что сообщения были поняты.
Поведенческие подходы уходят корнями в когнитивно-поведенческую психологию и используют такие методы, как напоминания, вспомогательные средства памяти, синхронизацию терапевтических действий с повседневными жизненными событиями (например,g., прием таблеток перед душем), постановка целей, самоконтроль, заключение контрактов, развитие навыков и вознаграждения. Как и в случае с образовательными подходами, некоторые из этих подходов, такие как развитие навыков, могут предоставляться индивидуально или в группах и через различные средства массовой информации. Например, напоминания можно отправлять по почте, по электронной почте или по телефону. Важно то, что рассматриваемое поведение было согласовано и принято отдельными пациентами, так что принятие такого поведения имеет шанс на успех в долгосрочной перспективе.
Аффективные вмешательства направлены на повышение приверженности за счет эмоциональной поддержки и поощрения; В недавних исследованиях, посвященных диетам и упражнениям17, использовались «тренеры» по образу жизни, чтобы помочь людям придерживаться изменений в поведении, которых они придерживались. Примеры включают установление взаимопонимания посредством частых телефонных контактов, визитов на дом, когда это возможно, семейных подходов (включая заключение семейных контрактов) и вмешательств, направленных на улучшение навыков совладания и самоэффективности.
Классификация вмешательств важна, потому что, как говорит Хейнс, «важно помнить, что ни одно отдельное вмешательство не продемонстрировало, чтобы поддерживать долгосрочную приверженность; Для достижения успеха необходимо комбинировать стратегии из двух или более из этих трех категорий.2 Roter et al., 4 в своем недавнем обзоре этой области, пришли к аналогичному, хотя и менее смелому, выводу. Что кажется очевидным из систематического обзора исследований по обучению самоконтролю при диабете 2 типа18, так это то, что требуется различная степень всех трех категорий вмешательств, чтобы оказать положительное влияние на здоровье или поведенческие результаты при диабете; возможно, это отражает сложный психологический ландшафт самоконтроля при хроническом заболевании, таком как диабет.
В оставшейся части этого раздела мы определяем конкретные вмешательства, которые кажутся эффективными в повышении приверженности определенным аспектам самоконтроля.Поскольку эффекты любого конкретного вмешательства обычно незначительны и из-за методологических различий между исследованиями, вмешательства, перечисленные здесь, не всегда были признаны неизменно эффективными. Наш список не ограничивается подходами, которые показали свою эффективность именно при лечении диабета. Мы включаем вмешательства, скорее, когда они были признаны эффективными хотя бы один раз и когда они относятся к классу вмешательств, которые были определены в метаанализе как оказывающие значительное влияние на адекватную меру приверженности лечению хронических заболеваний.
На приверженность к лечению влияют многие факторы. Принято считать, что более простые схемы, такие как прием один раз в день, связаны с лучшим соблюдением режима лечения, чем более сложные. Тем не менее, даже при простейших схемах лечения соблюдение режима может быть плохим19. Для улучшения соблюдения предписанных схем лечения использовались многочисленные подходы.
В таблице 1 представлены избранные вмешательства, которые были признаны работоспособными. Что поражает, так это разнообразие персонала, который может успешно внедрять вмешательства, и разнообразие технологий, которые можно использовать.Следует также отметить, что исследования вмешательств по улучшению приверженности к лечению, как включенные, так и сверх показанных в таблице, были сосредоточены как на отпуске по рецепту, так и на самостоятельном приеме лекарств.
Физическая активность играет жизненно важную роль в самоконтроле диабета 2 типа. Физические упражнения являются лучшим показателем поддержания потери веса и, независимо от потери веса, снижают резистентность к инсулину. К сожалению, именно в области усилий по повышению приверженности рекомендациям по упражнениям у нас, пожалуй, наименьшее количество исследований.Исследований относительно немного, и они, как правило, небольшие и краткие. Здесь представлены наиболее примечательные выводы.
Carlson et al.20 стремились не столько к увеличению приверженности к лечебной физкультуре среди пациентов с сердечно-сосудистой реабилитацией, сколько к тому, чтобы посмотреть, можно ли поддерживать ее с помощью менее дорогостоящей программы, которая не акцентирует внимание на электрокардиографическом мониторинге и позволяет проводить некоторые сеансы. дома. Однако они обнаружили, что менее затратный подход, возможно, из-за его повышенной простоты и более низкой стоимости, был связан с улучшенным соблюдением режима лечения.
В исследовании физических упражнений как метода лечения потери веса, Jakicic et al.21 обнаружили, что женщины, рандомизированные для получения доступа к домашнему тренажеру для коротких тренировок, были более привержены и теряли больше веса, чем те, у кого нет доступа к тренажерам. Малер, Кулик и Тарази22 рандомизировали пациентов, выписываемых после операции по аортокоронарному шунтированию, для получения стандартной информации о выписке или для просмотра одной из двух обучающих видеозаписей. Обе группы получателей видеозаписей продемонстрировали большую приверженность рекомендациям по упражнениям, и те, кто рассматривал ленту, изображающую курс после выписки как характеризуемый взлетами и падениями, были более приверженными, чем группа, чья лента изображала это как устойчивый прогресс.Annesi23 обнаружил, что компьютеризированная система обратной связи, которая отслеживает прогресс, обеспечивает обратную связь и ставит цели, снижает процент отсева и отсрочку выбывания из предписанной программы упражнений, выполняемой в фитнес-центре.
King et al. 24 изучали использование телефонных контактов по инициативе сотрудников раз в две недели в качестве дополнения к базовому обучению для поддержания участия в программе физических упражнений на дому. Они обнаружили, что вмешательство по телефону привело как к большему участию, так и к улучшению физической формы среди тех, кто инициировал программу, а также к лучшему поддержанию поведения среди долгосрочных участников, которые уже продемонстрировали улучшение физической формы до рандомизации.На поддерживающей фазе исследования они также обнаружили, что ежедневный самомониторинг превосходит еженедельный самоконтроль.
Джеффри и др. 25 обнаружили, что мужчины и женщины с ожирением, рандомизированные для получения личного тренера или финансовых стимулов для участия в упражнении в рамках поведенческой программы похудания, достигли более высокого уровня посещаемости, чем те, кто рандомизировал для обычного лечения или обычного лечения плюс наблюдение прогулки. Несмотря на этот успех, увеличение посещаемости не привело к увеличению потребления энергии или большей потере веса.
Типы вмешательств, использованные в этих исследованиях, аналогичны тем, которые используются для улучшения приверженности к другим типам лечения. Поэтому разумно предположить, что аналогичные обобщения о повышении эффективности множественных вмешательств, установленные для других типов поведения, связанных с соблюдением режима лечения, будут применимы и к соблюдению режима упражнений.
Соблюдение диетических рекомендаций для снижения уровня холестерина и похудания широко изучается у пациентов с ишемической болезнью сердца или с риском развития ишемической болезни сердца.Диетические рекомендации для этих людей аналогичны рекомендациям для пациентов с диабетом 2 типа, поэтому могут быть применимы аналогичные вмешательства для улучшения приверженности.
Метц и др. 26 рандомизировали 560 человек с гипертонией, диабетом или липидными нарушениями для получения подробных диетических планов или приготовленных блюд. Они обнаружили, что группа, получавшая приготовленную пищу, лучше придерживалась диеты, что подтверждается 3-дневными дневниками питания. Хотя обеспечение пациентов питанием не является возможным вмешательством в большинстве клинических условий, это и другие исследования (например,g., исследование DASH27) предполагают, что рынок питания для лечебного питания может быть развит. Они также подтверждают представление о том, что на соблюдение диеты очень сильно влияет доступность здоровых продуктов питания и отсутствие нездоровых.
С более практической точки зрения, McCulloch et al.28 обнаружили, что практические демонстрации обеда или обучение на видеопленке превосходили обычные инструкции по составлению диетических листов среди взрослых с плохо контролируемым диабетом 2 типа (средний уровень гемоглобина до лечения A 1c [A1C] 13 %).Пациенты в демонстрационной группе и группе видеозаписи продемонстрировали улучшенные диетические знания, лучшую приверженность к 7-дневным диетическим дневникам и существенное улучшение A1C (до 10,6 и 9,6%, соответственно, по сравнению с отсутствием изменений в группе с обычным диетическим листом).
Хотя исследование множественных факторов риска (MRFIT) не достигло своей основной цели по снижению смертности от ишемической болезни сердца 29, оно было весьма успешным в снижении распространенности факторов риска коронарной болезни в специальной группе вмешательства.MRFIT может быть самым продолжительным и крупномасштабным успехом в улучшении соблюдения рекомендаций по сердечно-сосудистой диете.30 В этом исследовании консультанты по питанию проводили интенсивное и постоянное консультирование мужчин среднего возраста с множественными факторами риска сердечно-сосудистых заболеваний. Наиболее примечательным является то, что соблюдение диеты, измеряемое 3-дневными диетическими записями, и улучшение уровня липидов в сыворотке крови в значительной степени сохранялось в течение 6 лет наблюдения.
Использование видеозаписей Малера и соавторов, упомянутых ранее в связи с соблюдением физических упражнений, также позволило снизить потребление жиров с пищей после операции аортокоронарного шунтирования, и, опять же, запись послеоперационного периода была представлена как серия взлетов. и дауны принесли больший успех, чем другая лента.
По сравнению с обычным уходом и печатной информацией, диетические рекомендации, предоставляемые медсестрами здоровым пациентам с риском ишемической болезни сердца, наряду с постоянным наблюдением этих медсестер, были связаны с несколько большей потерей веса, меньшим потреблением общих жиров и насыщенных жиров. жир и более низкий уровень холестерина в сыворотке. Однако Родерик и др. 31 указали, что достигнутые скромные результаты будут пропорциональны усилиям и ресурсам, которые требуются только для пациентов с наивысшим уровнем риска.
Что наиболее поразительно в мероприятиях по улучшению соблюдения диеты, так это ключевая роль, которую играют специалисты здравоохранения, такие как диетологи и медсестры. В успешных вмешательствах роль врачей, если она вообще есть, заключается в предоставлении одобрения и первоначального поощрения. Фактическое вмешательство осуществляется медсестрами или диетологами. Остается только догадываться, отражает ли это больший интерес, обучение навыкам консультирования, лучшее взаимопонимание с пациентами или большее количество времени, которое следует посвятить вопросам питания.Нам не удалось найти никаких успешных вмешательств, которые в основном полагались бы на врачей для улучшения соблюдения диеты.
Назначение и ведение приемов — еще один аспект самоконтроля хронических заболеваний. При диабете это может включать как регулярные посещения для наблюдения и ухода (обычно несколько раз в год), так и ежегодные посещения для осмотра расширенного глазного дна и всестороннего осмотра стопы. Как и в случае вмешательств, направленных на повышение приверженности, история любого отдельного подхода неоднозначна, но если рассматривать литературу в целом, напоминания по почте и телефону улучшают соблюдение назначений.
Труднее продемонстрировать, что эти же вмешательства также приводят к улучшению гликемического контроля или сокращению госпитализации. Например, Федер и др. 32 использовали рассылаемые по почте подсказки как пациентам с ишемической болезнью сердца, так и их поставщикам, чтобы попытаться повысить посещаемость пациентов в клинике и соблюдение врачами рекомендаций по лечению. Хотя их вмешательство действительно увеличило посещаемость, а также увеличило количество обращений к кардиологам для оценки, они не обнаружили улучшения других показателей качества помощи или каких-либо изменений в образе жизни для снижения риска повторных коронарных событий.
Аналогичным образом, в исследовании Смита, Вайнбергера и Каца33, посвященного отправке информации по почте, напоминаниям о приемах и интенсивному контролю пропущенных посещений, группа вмешательства сохраняла значительно больше посещений, чем контрольная группа, но это улучшение приверженности к амбулаторному лечению не помогло. уменьшить количество госпитализаций. Конечно, в 1987 году лечение диабета было менее эффективным, и вмешательство в этом испытании не имело целью улучшить качество медицинской помощи, оказываемой во время визитов. Таким образом, этот результат менее удивителен, чем результат Feder et al.
Basch et al.34 удвоили частоту скрининга ретинопатии среди афроамериканцев с диабетом, которые не проходили обследование зрения в течение предшествующих 14 месяцев, с помощью многокомпонентного образовательного вмешательства. Их подход в значительной степени основывался на телефонных звонках для решения проблем для преодоления препятствий на пути проверки.
Резюме и выводы
Наш стакан наполовину полон. Были изучены разнообразные методы улучшения всех аспектов соблюдения пациентом рекомендаций по лечению диабета.Несмотря на то, что многие используемые вмешательства широко применялись в группах населения без адаптации к стадии изменений у отдельных пациентов35, часто достигается некоторый успех.
Хотя метаанализ показал, что широкие категории вмешательств в совокупности являются успешными, их эффекты невелики. Одновременное применение нескольких подходов, основанных на разных модальностях (образовательных, поведенческих, аффективных), как правило, дает лучшие результаты, чем любая отдельная модальность. Практикующие, стремящиеся повысить приверженность пациентов лечению, не найдут «серебряной пули».«Скорее, в нашем распоряжении есть набор достаточно полезных инструментов, которые мы должны использовать настолько эффективно, насколько это возможно.
Наши усилия, вероятно, принесут наибольшую пользу, если они будут временно нацелены на пациентов с самым высоким риском проблем и проблем с соблюдением режима лечения: пациентов, впервые попавших в курс лечения, или пациентов с предыдущими проблемами с приверженностью или принятием поведения. Если мы уважаем автономию людей, живущих с диабетом, предоставляя им образовательную, поведенческую и эмоциональную поддержку для борьбы с их заболеванием, мы, вероятно, выполнили свою профессиональную роль в области здравоохранения в обеспечении приверженности.
Таблица 1.Избранные вмешательства для улучшения приверженности к лечению
Благодарности
Авторы благодарны Донне Томлинсон, доктору медицины, магистра наук, за полезные обсуждения и советы. Подготовка этой рукописи была частично поддержана грантами Национальных институтов здравоохранения DK 20541 и EY 13497.
Сноски
Клайд Б. Шехтер, MA, MD, FACPM, доцент кафедры семейной медицины и Общественное здравоохранение и Элизабет А.Уокер, DNSc, RN, CDE, является директором Компонента профилактики и контроля Диабетического исследовательского и учебного центра и доцентом медицины в Медицинском колледже Альберта Эйнштейна в Бронксе, Нью-Йорк
- Американская диабетическая ассоциация
Список литературы
- ↵
- ↵
Haynes RB: Детерминанты комплаентности: болезнь и механизмы лечения. Соответствие стандарту в сфере здравоохранения . Haynes RB, Sacket DL, Eds.Балтимор, штат Мэриленд, Johns Hopkins University Press, 1979, стр. 49–62
- ↵
Андерсон Р.М.: Расширение прав и возможностей пациентов и традиционная медицинская модель: случай непримиримых различий? Diabetes Care 18: 412–415, 1995
- ↵
Roter DL, Hall JA, Merisca R, Nordstrom B, Cretin D, Svarstad B: Эффективность вмешательств для улучшения комплаентности пациентов: метаанализ. Medical Care 36: 1138–1161, 1998
- ↵
Haynes RB, Sackett DL (Eds.): Соблюдение терапевтических режимов. Балтимор, Мэриленд, Johns Hopkins University Press, 1976
- ↵
Данбар-Джейкоб Дж., Эрлен Дж. А., Шленк Э. А., Райан С. М., Сереика С. М., Досвелл В. М.: Приверженность при хронических заболеваниях. В ежегодном обзоре исследований в области сестринского дела . Том 18. Фитцпатрик Р., Гёппингер Дж., Ред. Нью-Йорк, Springer Publishing Co., 2000, стр. 48–90
- ↵
Burke LE, Dunbar-Jacob JM, Hill MN: Соблюдение стратегий профилактики сердечно-сосудистых заболеваний: обзор исследования.Ann Behav Med 19: 239–263, 1997
- ↵
Cramer JA, Scheyer RD, Mattson RH: Между визитами в клинику соблюдаются правила. Arch Intern Med 150: 1509–1510, 1990
- ↵
Langfeld SB: Гипертония: недостаточная помощь обслуживаемого медицинского персонала. Ann Intern Med 78: 19–23, 1973
- ↵
Haynes RB, Sackett DL, Gibson ES, Taylor DW, Hackett BC, Roberts RS, Johnson AL: Улучшение приверженности к лечению при неконтролируемой гипертензии.Lancet 1: 1265–1268, 1976
- ↵
Morrell RW, Park DC, Kidder DP, Martin M: соблюдение антигипертензивных препаратов на протяжении всей жизни. Геронтолог 37: 609–619, 1997
- ↵
Park DC, Hertzog C, Leventhal H, Morrell RW, Leventhal E, Birchmore D, Martin M, Bennett J: Приверженность к лечению у пациентов с ревматоидным артритом: чем старше, тем мудрее. J Am Geriatr Soc 47: 172–183, 1999
- ↵
Oldridge NB: комплаентность и отказ от реабилитации после кардиотренировок.J Cardiac Rehabil 4: 166–177, 1984
Джонс Дж. К., Горкин Л., Лиан Дж. Ф., Стаффа Дж. А., Флетчер А. П.: Прекращение и изменение лечения после начала новых курсов антигипертензивных препаратов: исследование Население Соединенного Королевства. BMJ 311: 293–295, 1995
- ↵
Fiore MC, Smith SS, Jorenby DE, Baker TB: Эффективность никотинового пластыря для прекращения курения: метаанализ. JAMA 271: 1940–1947, 1994
- ↵
Sherbourne CD, Hays RD, Ordway L, DiMatteo MR, Kravitz RL: Предпосылки соблюдения медицинских рекомендаций: результаты исследования Medical Outcomes Study.J Behav Med 15: 447–468, 1992
- ↵
Исследовательская группа DPP: Программа профилактики диабета: дизайн и методы клинических испытаний по профилактике диабета 2 типа. Уход за диабетом 22: 623–634, 1999
- ↵
Норрис С.Л., Энгельгау М.М., Венкат Нараян К.М.: Эффективность обучения самоконтролю при диабете 2 типа. Diabetes Care 24: 561–587, 2001
- ↵
Mason BL, Matsuyama JR, Jue SG: Оценка приверженности сульфонилмочевине и метаболического контроля.Diabetes Educ 21: 52–57, 1995
- ↵
Карлсон Дж. Дж., Джонсон Дж. А., Франклин Б. А., ВандерЛаан Р. Л.: Участие в программе, соблюдение режима упражнений, сердечно-сосудистые исходы и стоимость программы традиционной и модифицированной кардиологической реабилитации. Am J Cardiol 86: 17–23, 2000
- ↵
Jakicic JM, Winters C, Lang W, Wing RR: Влияние периодических упражнений и использования домашних тренажеров на приверженность, потерю веса и физическую форму у женщин с избыточным весом : рандомизированное исследование.JAMA 282: 1554–1560, 1999
- ↵
Mahler HI, Kulik JA, Tarazi RY: Влияние видеоинформации при выписке на диету и соблюдение физических упражнений после операции коронарного шунтирования. J Cardiopulm Rehabil 19: 170–177, 1999
- ↵
Annesi JJ: Влияние компьютерной обратной связи на приверженность к упражнениям. Percept Mot Skills 87: 723–730, 1998
- ↵
King AC, Taylor CB, Haskell WL, Debusk RF: Стратегии повышения раннего соблюдения и долгосрочного поддержания домашних упражнений у здоровых людей среднего возраста. пожилые мужчины и женщины.Am J Cardiol 61: 628–632, 1988
- ↵
Джеффри Р. У., Винг Р. Р., Торсон С., Бертон Л. Р.: Использование личных тренеров и финансовых стимулов для увеличения активности в программе поведенческой похудания. J Consult Clin Psychol 66: 777–783, 1998
- ↵
Metz JA, Kris-Etherton PM, Morris CD, Mustad VA, Stern JS, Oparil S, Chait A, Haynes RB, Resnick LM, Clark S, Hatton DC, McMahon M, Holcomb S, Snyder GW, Pi-Sunyer FX, McCarron DA: соблюдение диеты и снижение риска сердечно-сосудистых заболеваний с помощью заранее подготовленного плана питания по сравнению с самостоятельно выбранной диетой.Am J Clin Nutr 66: 373–385, 1997
- ↵
Windhauser MM, Evans MA, McCullough ML, Swain JF, Lin PH, Hoben KP, Plaisted CS, Karanja NM, Vollmer WM: соблюдение диеты при соблюдении диеты Подходы к исследованию «Остановить гипертонию». J Am Diet Assoc 99 (Дополнение 8): S76 – S83, 1999
- ↵
McCulloch DK, Mitchell RD, Ambler J, Tattersall RB: Влияние творческого обучения диете на соблюдение и контроль метаболизма при инсулинозависимом диабете . BMJ 287: 1858– 1861, 1983
- ↵
Исследовательская группа MRFIT: исследование вмешательства множественных факторов риска: изменения факторов риска и результаты смертности.JAMA 248: 1465–1477, 1982
- ↵
Долечек Т.А., Милас Северная Каролина, Ван Хорн Л.В., Фарранд М.Э., Гордер Д.Д., Дюшен А.Г., Дайер-младший, Стоун П.А., Рэндалл Б.Л. : липидный ответ и модели соблюдения диеты в исследовании вмешательства при множественных факторах риска. J Am Diet Assoc 86: 752–758, 1986
- ↵
Родерик П., Раддок В., Хант П., Миллер Г.: рандомизированное испытание для оценки эффективности диетических рекомендаций практикующих медсестер в снижении коронарного сердца, связанного с диетой. риск заболевания.Br J Gen Pract 47: 7–12, 1997
- ↵
Feder G, Griffiths C, Eldridge S, Spence M: Влияние почтовых подсказок для пациентов и врачей общей практики на качество первичной помощи после коронарного события: рандомизированное контролируемое исследование. BMJ 318: 1522–1526, 1999
- ↵
Смит Д.М., Вайнбергер М., Кац Б.П.: Контролируемое испытание, направленное на увеличение количества посещений кабинетов и сокращение госпитализаций пациентов с диабетом. J Gen Intern Med 2: 232–238, 1987
- ↵
Basch CE, Walker EA, Howard CJ, Shamoon H, Zybert P: Влияние санитарного просвещения на частоту офтальмологических осмотров среди афроамериканцев с сахарным диабетом .Am J Public Health 89: 1878–1882, 1999
- ↵
Prochaska JO, DiClemente CC, Velicer WF, Ginpil S, Norcross JC: Прогнозирование изменения статуса курения для лиц, меняющих самообладание. Addict Behav 10: 395–406, 1985
Nessman DG, Carnahan JE, Nugent CA: Повышение комплаентности: группы пациентов с гипертонией. Arch Intern Med 140: 1427–1430, 1980
Morisky DE, Levine DM, Green LW, Shapiro S, Russell RP, Smith CR: Пятилетний контроль артериального давления и смертность после санитарного просвещения пациентов с гипертонией.Am J Public Health 73: 153–162, 1983
Логан А.Г., Милн Б.Дж., Ахбер С., Кэмпбелл В.П., Хейнс Р.Б .: Лечение гипертонии на рабочем месте специально обученными медсестрами: контролируемое испытание. Lancet 2: 1175–1178, 1979
Saunders LD, Irwig LM, Gear JSS, Ramushu DL: рандомизированное контролируемое испытание стратегий улучшения комплаентности при гипертонической болезни Соуэто. Med Care 29: 669–678, 1991
Park DC, Morrell RW, Frieske D, Kincaid D: Приверженность к лечению у пожилых людей: эффекты внешней когнитивной поддержки.Psychol Aging 7: 252–256, 1992
Skaer TL, Sclar DA, Markowski DJ, Won JKH: Влияние коммунальных услуг с добавленной стоимостью на соблюдение рецептов и расходы на здравоохранение при гипертонии.
- Разогнать обмен веществ: 10 простых способов разогнать метаболизм :: Здоровье :: РБК Стиль
- Эффект от баночного массажа: БАНОЧНЫЙ МАССАЖ — ЭФФЕКТ И ПОЛЬЗА — ФИЗИОТЕРАПИЯ

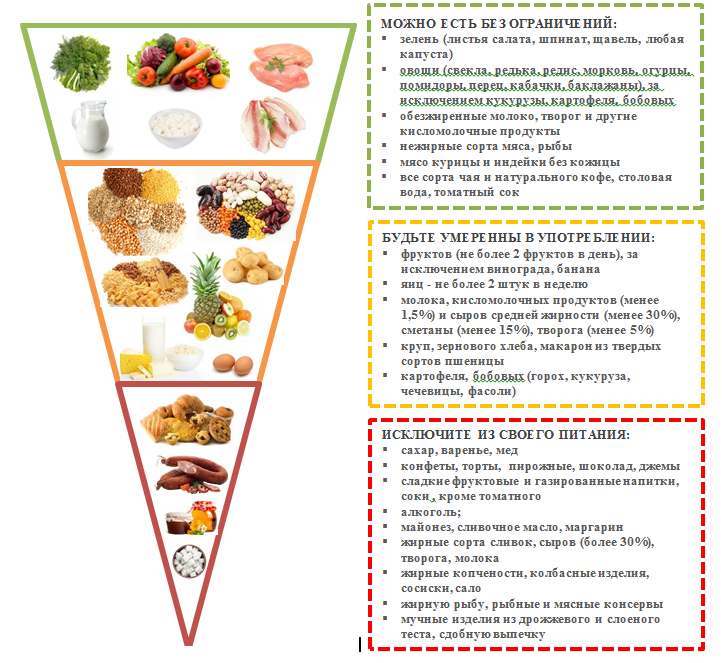

 Этого достигают за счет высокого содержания в рационе овощей. В среднем уровень клетчатки в дневном меню должен составлять от 20 до 40 граммов.
Этого достигают за счет высокого содержания в рационе овощей. В среднем уровень клетчатки в дневном меню должен составлять от 20 до 40 граммов.
 Существуют данные о снижении смертности у лиц с диабетом при добавлении в их рацион клетчатки (не менее 14 г на 1000 г съеденной пищи).
Существуют данные о снижении смертности у лиц с диабетом при добавлении в их рацион клетчатки (не менее 14 г на 1000 г съеденной пищи).