Норма глюкозы в крови человека: Глюкометр | Medtronic Diabetes Russia
Глюкометр | Medtronic Diabetes Russia
Благодаря регулярной проверке уровня сахара в крови Вы сможете увидеть, в каком направлении он изменяется, и принять необходимые меры, чтобы удержать его в нужном диапазоне.
Как проверять уровень сахара в крови?
Для проверки уровня сахара в крови используется глюкометр. Все приборы немного различаются между собой, поэтому перед использованием всегда читайте инструкцию. Проведение анализа требует всего лишь нескольких простых шагов. Обычно они таковы:
- Сначала помойте руки
- Включите глюкометр
- Вставьте новую тест-полоску
- С помощью ланцета проколите кончик пальца и возьмите небольшую каплю крови
- Поместите кровь на тестовую полоску глюкометра
Прибору понадобится несколько секунд на анализ крови, после чего на экране появится результат, измеренный в ммоль/л или мг/дл.
К чему стремиться?
 В идеале он должен составлять от 4 до 7 ммоль/л (72–126 мг/дл) до приема пищи и около 5–9 ммоль/л (90–162 мг/дл) после еды (через 90 минут). Указанный диапазон уровня сахара в крови — всего лишь рекомендация; Ваш целевой диапазон может отличаться. Проконсультируйтесь со своей командой врачей, чтобы определить свой целевой диапазон. Он определяется индивидуально и зачастую зависит от:
В идеале он должен составлять от 4 до 7 ммоль/л (72–126 мг/дл) до приема пищи и около 5–9 ммоль/л (90–162 мг/дл) после еды (через 90 минут). Указанный диапазон уровня сахара в крови — всего лишь рекомендация; Ваш целевой диапазон может отличаться. Проконсультируйтесь со своей командой врачей, чтобы определить свой целевой диапазон. Он определяется индивидуально и зачастую зависит от:- продолжительности заболевания диабетом
- возраста/предполагаемой продолжительности жизни
- сопутствующих заболеваний
- выявленных сердечнососудистых заболеваний или серьезных микрососудистых осложнений
- нарушения чувствительности к гипогликемии
- индивидуальных факторов, значимых для пациента
В отношении идеального диапазона, к которому следует стремиться, нет единого мнения. Поскольку этот показатель совершенно индивидуален для каждого человека, пациенту необходимо согласовывать целевой уровень со своей командой специалистов по лечению диабета.
Указанные ниже диапазоны целевого уровня сахара (глюкозы) в крови приведены только в качестве рекомендаций.
Дети с диабетом 1 типа (NICE 2015)
- после пробуждения и до приема пищи: 4–7 ммоль/л (72–126 мг/дл)
- после приема пищи: 5–9 ммоль/л (90–162 мг/дл)
Взрослые с диабетом 1 типа (NICE 2015)
- после пробуждения: 5–7 ммоль/л (90–126 мг/дл)
- до приема пищи в другое время дня: 4–7 ммоль/л (72–126 мг/дл)
- через 90 минут после приема пищи: 5–9 ммоль/л (90–162 мг/дл)
Диабет 2 типа (NICE 2008)
- до приема пищи: 4–7 ммоль/л (72–126 мг/дл)
- через два часа после приема пищи: менее 8,5 ммоль/л (153 мг/дл)
Беременные женщины с диабетом (NICE 2015)
- натощак: ниже 5,3 ммоль/л (95,4 мг/дл)и
- через 1 час после приема пищи: ниже 7,8 ммоль/л (140,4 мг/дл) или
- через 2 часа после приема пищи: ниже 6,4 ммоль/л (115,2 мг/дл)
Что означают результаты?
Контроль уровня сахара в крови заключается в балансировании Вашего питания, активности и приема лекарственных препаратов или инсулина. Это непростая задача, но при внимательном наблюдении за уровнем сахара в крови Вы будете понимать, как каждый из этих факторов влияет на Ваш организм.
Это непростая задача, но при внимательном наблюдении за уровнем сахара в крови Вы будете понимать, как каждый из этих факторов влияет на Ваш организм.
Проще говоря, если уровень сахара в Вашей крови понижен (гипогликемия), Вам нужно будет принять необходимые меры, чтобы вернуть его в целевой диапазон, а если он слишком высокий (гипергликемия), Вам понадобится предпринять действия, чтобы остановить его рост и снизить уровень сахара в крови до безопасного значения.
Закончив проверку уровня сахара в крови, запишите число, появившееся на экране прибора. Полезно вести дневник, чтобы отслеживать изменение уровня сахара в Вашей крови на протяжении дня, недели или месяца. Можно прослеживать зависимость показателей от питания, видов активности и других аспектов, которые могут повлиять на показатели в течение дня. Если Вы станете замечать определенные тенденции, например, постоянно высокие или низкие значения, возможно, понадобится откорректировать программу лечения. Совместно со своим врачом или командой специалистов по лечению диабета определите, что означают полученные результаты именно для Вас.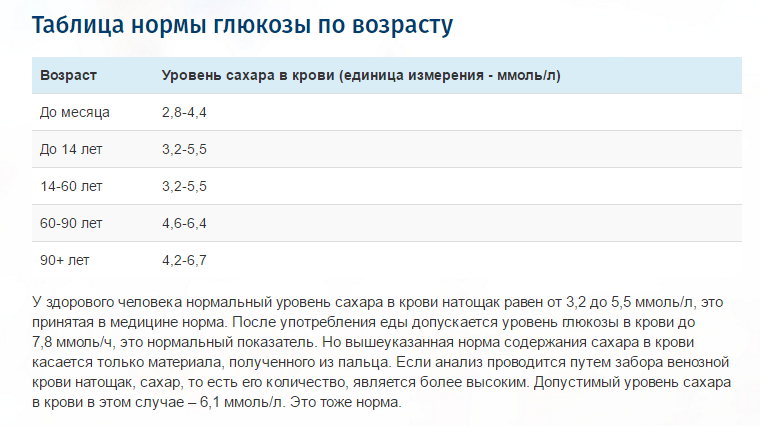
Помните, что результаты измерения уровня сахара в крови зачастую имеют сильный психологический эффект. Показатели, выходящие за пределы целевого диапазона, могут расстроить Вас, ввести в замешательство, раздосадовать, разозлить или просто вызвать плохое настроение. Очень просто с помощью этих цифр судить себя, особенно если Вы считаете, что сделали все необходимое. Вспомните, что уровень сахара в Вашей крови — способ отслеживать эффективность Вашей программы борьбы с диабетом, это не оценка Вас как личности. Если результаты отклоняются от целевого диапазона — это всего лишь предупреждение о том, что Вам нужно что-то изменить в программе лечения диабета.
Норма сахара в крови: для женщин, мужчин, детей :: Здоровье :: РБК Стиль
Глюкоза — это топливо для клеток.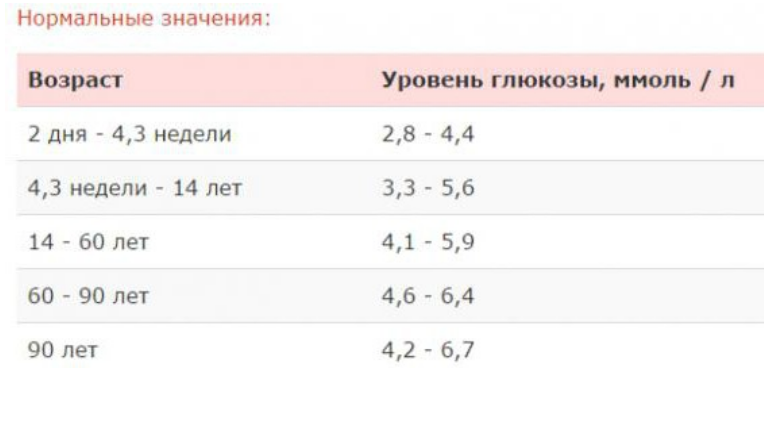
- Как измеряют уровень сахара
- Норма
- Повышенный уровень
- Пониженный уровень
- Комментарий врача
Материал проверила и прокомментировала Анастасия Данилова, врач-эндокринолог сети клиник «Семейная»
Как измеряют уровень сахара
Стоит сразу уточнить: когда говорят об уровне сахара в крови, имеют в виду глюкозу. Это не совсем верно — обычный сахар, попадая в организм, расщепляется на глюкозу и фруктозу.
Традиционные способы измерения уровня сахара — анализы венозной плазмы и капиллярной крови (из пальца). Первый способ более точный, его используют при медицинских исследованиях. Кровь из пальца легко можно забрать самому, поэтому второй метод применяется в карманных глюкометрах, которые позволяют проверить уровень сахара без помощи врача.
Кровь из пальца легко можно забрать самому, поэтому второй метод применяется в карманных глюкометрах, которые позволяют проверить уровень сахара без помощи врача.
За последние несколько лет на рынке появились инновационные устройства для непрерывного мониторинга уровня сахара. Датчики, которые крепятся на кожу или вживляются под нее, передают данные об уровне глюкозы каждые несколько минут.
Еще один клинический метод диагностики диабета — глюкозотолерантный тест. Пациенту измеряют уровень сахара в крови натощак, а потом дают стакан воды с растворенной глюкозой (пероральный способ, ПГТТ). Затем уровень сахара проверяют через два часа (либо через час — у беременных). Это позволяет изучить, как организм усваивает углеводы [1].
Норма сахара в крови
 1 ммоль/л = 18,01 мг/дл.
1 ммоль/л = 18,01 мг/дл.Норма сахара натощак
Норма сахара через два часа после ПГТТ
Источник: «Сахарный диабет 1 типа у взрослых, клинические рекомендации Министерства здравоохранения РФ», 2019 год [2]Повышенный уровень сахара в крови
Состояние, когда содержание глюкозы выше 7 ммоль/л натощак или 11,1 ммоль/л через два часа после еды, называется гипергликемия. Чаще всего она возникает при нарушении выработки и использования инсулина — гормона, который доставляет глюкозу к клеткам.
Основная причина нарушения выработки инсулина — сахарный диабет, однако есть и другие причины. Скачки сахара могут происходить:
- после операций;
- на фоне заболеваний поджелудочной железы;
- на фоне болезней эндокринной системы, таких как синдром Кушинга;
- на фоне инфекционных заболеваний, например, гриппа;
- при приеме стероидных препаратов;
- после стресса.
Для людей, у которых нет таких заболеваний, скачки глюкозы не страшны — организм сам вернет ее уровень к норме.
Симптомы гипергликемии похожи на симптомы сахарного диабета:
- обильное мочеиспускание;
- постоянная жажда;
- повышенная утомляемость;
- ухудшение мыслительных способностей;
- головные боли;
- размытое зрение.
Гипергликемия — первый признак нарушения углеводного обмена.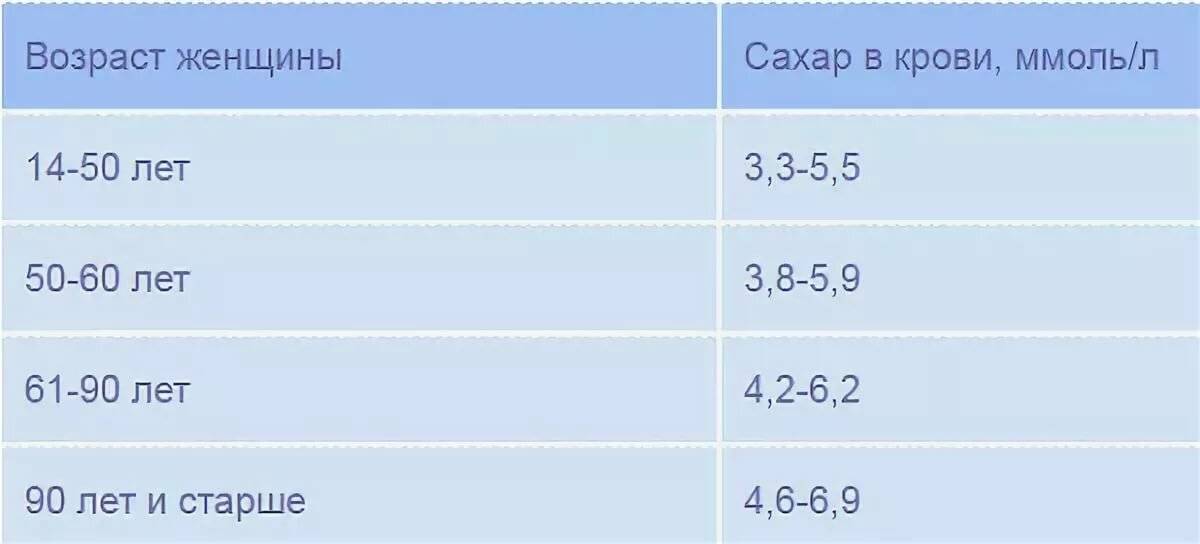 Если врач диагностировал это расстройство, он может рекомендовать:
Если врач диагностировал это расстройство, он может рекомендовать:
- больше двигаться, заниматься спортом;
- перейти на низкоуглеводную диету;
- следить за гликемическим индексом пищи;
- отказаться от вредных привычек.
Низкий уровень сахара в крови
Состояние, когда количество глюкозы в крови падает ниже 2,8 ммоль/л у здоровых людей и ниже 3,9 у пациентов с диабетом, называется гипогликемией [3]. При нем организму не хватает энергии, клетки постепенно начинают голодать.
От острой гипогликемии страдают все органы, но в первую очередь — нервная система и мозг. К основным симптомам этого состояния относятся:
- головокружение;
- слабость;
- неспособность сконцентрироваться;
- подавленное настроение;
- голод;
- потливость;
- тошнота;
- агрессивность;
- мидриаз — расширение зрачка;
- паника;
- дрожь;
- спутанность сознания;
- судороги;
- парестезия — ощущения покалывания, жжения на коже;
- учащенное сердцебиение.

Если уровень глюкозы падает еще ниже, начинается поражение нервной системы, которое может привести к коме и смерти. Критическое значение — 2,5 ммоль/л у мужчин, 1,9 у женщин и 2,2 у детей.
Эти симптомы могут сопутствовать другим заболеваниям и состояниям, в том числе и гипергликемии. Часто уровень сахара падает вообще без симптомов. Поэтому обнаружить гипогликемию можно, лишь с помощью глюкометра.
Гипогликемия чаще всего случается у людей с диабетом, которые приняли слишком много инсулина, а затем не употребили достаточно углеводов. У пациентов с диабетом 1 типа гипогликемия, равно как и гипергликемия, может возникать с утра, а у людей с диабетом 2 типа — после физической активности и приема некоторых препаратов.
У людей без диабета опасная гипогликемия возникает достаточно редко, а у полностью здоровых и нормально питающихся — почти никогда. Ее может спровоцировать:
- употребление алкоголя в больших количествах — он может нарушать функцию печени, которая отвечает за насыщение крови глюкозой;
- прием некоторых лекарств — противомалярийных препаратов, антибиотиков, препаратов от пневмонии;
- анорексия;
- гепатиты;
- болезни надпочечников и гипофиза;
- болезни печени;
- болезни поджелудочной железы, в том числе инсулинома — редкая опухоль, которая провоцирует выработку дополнительного инсулина;
- послеродовой период;
- сильное физическое истощение;
- продолжительное голодание.

Кроме того, существует реактивная гипогликемия, при которой уровень сахара в крови падает спустя некоторое время после еды. Она может развиться после операций на желудке и верхней части тонкого кишечника [4].
Гипогликемию снимают пищей или напитками с высоким содержанием углеводов, инъекциями глюкозы или глюкагона.
Комментарий врача
Анастасия Данилова, врач-эндокринолог сети клиник «Семейная»
В каком возрасте и при каких факторах риска нужно начинать следить за уровнем сахара?
Уровень глюкозы нужно проверять регулярно, даже если кажется, что все в порядке. Комитет экспертов ВОЗ рекомендует проводить обследование на диабет всех пациентов в возрасте старше 45 лет, причем при отрицательном результате анализы необходимо повторять каждые три года.
Но, учитывая тот факт, что диабет в нынешних условиях стремительно молодеет и получает все большее распространение, медики рекомендуют проводить ежегодное обследование пациентов и более молодого возраста, особенно при наличии признаков так называемого метаболического синдрома.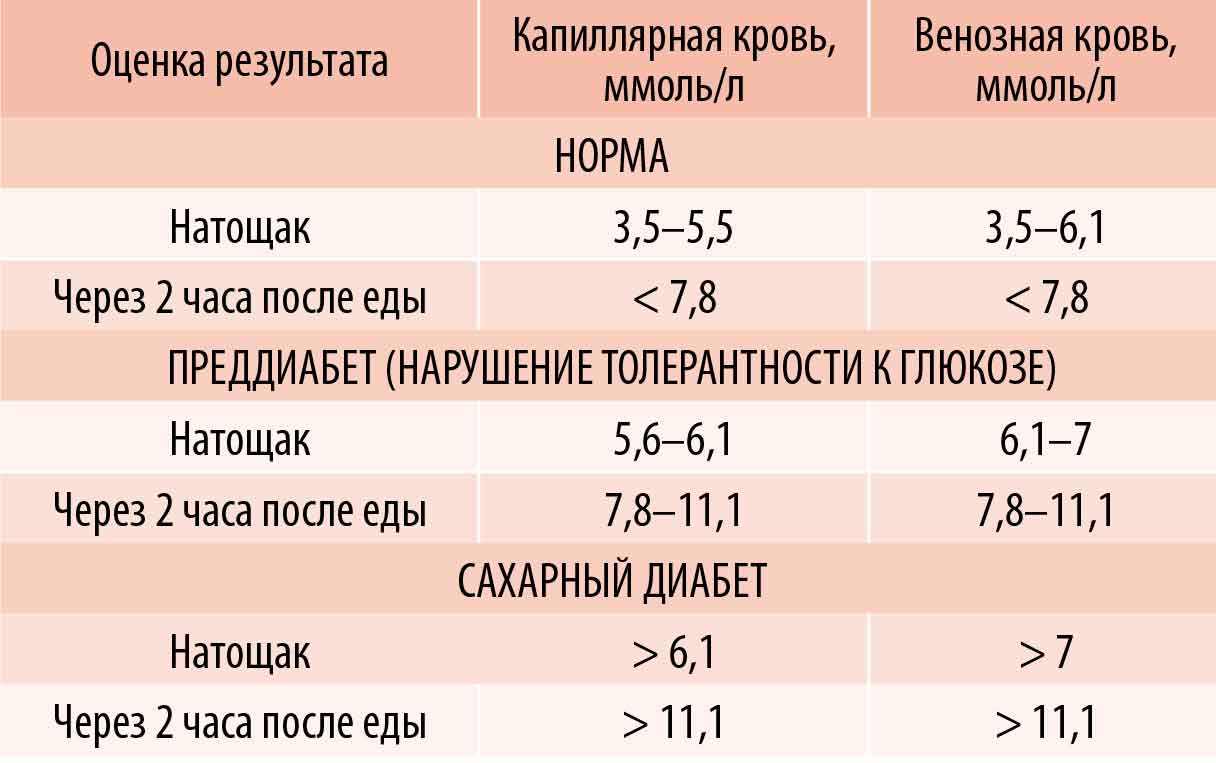 О нем можно говорить в случае выраженного ожирения, а кроме того, при наследственной отягощенности по сахарному диабету, гипертонии и высокому холестерину в анамнезе. Для женщин дополнительные факторы риска — гестационный (выявленный во время беременности) диабет и рождение ребенка весом более 4,5 кг.
О нем можно говорить в случае выраженного ожирения, а кроме того, при наследственной отягощенности по сахарному диабету, гипертонии и высокому холестерину в анамнезе. Для женщин дополнительные факторы риска — гестационный (выявленный во время беременности) диабет и рождение ребенка весом более 4,5 кг.
При каких условиях опасная гипогликемия может развиться у здорового человека?
Состояние гипогликемии может развиться и у здорового человека в случае голодания, сильного эмоционального стресса, длительной физической или умственной нагрузки без восполнения запасов глюкозы. Гипогликемия может возникнуть после приема алкоголя, особенно натощак или сразу после интенсивной физической нагрузки.
Победим диабет вместе — Официальный сайт Администрации Санкт‑Петербурга
В 2016 году по инициативе ВОЗ Всемирный день здоровья пройдет под девизом «Победим диабет». В настоящее время диабет стремительно нарастает во многих странах, особенно резкий рост отмечен в странах с низким и средним уровнем дохода. В 2012 году это заболевание стало непосредственной причиной около 1,5 миллиона случаев смерти, причем 80% из них пришлось на страны с низким и средним уровнем дохода. По прогнозам ВОЗ, к 2030 году диабет станет седьмой ведущей причиной смерти.
В настоящее время диабет стремительно нарастает во многих странах, особенно резкий рост отмечен в странах с низким и средним уровнем дохода. В 2012 году это заболевание стало непосредственной причиной около 1,5 миллиона случаев смерти, причем 80% из них пришлось на страны с низким и средним уровнем дохода. По прогнозам ВОЗ, к 2030 году диабет станет седьмой ведущей причиной смерти.
Сахарный диабет – это хроническое заболевание, основным признаком которого является повышение уровня глюкозы (сахара) в крови (или по-научному – гипергликемия). Глюкоза (сахар) есть в крови у каждого человека, поскольку является основным источником энергии. Нормальным является уровень глюкозы в крови натощак 3.3–5.5 ммоль/л, а через 2 часа после еды – до 7,8 ммоль/л.
Механизмов возникновения сахарного диабета много и они достаточно сложны. Но наиболее часто встречаются два варианта сахарного диабета – сахарный диабет 1 типа и сахарный диабет 2 типа. Несмотря на практически одинаковое название, это абсолютно разные заболевания.
Существуют 2 пути поступления глюкозы в организм: первый – это поступление с пищей, содержащей углеводы, второй – выработка глюкозы печенью (это является причиной того, что при сахарном диабете, даже если пациент ничего не ел, уровень глюкозы в крови может быть повышен).
Однако для того, чтобы использоваться в качестве энергии, глюкоза из крови должна поступить в мышцы (для совершения работы), жировую ткань или печень (депо глюкозы в организме). Это происходит под действием гормона инсулина, который вырабатывают бета-клетки поджелудочной железы. Как только после еды уровень глюкозы в крови повышается, поджелудочная железа мгновенно выбрасывает в кровь инсулин, который, в свою очередь, соединяется с рецепторами на клетках мышечной, жировой или печеночной ткани и «открывает» эти клетки для поступления в них глюкозы, после чего ее уровень в крови возвращается к норме. В промежутках между приемами пищи и в ночное время при необходимости глюкоза поступает в кровь из депо печени, поэтому ночью инсулин контролирует печень, чтобы она не выбросила в кровь слишком много глюкозы.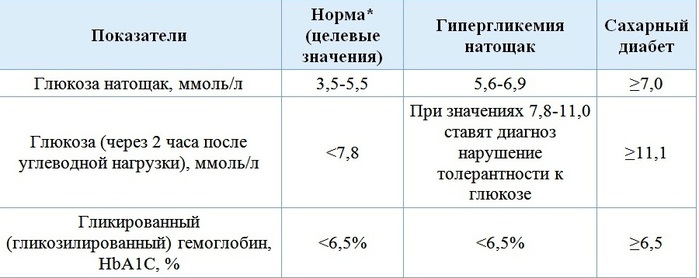 В случае если на каком-либо из этапов этого процесса происходит нарушение, возникает сахарный диабет.
В случае если на каком-либо из этапов этого процесса происходит нарушение, возникает сахарный диабет.
Чем плохо повышение уровня глюкозы в крови? Глюкоза, которая не поступает в клетки мышц, печени и жировой ткани, попадает в другие органы и ткани, для доступа в которые инсулин не нужен: сосуды глаз и почек, нервную ткань, стенки крупных сосудов, способствуя развитию осложнений сахарного диабета – ретинопатии, нефропатии, нейропатии, атеросклероза. Именно осложнения делают пациентов с сахарным диабетом инвалидами и сокращают их жизнь. Таким образом, поддержание нормального уровня глюкозы в крови, является гарантией снижения риска развития и прогрессирования развития осложнений, другими словами – гарантией долгой и полноценной жизни.
Если говорить о СД 1 типа, к сожалению, в настоящее время предотвратить это заболевание медицина бессильна.
Однако предотвратить развитие СД 2 типа вполне возможно
Конечно, вы не можете изменить свой возраст или наследственную предрасположенность к предиабету и СД 2 типа, однако кое-что вы можете сделать — изменить свой образ жизни, увеличив физическую активность и изменив питание, что приведет к снижению веса. А это, в свою очередь, позволит снизить риск развития предиабета и СД 2 типа. Эти простые, казалось бы, меры — увеличение физической активности и снижение веса оказались крайне эффективны. Конечно, вам придется приложить усилия и помнить, что изменение образа жизни — это не временная мера, а навсегда.
А это, в свою очередь, позволит снизить риск развития предиабета и СД 2 типа. Эти простые, казалось бы, меры — увеличение физической активности и снижение веса оказались крайне эффективны. Конечно, вам придется приложить усилия и помнить, что изменение образа жизни — это не временная мера, а навсегда.
У большинства пациентов с сахарным диабетом 2 типа есть избыточный вес или ожирение. Узнать, если ли у вас избыточный вес или ожирение, вы можете, воспользовавшись формулой для вычисления индекса массы тела (ИМТ).
Индекс массы тела, кг/м2 и соответствие между массой тела человека и его ростом
16 и менее — Выраженный дефицит массы тела
16-18,5 — Недостаточная (дефицит) масса тела
18,5-25 — Норма
25-29,9 — Избыточная масса тела (предожирение)
30-34,9 — Ожирение первой степени
35-39,9 — Ожирение второй степени
40 и более — Ожирение третьей степени (морбидное)
Наиболее неблагоприятное распределение жира – это отложение его на внутренних органах (так называемое абдоминальное или висцеральное ожирение), о чем свидетельствует окружность талии у мужчин 102 см и более, у женщин 88 см. и более.
и более.
Некоторые впадают в панику, услышав от врача диагноз – сахарный диабет: что можно кушать, а что нельзя. Таблица запрещенных продуктов кажется им бесконечной. Между тем, она включает в себя лишь пищу с большим содержанием углеводов. Или, как говорят медики, с высоким гликемическим индексом. Такая еда представляет для диабетиков наибольшую опасность, в организме она превращается в глюкозу (сахар).
С другой стороны, углеводы – незаменимый источник энергии. Человек без них обойтись не может. Поэтому больные сахарным диабетом вынуждены соблюдать правило «золотой середины». Отдавать предпочтение продуктам, гликемический индекс которых не превышает 50 единиц:
— Хлебу: специальному диабетическому, черному ржаному, из цельного зерна, с отрубями. А также белково-пшеничному, «Крестьянскому» (из обдирной муки). Не сдобным мучным изделиям: хлебцам, крекерам, галетам.
— Крупам: овсу («Геркулесу»), грече, перловке, пшенке, бурому рису.
— Супам: овощным вегетарианским, на слабом бульоне (мясном, рыбном), на грибном отваре. Например, щам из щавеля, борщу со свежей или квашеной капустой.
Например, щам из щавеля, борщу со свежей или квашеной капустой.
— Постному красному мясу, курице, крольчатине, индейке. Субпродуктам: языку (свиному, говяжьему), печени. Диетической вареной колбасе и сосискам.
— Яйцам (куриным, перепелиным). Например, белковому омлету с зеленым луком и томатами. — Рыбе: нежирной морской и речной (треске, нототении, щуке). Морепродуктам (кальмарам, креветкам, крабам). Консервированной рыбе (без масла или в томатной заливке).
— Молоку, кефиру, ряженке, простокваше, варенцу, натуральному йогурту. Зерненному творогу и сырам с невысоким процентом жирности (например, адыгейскому).
— Овощам практически всем, кроме моркови, свеклы, зеленого горошка, фасоли и картофеля. Из-за высокого содержания крахмала его употребление ограничивается. Зелени: укропу, петрушке, кинзе, салату листовому, сельдерею, шпинату, щавелю. И съедобным дикорастущим травам (крапиве, черемше, сныти).
— Несладким фруктам: яблокам, цитрусовым, айве, ананасам. Кислым ягодам: клюкве, чернике, смородине, черешне, шиповнику, черноплодной рябине.
Кислым ягодам: клюкве, чернике, смородине, черешне, шиповнику, черноплодной рябине.
— Жирам растительного и животного происхождения (подсолнечному, оливковому, льняному, кунжутному, сливочному и топленому коровьему маслу).
Как видите, перечень того, что можно есть при диабете, не так уж мал. Он почти полностью совпадает с рационом здоровых людей, которые тщательно следят за своим весом. Хотят хорошо выглядеть и иметь стройную фигуру. Также очень полезно при диабете пить монастырский чай, этот травяной сбор помогает очень многим.
«Заболевание легче предупредить, чем лечить» – это высказывание справедливо для большинства заболеваний.
Жить при сахарном диабете полноценной жизнью возможно и нужно.
Берегите себя и будьте здоровы и счастливы.
Филиал №5 ФБУЗ «Центр гигиены и эпидемиологии в городе Санкт‑Петербург» в Приморском,
Петроградском, Курортном, Кронштадтском районах
Повышенный уровень сахара крови | Факторы риска развития хронических неинфекционных заболеваний | Населению
Повышенный уровень сахара крови
Высокий уровень глюкозы (гипергликемия) – фактор риска развития сахарного диабета!
Целевые показатели содержания глюкозы для здорового человека: 3,3 — 5,5 ммоль/л (капиллярная кровь), 4,0 — 6,1 ммоль/л (венозная плазма).
Сахарный диабет (СД) – это хроническое заболевание, характеризующееся повышенным уровнем сахара в крови, вследствие абсолютного или относительного дефицита инсулина, при разной степени развития периферической инсулинорезистентности. При сахарном диабете 1 типа развивается абсолютная инсулиновая недостаточность, в организме не вырабатывается собственный гормон инсулин и возникает необходимость его инъекционного введения. При
при сахарном диабете 2 типа инсулин вырабатывается, но снижается чувствительность периферических тканей организма к его действию, так называемая инсулинорезистентность.
Актуальность проблемы сахарного диабета определяется быстрым ростом заболеваемости диабетом, в основном за счет диабета 2 типа, сохраняющейся высокой смертностью и ранней инвалидизацией больных.
За последние 10 лет численность больных сахарным диабетом в мире увеличилась более чем в 2 раза! Согласно прогнозам Международной диабетической федерации к 2035 году СД будут страдать 592 млн. человек (каждый 10-й житель земли)!
человек (каждый 10-й житель земли)!
Значимый рост распространенности заболевания отмечается и в России. По данным федерального регистра диабета в РФ к концу 2016 г. на диспансерном учете состояло 4,35 млн. человек (3% населения), из них: 92% (4 млн.) – с сахарным диабетом 2 типа, 6% (255 тыс.) – с диабетом 1 типа и 2% (75 тыс.) – с другими типами сахарного диабета. Но истинная численность больных в 2-3 раза превышает зарегистрированную (около 10 млн. человек, до 7% населения России), при этом каждый второй больной не осведомлен о наличии у него этого заболевания. Повышенный уровень глюкозы далеко не всегда ощущается человеком, единственный путь это узнать – сдать кровь на сахар! Узнать уровень глюкозы можно, пройдя комплексное обследовании в Центрах здоровья г.Кирова и области, а также в медицинской организации по месту прикрепления наряду с другими мероприятиями, входящими в объем диспансеризации (подробнее – в разделе Зачем мне проходить диспансеризацию?.
В Кировской области зарегистрировано более 45 тыс. больных сахарным диабетом, 95% из них – это пациенты с СД 2 типа ( более 43,5 тыс).
больных сахарным диабетом, 95% из них – это пациенты с СД 2 типа ( более 43,5 тыс).
Клинические проявления данных типов диабета отличается. Если сахарный диабет 1 типа имеет более острое начало заболевания и яркую клиническую картину, то сахарный диабет 2 типа чаще выявляется случайно: при прохождении диспансеризации, медицинского осмотра, имея немногочисленные, менее выраженные проявления.
К факторам риска развития сахарного диабета 2 типа относятся:
- возраст 45 лет и старше (с возрастом риск заболевания увеличивается),
наличие семейного анамнеза – СД у родителей, родственников: наличие СД 2 типа у одного из родителей повышает вероятность наследования заболевания у ребенка до 40%,
избыточная масса тела и ожирение (ИМТ более 25 кг/м2): риск заболеть СД при ожирении 1ст. выше в 2 раза, а при ожирении 3 ст. риск заболеть СД возрастает в 10 раз!
гиподинамия (привычно низкая физическая активность),
нарушения углеводного обмена в анамнезе (преддиабет: нарушение толерантности к глюкозе, гипергликемия натощак),
сердечно-сосудистые заболевания.
Сахарный диабет является независимым фактором риска сердечно-сосудистых заболеваний, наличие которого повышает риск развития инфаркта в 2,4 раза. Дебют сахарного диабета в более молодом возрасте ассоциирован с более высоким риском развития осложнений заболевания. При наличии диабета у больных ишемической болезнью сердца, они имеют значительно более высокий риск сердечно-сосудистых событий и меньшую продолжительность жизни.
Диабет является одной из основных причин инфарктов, инсультов, ампутаций нижних конечностей, потери зрения, развития хронической почечной недостаточности.
Коррекция образа жизни и поведенческих факторов риска является основой профилактики и управления сахарным диабетом, уменьшения сосудистых рисков пациентов. Большинство пациентов сахарным диабетом 2 типа имеют избыточную массу тела, контроль которой является важнейшим компонентом лечения этих больных! Ограничение калорийности рациона и посильная регулярная физическая активность обеспечивают положительные эффекты в отношении гликемического контроля, липидного профиля и артериального давления, особенно в ранний период заболевания. Следует также ограничить употребление алкоголя и отказаться от курения.
Большинство пациентов сахарным диабетом 2 типа имеют избыточную массу тела, контроль которой является важнейшим компонентом лечения этих больных! Ограничение калорийности рациона и посильная регулярная физическая активность обеспечивают положительные эффекты в отношении гликемического контроля, липидного профиля и артериального давления, особенно в ранний период заболевания. Следует также ограничить употребление алкоголя и отказаться от курения.
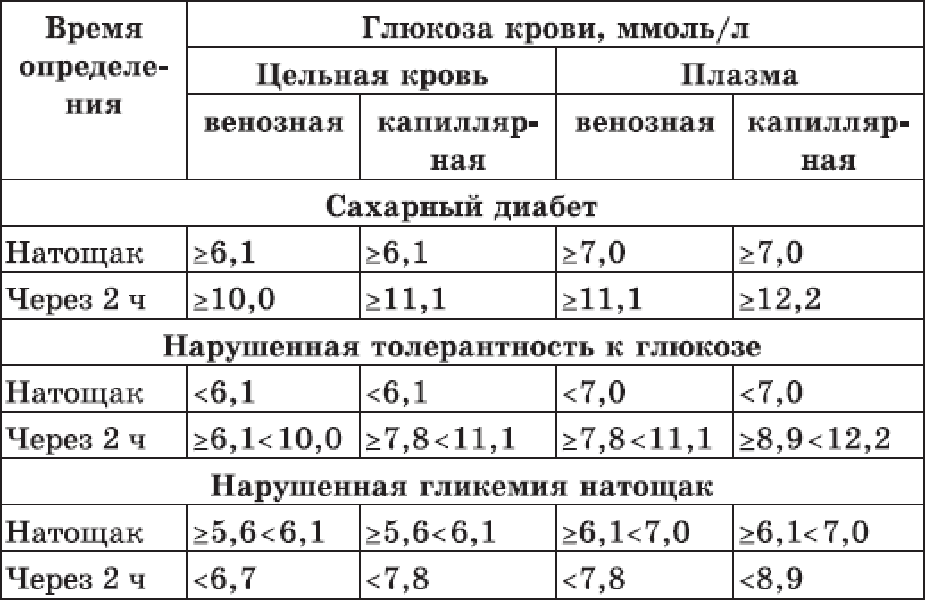
Диагностические критерии сахарного диабета и других нарушений гликемии
| Натощак | Через 2 часа после ПГТТ (глюкозо- толерантного теста) | |
| Нарушенная гликемия натощак (преддиабет) | Капиллярная кровь ≥ 5,6 — < 6,1 Венозная плазма ≥ 6,1 — < 7,0 | < 7,8 (норма) |
| Нарушенная толерантность к глюкозе (преддиабет) | Капиллярная кровь < 6,1 Венозная плазма < 7,0 | ≥ 7,8 и <11,1 |
| Сахарный диабет | Дважды: Капиллярная кровь ≥ 6,1 Венозная плазма ≥ 7,0 | 11,1 и выше |
1-кратно в любое время суток 11,1 и выше | ||
Преддиабетом называют состояние, характеризующееся нарушением толерантности к углеводам, гипергликемией натощак, когда количество сахара в крови выше показателей нормы, но еще нет показателей сахара крови, необходимых для установления диагноза сахарного диабета.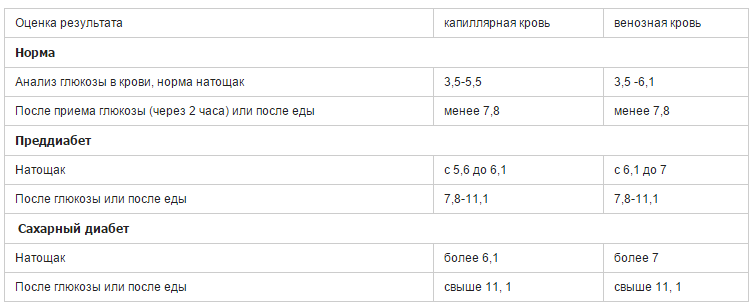 Исследования показали, что у лиц с преддиабетом можно предотвратить развитие сахарного диабета 2 типа, внеся изменения в их рацион питания и увеличив физическую активность. Ежедневные 30 мин. физические упражнения и снижение массы тела на 10% помогают снизить риск развития СД на 58%.
Исследования показали, что у лиц с преддиабетом можно предотвратить развитие сахарного диабета 2 типа, внеся изменения в их рацион питания и увеличив физическую активность. Ежедневные 30 мин. физические упражнения и снижение массы тела на 10% помогают снизить риск развития СД на 58%.
Что необходимо делать, чтобы снизить вероятность развития сахарного диабета 2 типа?
Необходимо следить за своим весом, не допускать ожирения, быть физически активными – по меньшей мере, 30 минут регулярной физической активности умеренной интенсивности ежедневно; придерживаться принципов здорового питания, отказаться от употребления табака, стараться не употреблять алкоголь!
С использованием Национальных рекомендаций Кардиоваскулярная профилактика 2017, М., 2017.
О сахарном диабете у детей и подростков
14 ноября отмечается «Всемирный день борьбы против диабета». Всемирный – это значит, что проблема актуальна во всем мире. К сожалению, сахарным диабетом болеют не только взрослые, но и дети.
Что такое сахарный диабет? Это заболевание, при котором увеличивается количество глюкозы (сахара) в крови.
А зачем нашему организму нужна глюкоза? Глюкоза — это источник энергии, которая нужна каждой клетке нашего организма. При СД вместе с пищей глюкоза поступает в организм, циркулирует в кровяном русле, а попасть в клетку не может. Представим, что клетка это домик и, чтобы попасть, глюкозе в него, нужен ключик. Этим ключиком является гормон инсулин, который вырабатывается в специальных клетках (островках Лангергарса) поджелудочной железы. Под влиянием каких-то факторов клетки этих островков погибают и не вырабатывают инсулин. В организме нет ключика чтобы впустить глюкозу в клетку и наполнить организм энергией. Вот так развивается диабет 1 типа у детей.
Какие существуют признаки заболевания? Начало заболевания можно определить по 3 признакам – сильная жажда, ребенок не может напиться, учащенное мочеиспускание, сильный и постоянный голод.
На основании чего ставиться диагноз? Для установления диагноза достаточно сдать анализ крови на глюкозу. Он берется натощак из пальчика. Норма глюкозы в крови – 3,3 – 5, 5 ммоль/литр.
Как лечится сахарный диабет? Для лечения используют инсулин. Существуют определенные способы введения инсулина. Также заболевшему рекомендуют придерживаться здорового образа жизни, правильно питаться, ограничить прием сладостей, хлебобулочных изделий, картофеля, моркови, свеклы, отрегулировать двигательную активность.
Можно ли вылечится от СД? К сожалению, излечения от СД нет. Диабет – это социализированная болезнь и надо научиться жить полноценно с болезнью. При поликлиниках работают Школы здоровья. Есть и Школа диабета, где учат детей и их родителей контролировать состояние, пользоваться глюкометрами для измерения уровня глюкозы крови, делать инъекции инсулина. Учат жить параллельно с заболеванием, учат как вести себя чтобы жизнь оставалась полноценной и комфортной.
Можно ли заболеть СД 1 типа при чрезмерном употреблении сахара? При чрезмерном употреблении сахара может развиться кариес, ожирении.
Но, бывают такие случаи, когда уровень глюкозы в крови может резко упасть и ребенок не может, не успевает об этом сказать окружающим. Это состояние на сленге называют «гиповать».
Какие симптомы понижения уровня сахара? Это головокружение и головная боль; нервозность; слабость; дрожь в теле; усиленное потоотделение; легкая тошнота; выраженный голод; затуманенность зрения, в тяжелых случаях запах ацетона изо рта.
Симптомы гипоглекимии могут быстро нарастать и привести к потере сознания.
Случалось ли вам видеть человека на улице, лежащего на остановке, на траве, на асфальте? А мимо проходящих людей? Еще страшнее когда это ребенок. Причин потери сознания существует множество.
На западе у людей страдающих СД существуют определенные метки – браслеты и т.д., на которых указано, что данный человек болен и что нужно сделать если у него снизилась глюкоза в крови. У нас, к сожалению, таких меток нет. Поэтому каждый человек должен быть внимательным, заботливым, по отношению к другому. Это может случиться с каждым!
У нас, к сожалению, таких меток нет. Поэтому каждый человек должен быть внимательным, заботливым, по отношению к другому. Это может случиться с каждым!
Для устранения признаков гипогликемии помощь должна оказываться на протяжении первых же 10-15 минут. Помогут устранить приступ такие продукты питания: сахар; мед; карамель. лимонад или другой сладкий напиток; фруктовый сок.
Такое своевременное начало лечения в большинстве случаев способствует быстрому повышению уровня сахара в крови и предупреждает развитие более тяжелых проявлений этого состояния. После этого больному рекомендуется устранить причину, вызвавшую гипогликемию.
Как помочь окружающим понять, что у человека с СД снизился уровень глюкозы в крови?
Пациенты с СД и их родственники! Побеспокойтесь о своих родных! Положите в карман записочку с диагнозом, контактным телефоном и пару конфет, что поможет своевременно оказать помощь.
Будьте внимательными, заботливыми по отношению друг к другу. Относитесь к окружающим так, как бы вы хотели, чтобы относились к вам и будьте здоровы!
Относитесь к окружающим так, как бы вы хотели, чтобы относились к вам и будьте здоровы!
Галина Михальченко – фельдшер-валеолог УЗ «10ГДКП»
Диабет и коронавирус: симптомы, причины, преддиабетное состояние
Не всегда сразу можно понять, что у вас развивается это опасное заболевание, поэтому контролировать содержание сахара в крови надо не реже двух раз в год. Тем более во время пандемии коронавируса
Начало многим серьезным заболеваниям, таким как онкология, болезни сердца и кровеносной системы, может положить повышенный уровень сахара в крови. Он становится причиной развития диабета.
С помощью специалиста по профилактической медицине Екатерины Степановой Sputnik разбирается в том, как научиться распознавать, о чем сигналит наш организм.
Диабет молодеет
На сегодняшний день сахарный диабет — это одно из самых распространенных заболеваний в мире.
По данным Международной федерации диабета, 20 лет назад общее число пациентов с диабетом в мире не превышало 30 миллионов. Сегодня их количество составляет 463 миллиона, а к 2045 году, по прогнозам специалистов, может приблизиться к 700 миллионам. В Республике Беларусь на 1 января 2020 года на диспансерном учете находились 352 538 пациентов с диабетом.
Сегодня их количество составляет 463 миллиона, а к 2045 году, по прогнозам специалистов, может приблизиться к 700 миллионам. В Республике Беларусь на 1 января 2020 года на диспансерном учете находились 352 538 пациентов с диабетом.
Печально то, что это заболевание стремительно молодеет. И не стоит думать, что с нами этого не произойдет. В зоне риска миллионы людей, молодежь и даже дети.
Типы диабета
Диабет бывает первого и второго типа.
Диабет второго типа имеет значительно большее распространение, на него приходится примерно 85 — 90% всех случаев болезни, чаще всего второй встречается у людей старше 45 лет.
И если первый тип диабета, который еще называют инсулинозависимым, чаще предается по наследству, то диабет второго типа все чаще становится приобретенным заболеванием.
Диабет не приходит внезапно. Чтобы не получить проблему на всю жизнь, очень важно не пропустить переходную стадию — стадию преддиабета.
Что такое преддиабет?
Это когда количество сахара в крови выше нормы, но еще не достигло диабетических величин. Такой тревожный звоночек организма, который нельзя пропустить.
Такой тревожный звоночек организма, который нельзя пропустить.
Узнать о таком состоянии и держать его под контролем или даже вернуться к нормальному состоянию позволяет обычный анализ крови на сахар, который сдается натощак. Профилактически дважды в год!
Когда глюкоза в крови 5.6 — 5.9 это стадия преддиабета.
Если вы сделали анализ крови и сахар крови составляет 7 и выше, вам предложат повторить контрольный анализ через сутки. Если будет тот же результат — у вас диабет.
Иногда бывает скрытая форма патологии, при которой явная симптоматика отсутствует. Лабораторные анализы также могут не выявить отклонений. Неполадки в организме диагностируются посредством проб, определяющих толерантность к глюкозе. Такие анализы назначают, когда уже есть какие-то предпосылки.
Одними из первых симптомов могут быть повышенная жажда, учащенное мочеиспускание или зуд, в народе его определяют, как нервный, а также слабость и повышенная утомляемость. В таком случае нужно сдать анализы и пробы.
Повышение глюкозы в крови не означает, что жизнь остро стоит под угрозой. Но в таких условиях организм начинает работать на износ: начинают расти риски сердечных и онкологических заболеваний. В первую очередь — риск поражения сосудов А сосудами окутан весь наш организм, все наши клеточки и их функция в организме незаменима.
Коварство в том, что и преддиабет и начальный диабет течет бессимптомно и только анализ крови поможет узнать правду.
Два раза в год необходимо сдавать анализ крови на сахар. Так вы не пропустите начало развития заболевания, когда еще можно все исправить и не заболеть.
Есть более информативный анализ крови — анализ на гликозилированный гемоглобин — это «память глюкозы», которая хранится на эритроцит
КАК КОНТРОЛИРОВАТЬ УРОВЕНЬ ГЛЮКОЗЫ И ДЛЯ ЧЕГО — Endocrin Clinic
Зачем контролировать уровень глюкозы в крови при сахарном диабете?
Цель лечения диабета – это снижение и поддержания колебаний уровня глюкозы в тех пределах, которые не ведут к развитию осложнения сахарного диабета и не представляют угрозу для жизни.
Какие же пределы колебаний уровня сахара крови?
Уровень глюкозы капиллярной крови натощак 5-6 ммоль\л
Уровень глюкозы капиллярной крови через 2 часа после еды – 8 ммоль\л
Гликованный гемоглобин ˂6,5%
Поддержка этих результатов помогает значительно уменьшить риск развития осложнений в будущем и есть для людей с сахарным диабетом основой нормальной жизни.
Кроме того для чего контролировать глюкозу крови:
- Ви можете проконтролировать правильность расчета дозы инсулина на продукты, которые Вы съели.
- Ви можете проконтролировать правильность назначения лечения пероральными сахароснижающими препаратами (не забывая, конечно, о модификации образа жизни).
- Вы можете лучше узнавать, индивидуальный ответ организма на снижение сахара в крови на тот или иной продукт питания ( при измерении сахара в крови через 2 часа после еды).
!!!!!! есть данные наблюдательного исследования, что при самоконтроле уровня сахара в крови хотя бы 2 раза в неделю, можно достичь снижения уровня гликированного гемоглобина на 1%.
Безусловно, все «сахарные» люди проводят измерение глюкозы в домашних условиях. В нашем современном мире существует очень много гаджетов позволяющих это сделать.
РЕКОМЕНДУЕМ!!!!Перед покупкой глюкометра посоветоваться со своим врачом.
ДЛЯ ЗАМЕТКИ: показатель гликемии при пересчете на плазму выше, чем в цельной крови, примерно на 10-15%. Чтобы получить общепризнанную единицу ммоль / л в цельной крови, «плазменный» результат делится на 1,1-1,15 (т.е. вычитаются 10-15%).
Глюкометр – все «сахарные» люди не просто знают, что это такое, но и имеют его дома. Его использование – это как утром почисть зубы или сходить в душ. Рекомендуется измерять уровень глюкозы утром натощак и через 2 часа после еды в течение дня.
Все данные, которые вы получаете, обязательно необходимо записывать в дневник самоконтроля. Для чего? С помощью этих данных Ваш лечащий врач может контролирует и корректирует Ваши ваше лечение.
Некоторые глюкометры имеют функцию кодировки: в каждой партии тест-полосок есть свой индивидуальный код. Есть модели, где код нужно вводить вручную или с помощью специального чипа, который входит в комплект. Есть приборы с функцией автокодирования — более удобный вариант, особенно для новичков и старшего поколения.
Есть модели, где код нужно вводить вручную или с помощью специального чипа, который входит в комплект. Есть приборы с функцией автокодирования — более удобный вариант, особенно для новичков и старшего поколения.
Во всех портативных глюкометров уровень содержания сахара в крови человека отображается на дисплее в ммоль / л. Дисплей расположен на лицевой панели прибора. Выбирайте модели с большим экраном, большими цифрами и яркой подсветкой.
ВНИМАНИЕ!!!!Но есть модели, в которых уровень содержания сахара крови человека отображается в мг\дц. Тогда чтобы перевести в ммоль\л необходимо число, полученное при измерении разделить на 18. Например : 260 мг\дц. / 18 = 14,4 ммоль\л.
Результат анализа отображается на экране в период от 5 секунд до 1 минуты. Чем выше скорость обработки, тем лучше.
Важный параметр для тех, кто делает измерения часто. Многие базовых глюкометры рассчитаны на запоминание до 100 последних результатов, есть модели на 100-300. Для тех, кто полностью рассчитывает на электронику, подойдут приборы с возможностью содержания 300 и больше результатов. Функция памяти также поможет рассчитать параметр среднего сахара крови за определенный промежуток времени.
Функция памяти также поможет рассчитать параметр среднего сахара крови за определенный промежуток времени.
В зависимости от модели глюкометра можно получить средние значения концентрации глюкозы в крови за последние 1, 7, 14, 30, 60 и 90 дней. Чем больше статистики может предоставить прибор, тем больше полезной информации получает больной и его врач. С помощью этой функции можно оценить течение заболевания и принять правильное решение относительно дальнейшего лечения.
Незаменимая функция для людей с ослабленным зрением или полностью лишенных его. Некоторые модели глюкометров не только озвучат результаты анализа, но и руководить действиями больного во время процедуры.
В среднем современные модели рассчитаны на 1000 измерений, но есть и более автономные глюкометры. Все зависит от типа и количества используемых батареек или перезаряжаемых аккумуляторов.
В некоторых моделях глюкометров встречаются особые дополнительные функции:
возможность подключения к ПК, чтобы обработать имеющиеся данные с помощью специальных программ;
измерения концентрации кетоновых тел;
установка отметок о еде с разрешением статистике по двум группам измерений сахара: до и после еды;
таймер для напоминаний о следующем измерения с возможностью выбора сигнала;
функция забора крови для анализа из альтернативных частей тела и другие.
Портативный глюкометр не является самодостаточным аппаратом. Его работа невозможна без тест-полосок, ручки-прокалыватель и ланцетов, которые в большинстве случаев входят в базовый комплект.
Расходники:
Тест-полоски. Главный расходный материал. Их стоимость, срок годности, доступность и бесперебойность дальнейшей поставки — основные критерии выбора измерителя. Диабетикам 1-го типа нужно проводить анализ несколько раз в день, поэтому для них очень важно наличие тест-полосок, которые соответствуют выбранной модели глюкометра. Большинство современных приборов комплектуется в среднем 10-25 полосками.
Прокалыватель или ланцетные устройство. С его помощью процедура проходит быстрее, практически безболезненно и не травмирует психику, что особенно важно для детей. Внешне прокалыватель чем-то напоминает обычную ручку несколько утолщенной формы. В большинстве современных моделей является ступенчатое регулирование глубины прокола и функция автоматического удаления ланцета.
Ланцеты. 10-25 ланцетов нередко входят в набор с глюкометрами. У них разная длина, хранятся в специальных защитных колпачках и рассчитаны на 1 процедуру. Ланцеты подбираются в зависимости от толщины кожи: для детей и пожилых людей лучше покупать более тонкие иглы.
Для кого покупается глюкометр
Пенсионер. Рекомендуем покупать массивные измерители, с крепкой внешней оболочкой, большим экраном и цифрами, минимумом кнопок и максимально понятным интерфейсом. Легче будет пользоваться прибором со слотом, который рассчитан на установку широких и плотных тест-полосок. При поражениях органов зрения помогут модели со звуковым сопровождением.
Школьник и студент. Подойдут аппараты с оригинальным привлекательным дизайном, компактными габаритами, которым требуется минимальное количество крови для анализа (кулонометрическое модели).
Спортсмен, путешественник, любитель активного образа жизни. Для контроля концентрации глюкозы в крови подойдут легкие миниатюрные аппараты, которые можно всегда носить с собой. Они должны быстро выдавать результат, эффективно работать при случайных падениях и больших перепадах температуры. Хорошей дополнительной функцией будет определение уровня кетонов.
Ниже вы можете просмотреть видео как происходит процесс использования глюкотра .
Как лечить и снизить уровень сахара в крови
Высокий уровень сахара в крови может доставлять дискомфорт, и многие люди хотят знать, что они могут сделать, чтобы снизить высокий уровень глюкозы в крови.
Мы рассмотрим некоторые варианты снижения уровня глюкозы в крови в краткосрочной перспективе.
Высокий уровень сахара в крови широко известен как гипергликемия.
Каковы признаки повышенного сахара в крови?
Классическими симптомами высокого уровня глюкозы в крови являются:
Проверьте уровень сахара в крови
Если вы принимаете лекарства, которые могут вызвать низкий уровень сахара в крови (гипогликемию), настоятельно рекомендуется проверить уровень сахара в крови, прежде чем пытаться его нормализовать. уровни вниз.
Это на всякий случай, если у вас нормальный или низкий уровень сахара в крови, что может иметь место в некоторых ситуациях.
Проверка уровня сахара в крови перед снижением его уровня особенно важна, если вы принимаете инсулин.
Когда обращаться за медицинской помощью
Важно отметить, что очень высокий уровень глюкозы в крови может быть опасен, и важно знать симптомы и факторы риска следующих состояний:
Если вы изо всех сил пытаетесь сохранить ваш уровень глюкозы в крови находится под контролем, поговорите со своим терапевтом или консультантом, который может посоветовать вам или направить вас на курс обучения диабету.
Коррекция высокого уровня сахара в крови с помощью инсулина
Если вы принимаете инсулин, один из способов снизить уровень сахара в крови — это ввести инсулин.
Однако будьте осторожны, так как для полного всасывания инсулина может потребоваться 4 часа или больше, поэтому вам необходимо принять во внимание, сколько инсулина, возможно, уже есть в вашем организме, но еще не усвоено кровью. Инсулин, который еще не всасывается в кровь, называется «активным инсулином».
Если вы решили провести коррекцию с помощью инсулина, следите за тем, чтобы не делать чрезмерную коррекцию, поскольку это может привести к гипогликемии и может быть опасно, особенно перед сном.
Ходьба
Физические упражнения могут помочь снизить уровень сахара в крови, и ходьба — хороший способ добиться этого.
Может быть логичным, что более тяжелые упражнения лучше повлияют на снижение уровня сахара в крови, но это не всегда так, поскольку напряженные упражнения могут вызвать стрессовую реакцию, которая заставляет организм повышать уровень глюкозы в крови. Этот ответ, как правило, отличается от человека.
Пить больше воды
Когда уровень сахара в крови повышается, ваше тело пытается вывести излишки сахара из крови с мочой.В результате вашему организму потребуется больше жидкости для регидратации. Питьевая вода может помочь организму вывести часть глюкозы из крови.
Небольшое предостережение, чтобы быть осторожным с питьевой водой; Водная интоксикация (которая может привести к летальному исходу) возможна, если за короткий промежуток времени выпить несколько литров воды. Это редкость, и с ней довольно сложно справиться, но знать об этом стоит.
Подумайте о количестве сахара в вашем рационе
Гипергликемия возникает, когда в крови слишком много глюкозы.
Таким образом, одним из способов снижения уровня глюкозы в крови является размышление о том, где сахар может потребляться в рационе. Подумайте о любых рафинированных и обработанных пищевых продуктах, которые могут быть в вашем рационе, поскольку они часто содержат много сахара. Этого можно добиться с помощью низкоуглеводной диеты.
Диабет 1 типа
Диабет 1 типа — это аутоиммунное заболевание, которое вызывает разрушение производящих инсулин бета-клеток в поджелудочной железе, не позволяя организму вырабатывать достаточно инсулина для адекватного регулирования уровня глюкозы в крови.
Диабет 1 типа иногда называют ювенильным диабетом, однако этот термин обычно считается устаревшим, поскольку, хотя он обычно диагностируется у детей, заболевание может развиться в любом возрасте.
Инсулинозависимый диабет — еще один термин, который иногда может использоваться для описания диабета 1 типа.
Поскольку диабет 1 типа вызывает потерю выработки инсулина, он требует регулярного введения инсулина путем инъекции или с помощью инсулиновой помпы.
Симптомы диабета 1 типа
Симптомы диабета 1 типа следует устранять немедленно, поскольку без лечения этот тип диабета может быть смертельным.
Симптомы включают:
Диабет 1 типа имеет тенденцию к более медленному развитию у взрослых, чем у детей, и в некоторых случаях диабет 1 типа у взрослых может быть ошибочно диагностирован как диабет 2 типа.
Диабет 1 типа у взрослых старше 35 лет иногда называют латентным аутоиммунным диабетом взрослого возраста (LADA)
Причины диабета 1 типа
Диабет 1 типа возникает из-за нарушения иммунного ответа организма, при котором иммунная система ошибочно нацеливается и убивает бета-клетки, клетки поджелудочной железы, ответственные за производство инсулина.
По мере того, как больше инсулин-продуцирующих клеток в поджелудочной железе погибает, организм больше не может контролировать уровень глюкозы в крови, и начинают появляться симптомы диабета.
Что вызывает первоначальный сбой в иммунной системе, еще предстоит обнаружить, однако исследования показывают, что это состояние является результатом комбинации генетической предрасположенности с триггером окружающей среды.
Что заставляет иммунную систему вести себя таким образом, еще предстоит окончательно определить.На сегодняшний день самые убедительные доказательства указывают на вирус как на наиболее вероятный триггер.
Диагноз
Если у вас есть признаки диабета, ваш врач может использовать анализы крови или мочи для диагностики диабета. Ваш врач должен определить, какой у вас тип диабета, поскольку это может повлиять на лечение вашего диабета. Если тип диабета неясен, ваш врач может решить провести один или несколько из следующих тестов:
Поскольку диабет 1 типа может быстро развиваться у детей и молодых людей, диагноз диабета 1 типа должен быть поставлен в тот же день. направление в многопрофильную педиатрическую бригаду по лечению диабета.
Расшифровка стенограммы
Диабет 1 типа — это аутоиммунное заболевание, которое заставляет организм убивать собственные клетки, вырабатывающие инсулин. В отличие от диабета 2 типа, не существует связи между размером тела и диабетом 1 типа.
Диабет 1 типа обычно начинается в детстве, но может начаться и во взрослом возрасте. Диабет 1 типа может развиться быстро, и симптомы могут усиливаться с каждым днем. Чем раньше будет диагностирован, тем лучше. Симптомы диабета 1 типа являются реакцией на высокое содержание сахара в крови.
Организм будет пытаться вывести излишки сахара с мочой, а это значит, что вы будете много ходить на кочерыжку; особенно ночью, когда вы пьете намного больше, чем обычно, вы также можете заметить зуд внизу. Меньшее количество инсулина означает, что сахар в крови не может подпитывать клетки вашего тела, поэтому вы будете чувствовать себя усталым и вялым, а также можете быстро похудеть.
Если продолжить развитие диабета, вы можете заметить, что у вас либо ухудшится зрение, либо начнется рвота. Если вы заметили эти симптомы, действуйте быстро и немедленно обратитесь к врачу.
Если у вас есть некоторые из симптомов, обратитесь к врачу, который сделает анализ крови на глюкозу из пальца или, возможно, анализ мочи. Врач может сразу же поставить вам диагноз.
Диабет 1 типа лечится с помощью инсулина. Вы начнете с инъекций и можете продолжать делать инъекции, или можете перейти к лечению с помощью инсулиновой помпы.
Вам необходимо будет регулярно сдавать кровь на уколы из пальца. Инъекции и анализы крови со временем становятся проще.Вам также необходимо знать, что вы едите, особенно, сколько у вас углеводов.
Не знаем. Исследования пока не смогли дать однозначного ответа на этот вопрос. Что мы действительно знаем, так это то, что генетика играет роль и, похоже, существует связь с витамином D, хотя эта связь в настоящее время не совсем понятна.
Диагноз «диабет» — это еще не конец света. С хорошим контролем вы можете прожить долгую и счастливую жизнь. Известно, что люди с диабетом 1 типа доживают до девяноста лет.
Одним из таких людей является Боб Краузе, который болел диабетом 1 типа более 85 лет.
Загрузите БЕСПЛАТНУЮ диаграмму уровня глюкозы в крови на свой телефон, настольный компьютер или в виде распечатки.
Лечение диабета 1 типа
Нарушение способности поджелудочной железы вырабатывать инсулин при диабете 1 типа означает, что лечение инсулином необходимо.
Большинство людей принимают инсулин путем инъекции инсулиновыми шприцами. Инсулин также можно вводить с помощью инсулиновой помпы.Использование инсулиновой помпы будет рассмотрено для людей, которые заинтересованы в ее наличии и соответствуют определенным критериям приемлемости.
Важно, чтобы вас проинструктировали о том, как сбалансировать дозы инсулина с диетой и физической активностью, а также о том, как использовать определение уровня глюкозы в крови, чтобы помочь вам контролировать свой диабет.
Сохранение физической активности и регулярных тренировок, а также здоровое питание также важны для поддержания хорошего контроля уровня глюкозы в крови и минимизации риска долгосрочных осложнений диабета.Хотя диета и упражнения играют определенную роль в лечении диабета 1 типа, они не могут обратить болезнь вспять или устранить потребность в инсулине.
Диабет 1 типа и осложнения
Диабет 1 типа — серьезное заболевание, которое может нести значительный риск как краткосрочных, так и долгосрочных осложнений.
Краткосрочные осложнения
Краткосрочные осложнения могут возникнуть при слишком низком уровне глюкозы в крови или при пропуске инъекций инсулина. Кратковременные осложнения, которые могут возникнуть:
- Гипогликемия — слишком низкий уровень сахара в крови
- Кетоацидоз — который может возникнуть при пропуске доз инсулина или слишком высоком уровне глюкозы в крови
Долгосрочные осложнения
Сахарный диабет 1 типа может привести к развитию следующих долгосрочных осложнений диабета:
Несмотря на то, что список осложнений пугает, шансы на их развитие могут быть значительно уменьшены, если поддерживать хороший контроль уровня глюкозы в крови и следить за тем, чтобы вы посещали всех диабетиков. Консультации по обследованию осложнений
Профилактика
В будущем исследования могут найти способ остановить развитие диабета 1 типа, но на сегодняшний день ни одно вмешательство не помогло успешно предотвратить диабет 1 типа у людей.
Исследования диабета 1 типа
Исследователи со всего мира ищут способы улучшить лечение диабета 1 типа и исследовать возможные способы лечения. Важные области исследований:
Факты о диабете 1 типа
На риск развития диабета 1 типа может влиять ваша генетика; то есть, если ваши родители или братья и сестры страдают диабетом 1 типа.
- Что касается наследования диабета 1 типа — существует 2% риска, если у матери диабет 1 типа, риск 8%, если у отца диабет 1 типа; и 30% -ный риск развития диабета типа 1 у ребенка, если оба родителя относятся к типу 1 [5]
- В течение 20 лет после постановки диагноза диабет 1 типа почти все диагностированные имеют определенную степень ретинопатии [1]
Существует также подтип диабета 1 типа, известный как хрупкий диабет
Известные люди с диабетом 1 типа включают:
Темпы изменения уровня глюкозы, измеренные глюкометром и биографом GlucoWatch в течение дня, ночи и в другое время. Время приема пищи
Реферат
ЦЕЛЬ — Целью этого исследования было охарактеризовать распределение скорости изменения уровня глюкозы в крови среди диабетиков.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЯ — Исследуемая популяция состояла из 124 взрослых с диабетом 1 или 2 типа, нуждающихся в инсулине. Участники исследования использовали GlucoWatch Biographer в течение дня дома в течение 5 дней подряд и ежечасно измеряли уровень глюкозы в крови пальцем. Испытуемые вели дневник приема пищи. Биограф часто автоматически измерял уровень глюкозы до трех раз в час в течение 12 часов. Скорость изменения уровня глюкозы рассчитывалась как для Biographer, так и для измерения уровня глюкозы в крови.Скорость изменения глюкозы во время отдельного исследования 134 субъектов была определена для дневного и ночного использования.
РЕЗУЛЬТАТЫ — Средние скорости (± стандартное отклонение) изменения глюкозы -0,36 ± 0,95 и 0,36 ± 0,99 мг · дл −1 · мин −1 были обнаружены до и после обеда с использованием данных об уровне глюкозы в крови и — 0,31 ± 1,23 и 0,43 ± 1,26 по данным Biographer. Для обоих типов диабета скорость изменения глюкозы превышала 2 мг · дл -1 · мин -1 до и после еды ∼10% времени.Характер глюкозы в перипрандиальной области показал некоторые существенные различия между пациентами с диабетом 1 и 2 типа. Уровень глюкозы ночью изменялся более постепенно, чем днем.
ВЫВОДЫ — Уровни глюкозы были почти одинаково нестабильными до и после еды. Гликемическая нестабильность во время ужина была разной при диабете 1 и 2 типа. Было обнаружено, что GlucoWatch Biographer эффективен в отслеживании тенденций изменения уровня глюкозы и дает результаты, аналогичные результатам, полученным при анализе крови из пальца.
Частый мониторинг уровня глюкозы является важным компонентом режима интенсивного гликемического контроля (1), но соблюдение режима затруднено из-за неудобства обычного кожного теста на глюкозу крови. GlucoWatch G2 Biographer (Cygnus, Redwood City, CA) — это устройство, которое часто и автоматически предоставляет пользователю измерения уровня глюкозы (2–5). Biographer производит трансдермальный анализ глюкозы путем приложения электрического тока низкого уровня через кожу, метод, известный как обратный ионтофорез (6–8).Биосенсор in situ использует электрохимическое обнаружение для измерения количества экстрагированной глюкозы.
Мало что было опубликовано о скорости изменения уровня глюкозы во время обычной повседневной деятельности, отчасти из-за сложности получения достаточной информации с использованием традиционной технологии мониторинга уровня глюкозы. Скорость изменения уровня глюкозы может иметь значение при принятии решения о лечении. Например, измерение нижнего предела нормального диапазона не вызывает особого беспокойства, если уровень глюкозы ровный или повышается, но может указывать на надвигающуюся гипогликемию, если уровень глюкозы быстро снижается.Скорость изменения уровня глюкозы может повлиять на определение уровня глюкозы крови в другом месте. Значительные различия между значениями глюкозы в крови пальца и руки были отмечены при быстром изменении уровня глюкозы (9–11). Тестирование в альтернативных местах рекомендуется в первую очередь перед едой или более чем через 2 часа после еды, если предполагается, что изменения уровня глюкозы будут постепенными.
Частые измерения, предоставляемые Биографом, делают его полезным инструментом для изучения скорости изменения глюкозы. Biographer измеряет глюкозу, полученную из интерстициальной жидкости в эпидермисе, где динамика тесно связана с уровнем глюкозы в крови, хотя и с возможными небольшими различиями из-за эффектов метаболизма и транспорта (12).В этом исследовании скорость изменения уровня глюкозы у пациентов с диабетом, подвергающихся нормальному питанию, дозировке инсулина и моделям активности, изучалась с использованием измерений, полученных при обычном тестировании уровня глюкозы в крови на кончике пальца и от Биографа. Темпы изменения уровня глюкозы во время приема пищи были подробно проанализированы с использованием данных с обоих устройств.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЯ
Данные двух клинических исследований, одного исследования домашнего использования и одного моделирования домашнего использования, были проанализированы по частотному распределению скоростей изменения глюкозы для характеристики гликемической стабильности у пациентов с диабетом, принимающих инсулин.В исследованиях использовался GlucoWatch Biographer первого поколения, который давал до трех показаний в час в течение 12 часов после 3-часовой разминки. Ранее сообщалось о производительности Biographer по сравнению с образцами глюкозы в крови в этих исследованиях (13).
Моделируемое исследование домашнего использования включало 134 субъекта в шести клинических центрах. Средний возраст составлял 48,4 ± 12,1 года ([среднее ± стандартное отклонение], диапазон 20–75), 87 (65%) составляли женщины и 47 (35%) мужчины, 115 (85,8%) составляли европеоид, 16 (12%) африканцы. Американская, 1 (0.7%) азиат, 1 (0,7%) латиноамериканец и 1 (0,7%) отнесены к другим категориям. Семьдесят три (55%) испытуемых страдали диабетом 1 типа и 61 (45%) пациентом 2 типа, средняя продолжительность диабета составляла 17,5 ± 10,5 лет (диапазон 1,5–45,7). Испытуемые носили Biographers для двух дневных и одного ночного использования в клиническом центре. Измерения проводились с ∼9:00 до 21:00. в течение дня и 21:30. до 6:30 ночи. Диета и действия испытуемого не ограничивались тем, чтобы максимально имитировать нормальную повседневную жизнь.Измерения уровня глюкозы в крови проводили два раза в час (один 20- и один 40-минутный интервалы) с использованием фотометра HemoCue (Aktiebolaget Leo, Helsingborg, Швеция) в течение 12 часов в дневное время.
В исследовании домашнего использования популяция состояла из 124 субъектов в шести клинических центрах. Средний возраст составлял 46,5 ± 11,7 года (от 18 до 75 лет), 78 (63%) составляли женщины и 48 (37%) мужчины, 99 (79,8%) составляли европеоид, 11 (8,9%) афроамериканцы, 9 (7,3%) ) Испаноязычные, и 5 (4,5%) отнесены к категории других.Семьдесят четыре (59,7%) страдали диабетом 1 типа и 50 (40,3%) имели диабет 2 типа со средней продолжительностью заболевания 16,9 ± 10,2 года (диапазон 1,6–42,7). Субъекты были обучены использованию биографа и глюкометра. Они носили Biographers в течение пяти дневных периодов дома или на работе и измеряли уровень глюкозы в крови один раз в час на пальце с помощью глюкометра OneTouch Profile (LifeScan, Milpitas, CA). Субъекты записывали приемы пищи в ежедневный дневник.
Для исследования домашнего использования информация о типичных схемах инъекций инсулина, о которых сообщал сам субъект, была использована для разделения населения на три группы лечения.«Обычная» группа использовала обычный инсулин отдельно или в дополнение к инсулину среднего или длительного действия или помпе. «Быстрая» группа использовала инсулин быстрого действия (лиспро) плюс базальную помпу или инсулин промежуточного или длительного действия. В «длинной» группе использовался только инсулин среднего или длительного действия.
Скорость изменения глюкозы рассчитывалась для каждого измерения с помощью прибора Biographer или глюкометра с использованием текущего и предыдущего показаний, до 2 часов назад, если показания отсутствовали. Для анализа гликемической стабильности во время приема пищи предварительный прием определялся как 0–60 минут до приема пищи, а постпрандиальный — как 30–90 минут после приема пищи.Из-за дизайна исследования мало измерений проводилось во время завтрака, а данные анализировались во время обеда и ужина. Чтобы изучить значимые факторы в наблюдениях за скоростью изменения уровня глюкозы в крови во время приема пищи, были оценены линейные модели данных методом наименьших квадратов с использованием JMP (версия 5.0.1.2; SAS Institute, Кэри, Северная Каролина). В первом анализе в модель были включены четыре основных эффекта (прием пищи, месячные, тип диабета и устройство) и все перекрестные члены первого порядка. Во втором анализе данные перед едой и после еды оценивались отдельно, чтобы определить различия в скорости изменения глюкозы до и после обеда и ужина для пациентов с диабетом типа 1 и типа 2.Для этого анализа была оценена линейная модель наименьших квадратов с тремя основными эффектами (прием пищи, тип диабета и устройство) и всеми перекрестными членами первого порядка. Третья линейная модель наименьших квадратов изучала влияние режимов инъекций инсулина на наблюдения за скоростью изменения уровня глюкозы в крови, при этом периоды до и после еды анализировались отдельно. В модели использовались четыре основных эффекта: прием пищи, тип диабета, устройство и схема лечения. Тест Тьюки использовался для всех процедур множественного сравнения, и статистическая значимость была определена как P <0.05.
РЕЗУЛЬТАТЫ
На рисунке 1 показан пример профиля крови из пальца и профиля глюкозы Biographer для пациента во время домашнего использования устройства. Биограф был откалиброван через 3 часа по показаниям глюкометра. Biographer применялся примерно в 7:00 утра, а обед и ужин потреблялись примерно через 6 и 11 часов прошедшего времени соответственно. Скорость и направление уровней глюкозы менялись в течение дня, что соответствовало времени приема пищи.
Используемые данные о скорости изменения глюкозы были доступны от 120 субъектов для моделирования домашнего использования и 111 субъектов для исследования домашнего использования (Таблица 1).В моделированном исследовании домашнего использования нормы превышения 3 мг · дл -1 · мин -1 как в сторону увеличения, так и в сторону уменьшения наблюдались в> 2% наблюдений, а уровни> 2 мг · дл -1 · Min -1 , как вверх, так и вниз, наблюдались ∼8% времени как для данных Biographer, так и для данных об уровне глюкозы в крови. Для исследования домашнего использования, распределение показателей, измеренное Biographer, было аналогично таковому в моделированном исследовании домашнего использования, но показатели, измеренные по глюкозе в крови, были медленнее.Схема распределения данных Biographer для моделирования домашнего использования в ночное время показала, что профили глюкозы в ночное время меняются менее быстро, чем в течение дня. Средние значения скорости изменения во всех случаях были близки к нулю. Стандартное отклонение скорости изменения было одинаковым для измерений Biographer и уровня глюкозы в крови для моделирования домашнего использования (1,17 и 1,19 мг · дл -1 · мин -1 , соответственно) и для измерений Biographer для исследование домашнего использования (1.22 мг · дл -1 · мин -1 ). Стандартное отклонение скорости изменения было ниже для измерений крови для исследования домашнего использования (0,95 мг · дл -1 · мин -1 ). Измерения Biographer в течение ночи также показали более низкие SD, что указывает на большую стабильность профилей глюкозы (0,91 мг · дл -1 · мин -1 ).
Для метода укола пальцем величины средних скоростей изменений до и после обеда оказались идентичными, равными 0.36 мг · дл -1 · мин -1 (таблица 2). Стандартные значения скорости изменения глюкозы составляли 0,95 и 0,99 мг · дл -1 · мин -1 до и после обеда, соответственно. Аналогичные тенденции наблюдались во время ужина, хотя снижение перед ужином (-0,18 мг · дл -1 · мин -1 ), как правило, было ниже, чем прирост после обеда (0,25 мг · дл -1 · мин −1 ). Измерения Biographer показали аналогичные средние значения и более высокие SD по сравнению с данными об уровне глюкозы в крови.Например, средние значения (± стандартное отклонение) -0,36 ± 0,95 и 0,36 ± 0,99 мг · дл −1 · мин −1 были найдены до и после обеда для метода укола пальцем для всех субъектов по сравнению с -0.31 ± 1.23 и 0.43 ± 1.26 соответственно для Биографа.
Анализ распределения данных Biographer показал, что 8,7% показаний глюкозы снижались быстрее, чем 2 мг · дл -1 · мин -1 перед обедом и 8,8% показаний увеличились> 2 мг · дл -1 · Мин -1 после обеда.Таким образом, Биограф подтвердил открытие, что изменения уровня глюкозы до и после приема пищи были похожими, но противоположными по знаку. Во время ужина 6,0% показаний снизились, а 8,1% показаний увеличились> 2 мг · дл -1 · мин -1 , до и после обеда, соответственно. По абсолютной величине скорость изменения глюкозы превышала 2 и 3 мг · дл -1 · мин -1 11,8 и 3,1% времени до обеда, соответственно, и 12,0 и 3,2% после обеда, соответственно.В абсолютном значении 8,9 и 2,2% значений до обеда и 12,7 и 4,4% значений после обеда превышали 2 и 3 мг · дл -1 · мин -1 , соответственно.
ANOVA модели наименьших квадратов скорости изменения глюкозы с устройством, периодом, приемом пищи и типом диабета в качестве параметров обнаружил, что устройство, Biographer или глюкометр, не было значимым фактором при измерении скорости изменения глюкозы, подтверждая, что два устройства предоставили аналогичную информацию о гликемических профилях.Период (до или после еды) был значительным, поскольку уровень глюкозы обычно снижался до еды и повышался после еды. Было обнаружено, что два взаимодействия являются значимыми эффектами: тип диабета и прием пищи ( P = 0,0025) и прием пищи и период (до или после еды) ( P <0,0001).
Эффекты взаимодействия типа диабета и приема пищи были исследованы более подробно во второй модели, которая разделила данные на периоды до и после еды. Как для поднаборов данных перед едой ( n = 2570), так и после еды ( n = 2479) модель соответствует данным с высоким уровнем значимости ( P <0.0001 и P = 0,015 соответственно). Изучение эффектов взаимодействия показало, что пациенты с диабетом 2 типа отказывались от еды перед обедом быстрее, чем перед ужином, тогда как пациенты с диабетом 1 типа демонстрировали аналогичное снижение перед обедом и ужином. Пациенты с диабетом 1 типа после обеда заболевали быстрее, чем после ужина, тогда как пациенты с диабетом 2 типа демонстрировали аналогичное повышение после обеда и после обеда. У пациентов с сахарным диабетом 1 и 2 типа наблюдалось аналогичное снижение перед обедом и аналогичное увеличение после обеда.Пациенты с сахарным диабетом 1-го типа перед обедом быстрее снижались, чем пациенты с диабетом 2-го типа. После обеда у пациентов с диабетом 1 и 2 типа увеличилось одинаково.
Изучение влияния режима инъекций инсулина в третьей модели показало, что для поднабора данных перед приемом пищи ( n = 2570) только эффект приема пищи оказался значимым ( P <0,0001), с уменьшением перед обедом. скорость снижения перед обедом более чем в два раза выше (Таблица 3).Не было обнаружено значимых различий между группами режима инъекций инсулина. Для подмножества данных после еды ( n = 2479) модель соответствовала данным с высоким уровнем значимости ( P = 0,0036). Было обнаружено, что эффекты приема пищи и группы лечения были значительными ( P = 0,0017 и P = 0,038, соответственно). Было обнаружено, что темпы повышения уровня глюкозы после обеда почти вдвое выше, чем после обеда. Посттест в группах лечения показал, что в группе голодания была значительно более высокая средняя скорость повышения уровня глюкозы после еды (0.42 мг · дл -1 · мин -1 ) по сравнению с обычной группой (0,29 мг · дл -1 · мин -1 ), но существенно не отличался от длинной группы (0,28 мг · dl −1 · min −1 ), вероятно, из-за небольшого размера выборки в длинной группе.
ВЫВОДЫ
Из профилей глюкозы, наблюдаемых в этих исследованиях, можно видеть, что измерения глюкозы, проводимые перед едой или даже семь раз в день, не смогут уловить динамику, которая наблюдается в уровнях глюкозы.Данные от> 100 субъектов, принимающих инсулин, показали, что быстрые изменения уровня глюкозы могут происходить в любое время, даже заранее, с довольно высокой частотой. Пациенты с диабетом типа 1 и 2 показали в целом сходные паттерны, и обе показали изменения глюкозы, превышающие 2 мг · дл -1 · мин -1 , как до, так и после еды, ~ 10% времени. Ночью изменения уровня глюкозы в крови были более постепенными, чем днем, <4% измерений> 2 мг · дл -1 · мин -1 .
Биограф дал те же выводы о гликемической стабильности, что и показатели глюкозы в крови. Для исследования домашнего использования данные Biographer показали более высокие SD скорости изменения, чем данные об уровне глюкозы в крови, но для моделирования домашнего использования SD были аналогичными. Разницу в SD между устройствами для исследования домашнего использования можно отнести к большей частоте считывания показаний (до каждых 20 минут в этом исследовании) для Биографа по сравнению с ежечасными показаниями уровня глюкозы в крови. Для моделированного исследования домашнего использования, где измерения уровня глюкозы в крови снимались дважды в час, распределение скоростей изменений было аналогичным для уровня глюкозы в крови и данных Biographer.Таким образом, очевидно, что более высокая частота считывания позволяет быстрее определять быстрые изменения уровня глюкозы. Физиологически значимые изменения происходят в периоды времени <1 ч, поэтому измерения с более высокой частотой могут дать лучшее представление о скорости изменений глюкозы. Данные для этого анализа были получены от GlucoWatch Biographer, устройства первого поколения. Устройство второго поколения, GlucoWatch G2 Biographer, дает более частые измерения (до шести в час) в течение до 13 часов после калибровки.Это может позволить получить даже лучшие профили скорости изменения гликемии.
Определение причин различий в гликемической стабильности у пациентов с разными типами диабета выходило за рамки настоящего исследования. Эти различия могут быть связаны с неизученными различиями в инъекциях инсулина или различиями в составе еды и / или времени введения инъекций или другими факторами, такими как упражнения. Были бы интересны дополнительные исследования, учитывающие эти переменные.
Текущие правила дозирования инсулина основаны на однократном определении уровня глюкозы в крови в критические моменты, например, перед едой и перед сном, а в некоторых случаях после еды.Пользователи Biographer будут иметь доступ к дополнительной информации во время принятия этих решений. Они смогут увидеть, стабильна ли у них глюкоза, растет или падает. Доступность этих данных, вероятно, заставит пациентов и медицинских работников научиться обращаться с дополнительной информацией. На решения относительно времени дозирования инсулина и приема пищи может повлиять знание о том, что уровень глюкозы стабильный, падает или быстро растет. Поскольку не существует правил, которыми можно было бы руководствоваться пациентам или медицинским работникам по использованию этого типа данных, срочно необходимы исследования для разработки рекомендаций по лечению, включающих дополнительные данные, которые можно получить с помощью часто используемых мониторов глюкозы.
Рисунок 1—Профиль субъекта, показывающий скорость изменения уровня глюкозы перед едой с помощью глюкометра и измерений Biographer. • глюкометр; ⋄, биограф; ▪, точка калибровки; — -, скорость изменения уровня глюкозы в крови перед едой; -, скорость изменения глюкозы Biographer перед едой.
Таблица 1 —Распределение скоростей изменения глюкозы в двух популяциях пациентов с диабетом
Таблица 2 —Скорости изменения глюкозы в крови и интерстициальной жидкости до и после еды
Таблица 3 —Эффект от инъекции инсулина режим изменения уровня глюкозы
Список литературы
- ↵
Исследовательская группа по борьбе с диабетом и его осложнениям: Влияние интенсивного лечения диабета на развитие и прогрессирование отдаленных осложнений инсулинозависимого сахарного диабета.N Engl J Med 329: 977–986, 1993
- ↵
Тамада Дж. А., Гарг С. К., Йованович Л., Ферми С., Поттс Р. О., Исследовательская группа Cygnus: Неинвазивный мониторинг глюкозы: исчерпывающие клинические результаты. JAMA 282: 1839–1844, 1999
Гарг С.К., Поттс Р.О., Акерман Н.Р., Ферми С.Дж., Тамада Дж.А., Чейз HP: корреляция измерений глюкозы в крови из пальца с результатами глюкозы GlucoWatch Biographer у молодых людей с диабетом 1 типа. . Уход за диабетом 22: 1708–1714, 1999
Eastman RC, Chase HP, Buckingham B, Hathout EG, Fuller-Byk L, Leptien A, Van Wyhe MM, Davis TL, Fermi SJ, Pechler H, Sahyun G , Lopatin M, Wang BY, Wei C, Bartkowiak M, Ginsberg BH, Tamada JA, Pitzer K: Использование биографа GlucoWatch у детей и подростков с диабетом.Pediatr Diabetes 3: 127–134, 2002
- ↵
Tierney MJ, Tamada JA, Potts RO, Jovanovic L, Garg S., Cygnus Research Team: Клиническая оценка биографа GlucoWatch: постоянного неинвазивного монитора глюкозы для больных сахарным диабетом. Biosens Bioelectron 16: 621–629, 2001
- ↵
Гликфельд П., Хинц Р.С., Гай Р.Х .: Неинвазивный отбор проб биологических жидкостей с помощью ионтофореза. Pharm Res 6: 988–990, 1989
Рао Г., Гликфельд П., Гай Р.Х .: Обратный ионтофорез: разработка неинвазивного подхода к мониторингу глюкозы.Pharm Res 10: 1751–1755, 1993
- ↵
Tamada JA, Bohannon NJV, Potts RO: Измерение глюкозы у пациентов с диабетом с использованием неинвазивной трансдермальной экстракции. Nat Med 1: 1198–1201, 1995
- ↵
Юнгхейм К., Кощинский Т. Мониторинг уровня глюкозы в руке: рискованные задержки обнаружения гипогликемии и гипергликемии. Diabetes Care 25: 956–960, 2002
Ellison JM, Stegman JM, Colner SL, Michael RH, Sharma MK, Ervin KR, Horwitz DL: Быстрые изменения уровня глюкозы в крови после приема пищи вызывают различия в концентрации в пальцах, предплечьях и т. и места отбора проб бедер.Diabetes Care 25: 961–964, 2002
- ↵
Fineberg SE, Bergenstal RM, Bernstein RM, Laffel LM, Schartz SL: Использование автоматизированного устройства для альтернативного мониторинга уровня глюкозы в крови. Diabetes Care 24: 1217–1220, 2001
- ↵
Kulcu E, Tamada JA, Reach G, Potts RO, Lesho MJ: физиологические различия между интерстициальной глюкозой и глюкозой крови, измеренной у людей. Diabetes Care 26: 2405–2409, 2003
- ↵
Tierney MJ, Tamada JA, Potts RO, Eastman RC, Pitzer K, Ackerman NR, Fermi SJ: Биограф GlucoWatch: частый, автоматический и неинвазивный глюкоза монитор.Ann Med 32: 632–641, 2000
Метаболизм и регуляция глюкозы: помимо инсулина и глюкагона
Abstract
Инсулин и глюкагон являются мощными регуляторами метаболизма глюкозы. Для десятилетиями мы рассматривали диабет с двухгормональной точки зрения на глюкозу. регулирование. Эта точка зрения неполна и неадекватна для объяснения некоторых трудностей, с которыми сталкиваются пациенты и практикующие врачи при попытке строго контролировать концентрацию глюкозы в крови.Интенсивное лечение диабета с инсулином чревато расстройствами и риском. Несмотря на все наши усилия, колебания уровня глюкозы непредсказуемы, а гипогликемия и увеличение веса общий. Эти проблемы могут быть результатом недостатков или отклонений в другие глюкорегуляторные гормоны. Новое понимание ролей других гормоны поджелудочной железы и инкретин привели к мультигормональному представлению о глюкозе гомеостаз.
ИСТОРИЧЕСКАЯ ПЕРСПЕКТИВА
Наше понимание диабета как метаболического заболевания изменилось. значительно с момента открытия инсулина в 1920-х годах.Инсулин был идентифицирован как мощный гормональный регулятор как появления глюкозы, так и исчезновение в кровообращении. Впоследствии диабет рассматривался как моногормональное расстройство, характеризующееся абсолютным или относительным инсулином дефицит. С момента своего открытия инсулин был единственным доступным фармакологическое лечение пациентов с сахарным диабетом 1 типа и основной терапия для пациентов с инсулино-дефицитным типом 2 сахарный диабет. 1–7
Недавнее открытие дополнительных гормонов с глюкорегуляторным действием. расширило наше понимание того, как различные гормоны способствуют гомеостазу глюкозы.В 1950-х годах глюкагон был охарактеризован как главный стимул производства глюкозы в печени. Это открытие привело к лучшему понимание взаимодействия между инсулином и глюкагоном, что приводит к бигормональное определение диабета. Впоследствии открытие второго О β-клеточном гормоне амилине впервые сообщили в 1987 году. Был определен амилин. иметь роль, дополняющую роль инсулина, и, как и инсулин, было обнаружено быть дефицитным у людей с диабетом. Эта более поздняя разработка привела к взгляд на гомеостаз глюкозы с участием нескольких панкреатических гормоны. 8
В середине 1970-х годов было идентифицировано несколько гормонов кишечника. Один из них, инкретиновый гормон, глюкагоноподобный пептид-1 (GLP-1), был признан еще одним важный вклад в поддержание уровня глюкозы гомеостаз. 9,10 Основываясь на современном понимании, гомеостаз глюкозы регулируется взаимодействие гормонов инсулина, глюкагона, амилина и инкретина.
Это расширенное понимание гомеостаза глюкозы будет центральным в разработка новых фармакологических агентов для улучшения клинических результатов и качество жизни людей с диабетом.В этом обзоре основное внимание будет уделено более недавно открытые гормоны, участвующие в гомеостазе глюкозы и не предназначен для всестороннего обзора методов лечения диабета.
НОРМАЛЬНАЯ ФИЗИОЛОГИЯ
Концентрация глюкозы в плазме является функцией скорости поступления глюкозы. кровообращение (появление глюкозы) уравновешивается скоростью удаления глюкозы из кровообращения (исчезновение глюкозы). Циркулирующая глюкоза получается из трех источников: кишечная абсорбция во время сытости, гликогенолиз и глюконеогенез.Главный фактор, определяющий, насколько быстро глюкоза появляется в кровообращении во время сытого состояния — это скорость желудочного опорожнение. Другие источники циркулирующей глюкозы происходят в основном из печеночные процессы: гликогенолиз, расщепление гликогена, полимеризация форма хранения глюкозы; и глюконеогенез, образование глюкозы в основном из лактата и аминокислот во время голодания.
Гликогенолиз и глюконеогенез частично находятся под контролем глюкагон, гормон, вырабатываемый α-клетками поджелудочной железы.В течение в первые 8–12 часов голодания гликогенолиз является основным механизмом. какая глюкоза становится доступной (рис. 1А). Глюкагон облегчает этот процесс и, таким образом, способствует выработке глюкозы. появление в обращении. При более длительном голодании глюкоза, продуцируется глюконеогенезом, высвобождается из печени.
Рисунок 1.Гомеостаз глюкозы: роль инсулина и глюкагона. 1А. Для у людей, не страдающих диабетом, натощак, глюкоза плазмы получается из гликогенолиз под руководством глюкагона (1).Базальный уровень инсулина контролировать утилизацию глюкозы (2). Роль инсулина в подавлении глюконеогенеза и гликогенолиз минимален из-за низкой секреции инсулина натощак состояние (3). 1B. Для людей, не страдающих диабетом и находящихся в состоянии питания, уровень глюкозы в плазме составляет происходит из-за приема внутрь питательных веществ (1). В бигормональной модели глюкагон секреция подавляется за счет действия секреции эндогенного инсулина (2). Это действие осуществляется паракринным путем (коммуникация внутри островковых клеток) (3).Дополнительно в сытом состоянии инсулин подавляет глюконеогенез и гликогенолиз в печени (4) и способствует удаление глюкозы на периферии (5). 1С. Для людей с диабетом в в состоянии натощак глюкоза плазмы образуется в результате гликогенолиза и глюконеогенез (1) под руководством глюкагона (2). Экзогенный инсулин (3) влияет на скорость исчезновения периферической глюкозы (4) и из-за его недостаток в портальном кровообращении, не регулирует должным образом степень, в которой происходит печеночный глюконеогенез и гликогенолиз (5).1D. Для лицам с диабетом в сытом состоянии экзогенный инсулин (1) неэффективен в подавлении секреции глюкагона через физиологические паракринный путь (2), что приводит к увеличению продукции глюкозы в печени (3). В виде в результате появление глюкозы в кровообращении превышает скорость исчезновение глюкозы (4). Чистый эффект — постпрандиальная гипергликемия. (5).
Глюкорегуляторные гормоны включают инсулин, глюкагон, амилин, GLP-1, глюкозозависимый инсулинотропный пептид (GIP), адреналин, кортизол и гормон роста.Из них инсулин и амилин являются производными β-клетки, глюкагон из α-клеток поджелудочной железы, а также GLP-1 и GIP из L-клеток кишечника.
Глюкорегуляторные гормоны организма предназначены для поддержания концентрации циркулирующей глюкозы в относительно узком диапазоне. в в состоянии натощак глюкоза покидает кровообращение с постоянной скоростью. Чтобы идти в ногу при исчезновении глюкозы необходима эндогенная продукция глюкозы. Для для всех практических целей единственным источником выработки эндогенной глюкозы является печень.Почечный глюконеогенез вносит существенный вклад в системный пул глюкозы только в периоды крайнего голодания. Хотя большинство тканей обладают способностью гидролизовать гликоген, только печень и почки содержат глюкозо-6-фосфатаза, фермент, необходимый для высвобождения глюкозы в тираж. В бигормональной модели гомеостаза глюкозы инсулин является ключевой регулирующий гормон исчезновения глюкозы, а глюкагон является основным регулятор появления глюкозы. После достижения пика после еды кровь глюкоза медленно снижается в течение следующих нескольких часов, в конечном итоге возвращаясь до уровня голодания.Сразу после кормления удаление глюкозы в скелетные мышцы и жировая ткань управляются в основном инсулином. В то же время, эндогенное производство глюкозы подавляется 1) прямым действием инсулин, доставляемый через воротную вену в печень и 2) паракринный эффект или прямая связь внутри поджелудочной железы между α- и β-клетки, что приводит к подавлению глюкагона (Фигура 1Б). 11–14
β-КЛЕТОЧНЫЕ ГОРМОНЫ
Инсулин
До недавнего времени инсулин был единственным известным гормоном β-клеток поджелудочной железы. для снижения концентрации глюкозы в крови.Инсулин, небольшой белок, состоящий из две полипептидные цепи, содержащие 51 аминокислоту, являются ключевым анаболическим гормоном который секретируется в ответ на повышение уровня глюкозы в крови и аминокислот после приема пищи. Как и многие гормоны, инсулин оказывает свое действие через связывание со специфическими рецепторами, присутствующими на многих клетках тела, включая жировые, печеночные и мышечные клетки. Основное действие инсулина — стимулируют исчезновение глюкозы.
Инсулин помогает контролировать уровень глюкозы после приема пищи тремя способами.Первоначально, инсулин сигнализирует клеткам чувствительных к инсулину периферических тканей, в первую очередь скелетные мышцы, чтобы увеличить их поглощение глюкоза. 15 Во-вторых, инсулин воздействует на печень, способствуя гликогенезу. Наконец, инсулин одновременно подавляет секрецию глюкагона α-клетками поджелудочной железы, таким образом сигнал печени о прекращении производства глюкозы посредством гликогенолиза и глюконеогенез (таблица 1).
Таблица 1.Эффекты первичных глюкорегуляторных гормонов
Все эти действия снижают кровообращение глюкоза. 13 Другое действия инсулина включают стимуляцию синтеза жира, стимулирование хранение триглицеридов в жировых клетках, стимулирование синтеза белка в печени и мышцы, и разрастание клеток рост. 13
Действие инсулина тщательно регулируется в ответ на циркулирующую глюкозу концентрации. Инсулин не секретируется, если концентрация глюкозы в крови ≤ 3,3 ммоль / л, но секретируется в возрастающих количествах в виде глюкозы концентрация увеличивается сверх этого порог. 14 После приема пищи секреция инсулина происходит в две фазы: начальная быстрое высвобождение предварительно сформированного инсулина с последующим усилением синтеза инсулина и высвобождение в ответ на глюкозу в крови. Происходит длительное высвобождение инсулина если концентрация глюкозы остается высокая. 13,14
Хотя глюкоза является наиболее мощным стимулом для инсулина, другие факторы стимулируют секрецию инсулина. Эти дополнительные стимулы включают повышенное содержание плазмы. концентрации некоторых аминокислот, особенно аргинина, лейцина и лизина; GLP-1 и GIP высвобождаются из кишечника после еды; и парасимпатический стимуляция через блуждающий нерв нерв. 16,17
Амилин
Изолирован из амилоидных отложений поджелудочной железы на островках Лангерганса, Впервые амилин был описан в литературе в 1987 году. Амилин, 37-амино кислотный пептид, нейроэндокринный гормон, коэкспрессируемый и секретируемый с инсулин β-клетками поджелудочной железы в ответ на питательные вещества стимулы. 8,10,18,19 Когда секретируется поджелудочной железой, молярное соотношение инсулина и амилина в воротной вене тираж примерно 50: 1. Из-за извлечения инсулина из печени, это соотношение падает до ∼ 20: 1 на периферии. тираж. 20,21
Исследования на людях показали, что секреторная и плазменная профили концентрации инсулина и амилина аналогичны при низком голодании. концентрации и увеличивается в ответ на питательные вещества потребление. 22,23 У здоровых взрослых концентрация амилина в плазме натощак колеблется от 4 до 8. пмоль / л после приема пищи повышается до 25 пмоль / л. У пациентов с диабетом амилин недостаточен при типе 1 и нарушен при типе 2 сахарный диабет. 24,25
Доклинические данные показывают, что амилин работает с инсулином, помогая координировать скорость появления и исчезновения глюкозы в кровообращение, тем самым предотвращая аномальное повышение концентрации глюкозы (Фигура 2). 26
Рис. 2.Постпрандиальный поток глюкозы в контрольной группе без диабета. Постпрандиальный поток глюкозы — это баланс между появлением глюкозы в кровообращении и исчезновение или поглощение глюкозы. Внешний вид глюкозы — это функция печени. (эндогенное) производство глюкозы и источники пищи, и регулируется гормоны поджелудочной железы и кишечника. Исчезновение глюкозы опосредовано инсулином. Рассчитано на основе данных исследования Pehling et al. al. 26
Амилин дополняет эффекты инсулина на циркулирующую глюкозу концентрации через два основных механизма (Рисунок 3).Амилин подавляет постпрандиальный глюкагон секреция, 27 тем самым снижая выработку глюкозы в печени, стимулированную глюкагоном, после прием питательных веществ. Это подавление постпрандиальной секреции глюкагона постулируется, что центрально опосредуется эфферентными блуждающими сигналами. Важно отметить, что амилин не подавляет секрецию глюкагона во время инсулино-индуцированного гипогликемия. 21,28 Амилин также замедляет скорость опорожнения желудка и, следовательно, скорость, с которой питательные вещества доставляются из желудка в тонкий кишечник для абсорбция. 29 дюйм в дополнение к его влиянию на секрецию глюкагона и скорость желудочного опорожняя, амилин дозозависимо снижает потребление пищи и массу тела в животные модели (таблица 1). 30–32
Рис. 3.Гомеостаз глюкозы: роль инсулина, глюкагона, амилина и GLP-1. Мультигормональная модель гомеостаза глюкозы (недиабетики): в в состоянии сытости амилин общается через нервные пути (1), подавляя постпрандиальная секреция глюкагона (2), помогая замедлить скорость желудочного опорожнение (3).Эти действия регулируют скорость появления глюкозы в тираж (4). * На животных моделях было показано, что амилин дозозависимо снижение потребления пищи и массы тела (5). Кроме того, инкретиновые гормоны, такие как как и GLP-1, глюкозозависимо усиливает секрецию инсулина (6) и подавляет секреция глюкагона (2) и, через нервные пути, помогает замедлить опорожнение желудка и снизить потребление пищи и массу тела (5).
Амилин действует главным образом через центральную нервную систему.Исследования на животных выявили специфические участки рецепторов, подобных кальцитонину, для амилин в областях мозга, преимущественно в области постремы. Площадь postrema является частью дорсального блуждающего комплекса ствола головного мозга. Заметный Особенностью области постремы является то, что в ней отсутствует гематоэнцефалический барьер, что позволяет подверженность быстрым изменениям концентрации глюкозы в плазме, а также циркулирующие пептиды, в том числе амилин. 33–36
Таким образом, амилин регулирует скорость появления глюкозы из как эндогенные (печеночные), так и экзогенные (полученные из пищи) источники, и инсулин регулирует уровень глюкозы исчезновение. 37
α-КЛЕТОЧНЫЙ ГОРМОН: ГЛЮКАГОН
Глюкагон — ключевой катаболический гормон, состоящий из 29 аминокислот. это секретируется α-клетками поджелудочной железы. Описанный Роджером Унгером в 1950-х годах, глюкагон был охарактеризован как противодействие действию инсулин. 38 глюкагон играет важную роль в поддержании уровня глюкозы в плазме натощак за счет стимуляция выработки глюкозы в печени.
Унгер первым описал диабетическое состояние как «Бигормональное» заболевание, характеризующееся дефицитом инсулина и избыток глюкагона.Он также предположил, что терапия, направленная на коррекцию избытка глюкагона станет важным шагом вперед в лечении сахарный диабет. 38
Производство глюкозы в печени, которое в первую очередь регулируется глюкагоном, поддерживает базальную концентрацию глюкозы в крови в пределах нормы во время состояние голодания. Когда уровень глюкозы в плазме падает ниже нормы, глюкагон секреция увеличивается, что приводит к выработке глюкозы в печени и возвращению уровень глюкозы в плазме до нормы диапазон. 39,40 Этот эндогенный источник глюкозы не нужен во время и сразу после еды, и секреция глюкагона подавляется. В сочетании с прямое воздействие инсулина на печень, подавление глюкагона приводит к почти полное подавление выработки глюкозы в печени (Рисунок 4).
Рисунок 4.Секреция инсулина и глюкагона: пациенты, не страдающие диабетом и диабетом. У субъектов, не страдающих диабетом (левая панель), глюкозо-стимулированный инсулин и амилин высвобождение из β -клеток приводит к подавлению постпрандиального секреция глюкагона.У субъекта с диабетом 1 типа инфузионный инсулин не подавлять продукцию глюкагона α -клетками. Адаптированы из Ref. 38 .
В диабетическом состоянии неадекватное подавление постпрандиального секреция глюкагона (гиперглюкагонемия) 41,42 приводит к повышению выработки глюкозы в печени (Рисунок 4). Важно отметить, что экзогенно вводимый инсулин не может восстановить нормальный постпрандиальный концентрация инсулина в воротной вене и подавление секреции глюкагона через паракринный эффект.Это приводит к аномально высокому соотношение глюкагона и инсулина, которое способствует высвобождению печеночного глюкоза. 43 Эти пределы экзогенно вводимой инсулиновой терапии хорошо задокументированы в люди с диабетом 1 или 2 типа и считаются важными способствуют постпрандиальному гипергликемическому состоянию, характерному для сахарный диабет.
ИНКРЕТИНОВЫЕ ГОРМОНЫ GLP-1 И GIP
Сложности гомеостаза глюкозы становятся более ясными при рассмотрении роль пептидов кишечника.К концу 1960-х годов Перли и Кипнис 44 и другие продемонстрировали, что проглоченная пища вызывает более сильное высвобождение инсулина, чем глюкоза вводится внутривенно. Этот эффект, получивший название «инкретин эффект », предположил, что сигналы от кишечника важны для гормональная регуляция исчезновения глюкозы. Кроме того, эти гормональные сигналы от проксимального отдела кишечника, по-видимому, помогают регулировать опорожнение желудка и кишечника. моторика.
Было охарактеризовано несколько гормонов инкретина, и доминирующие из них для гомеостаза глюкозы используются GIP и GLP-1.GIP стимулирует секрецию инсулина и регулирует метаболизм жиров, но не подавляет секрецию глюкагона или опорожнение желудка. 45 Уровни GIP в норме или немного повышены у людей с типом 2. сахарный диабет. 46 В то время как GIP — более мощный инкретиновый гормон, GLP-1 секретируется в большей концентрации и более физиологически актуален в люди. 47
GLP-1 также стимулирует глюкозозависимую секрецию инсулина, но является значительно снижается после приема пищи у людей с диабетом 2 типа или нарушение глюкозы толерантность. 46,48 GLP-1 стимулирует секрецию инсулина при высоких концентрациях глюкозы в плазме но не тогда, когда концентрация глюкозы в плазме приближается или падает ниже нормы диапазон. GLP-1 происходит из молекулы проглюкагона в кишечнике. синтезируется и секретируется L-клетками, обнаруженными в основном в подвздошной и толстой кишке. Концентрации циркулирующего GLP-1 низкие в состоянии натощак. Однако оба GIP и GLP-1 эффективно стимулируются при приеме смешанного или смешанного приема пищи. обогащен жирами и углеводы. 49,50 В отличие от GIP, GLP-1 подавляет секрецию глюкагона и замедляет работу желудочного сока. опорожнение. 51
GLP-1 обладает множеством глюкорегуляторных эффектов (Таблица 1 и Рисунок 3). В поджелудочной железе GLP-1 стимулирует секрецию инсулина глюкозозависимым образом, в то время как ингибирование глюкагона секреция. 52,53 Исследования на животных показали, что действие GLP-1 происходит напрямую. через активацию рецепторов GLP-1 на β-клетках поджелудочной железы и косвенно через сенсорную нервы. 54 GLP-1 имеет период полувыведения из плазмы составляет около 2 минут, и его исчезновение регулируется в первую очередь за счет фермента дипептидилпептидазы-IV (DPP-IV), который быстро расщепляет и инактивирует GLP-1.
Инфузия GLP-1 снижает уровень глюкозы после приема пищи, а также при голодании в течение ночи глюкоза в крови концентрации. 55 Постпрандиальный эффект GLP-1 частично обусловлен ингибированием глюкагона. секреция. Тем не менее, хотя GLP-1 ингибирует секрецию глюкагона в состоянии сытости, он не притупляет реакцию глюкагона на гипогликемия. 56 GLP-1 помогает регулировать опорожнение желудка и кислотность желудочного сока. секреция, 17 возможно, передавая сигналы рецепторам GLP-1 в головном мозге и тем самым стимулируя эфферентные тракты блуждающего нерва нерв. 56 Как желудочный опорожнение замедляется, экскурсия глюкозы после приема пищи снижается. Администрация GLP-1 был связан с регуляцией пищевого поведения и тела масса. 57,58 Кроме того, сообщалось о наблюдениях улучшения уровня инсулина GLP-1. чувствительность и повышение уровня глюкозы утилизация. 58
Значительный и растущий интерес вызывает роль GLP-1 в сохранение функции β-клеток и β-клеток распространение. 59 дюйм исследования на животных, было показано, что GLP-1 усиливает функциональные β-клетки масса. 59
ДИАБЕТ ПАТОФИЗИОЛОГИЯ
Наше понимание патофизиологии диабета постоянно развивается. Тип 1 диабет был охарактеризован как аутоиммунно-опосредованное разрушение панкреатический β-клетки. 60 The возникающий дефицит инсулина также означает дефицит другого секретируемый и колокированный гормон β-клеток, амилин. 25 Как в результате концентрация глюкозы после приема пищи повышается из-за отсутствия инсулино-стимулированное исчезновение глюкозы, плохо регулируемая печеночная глюкоза продуктивность, а также повышенное или ненормальное опорожнение желудка после еда. 61
Раннее течение диабета 2 типа, постпрандиальное действие β-клеток становится ненормальным, о чем свидетельствует потеря немедленного инсулинового ответа на еда. 62 Периферийное устройство инсулинорезистентность сочетается с прогрессирующей недостаточностью β-клеток и снижается доступность инсулина, амилина и GLP-1 63 внести свой вклад к клинической картине гипергликемии при сахарном диабете.
Аномальное опорожнение желудка характерно для диабета как 1-го, так и 2-го типа. В скорость опорожнения желудка является ключевым фактором, определяющим уровень глюкозы после приема пищи концентрации (рис. 5). 64 Если опорожнение желудка ускоряется, то представление продуктов, полученных из еды. поступление глюкозы в кровообращение плохо синхронизируется с доставкой инсулина. В люди с диабетом, отсутствие или задержка секреции инсулина в дальнейшем обостряет постпрандиальную гипергликемию. И амилин, и GLP-1 регулируют желудочный опорожнение за счет замедления доставки питательных веществ из желудка к малому кишечник.
Рис. 5.Скорость опорожнения желудка является важным фактором, определяющим постпрандиальный период. гликемия. У субъектов, не страдающих диабетом ( n = 16), уровень глюкозы в плазме концентрация увеличивается по мере увеличения скорости опорожнения желудка ( р = 0,58, P <0,05). По материалам Ref. 64 .
ЗАМЕНА ИНСУЛИНА
В течение последних 80 лет инсулин был единственным фармакологическим препаратом. альтернатива, но она заменила только одно из необходимых гормональных соединений для гомеостаза глюкозы.Новые рецептуры инсулина и инсулина секретагоги, такие как сульфонилмочевины и меглитиниды, способствуют улучшение гликемического контроля. В то время как сульфонилмочевины и меглитиниды обладают используется для прямой стимуляции β-клеток поджелудочной железы к секреции инсулина, Заместительная терапия инсулином по-прежнему является краеугольным камнем лечения пациентов с типом 1 и прогрессирующий диабет 2 типа на протяжении десятилетий. Достижения в инсулинотерапии имеют включает не только улучшение источника и чистоты гормона, но и разработка более физиологических средств доставки.
Очевидно, что существуют ограничения, которые препятствуют нормализации уровня глюкозы в крови с помощью только инсулин. Во-первых, экзогенно вводимый инсулин не имитирует секреция эндогенного инсулина. В нормальной физиологии печень подвергается воздействию от двух до четырехкратного увеличения концентрации инсулина по сравнению с периферическим тираж. 65 Инсулин, вводимый периферически, не приближается к этому соотношению, что приводит к недостаточный уровень глюкозы в печени подавление. 66–68 Во-вторых, паракринное подавление глюкагона инсулином ограничено при диабете и неадекватно компенсируется периферическим инсулином (Рисунки 1C, 1D).в постпрандиальное состояние, когда концентрация глюкагона должна быть низкой, а гликогена магазины надо перестраивать, происходит парадоксальный подъем глюкагона и истощение гликогена магазины. 69 А наконец, терапевтическое увеличение доз инсулина приводит к дальнейшему периферическая гиперинсулинемия, которая может предрасполагать человека к гипогликемия и увеличение веса. Как показано в разделе «Контроль диабета» и Исследование осложнений и проспективное исследование диабета в Соединенном Королевстве, усиленный уход сопряжен с риском.В обоих исследованиях испытуемые в группах интенсивной терапии наблюдалось увеличение числа тяжелых случаев в 2-3 раза. гипогликемия. 4,6 Кроме того, усиление контроля над диабетом было связано с увеличение веса. 70
РЕГУЛИРОВАНИЕ ДЕЙСТВИЯ ГЛЮКАГОНА
Очевидно, что заместительная инсулиновая терапия стала важным шагом на пути к восстановление гомеостаза глюкозы. Но это только часть окончательного решение. Жизненно важная взаимосвязь между инсулином и глюкагоном предполагает: дополнительные участки для лечения.При недостаточной концентрации инсулина и повышенная концентрация глюкагона в воротной вене, действие глюкагона чрезмерно, способствуя эндогенному и ненужному поступлению глюкозы в сытое состояние. На сегодняшний день не существует фармакологических средств регулирования глюкагона. и необходимость снижения постпрандиальной секреции глюкагона остается клинической проблемой. цель для будущих терапий.
ДЕЙСТВИЯ АМИЛИНА
Теперь очевидно, что появление глюкозы в кровообращении имеет центральное значение для гомеостаз глюкозы, и этот аспект не рассматривается экзогенно вводили инсулин.Амилин работает с инсулином и подавляет глюкагон. секреция. Он также помогает регулировать опорожнение желудка, что, в свою очередь, влияет на скорость появления глюкозы в кровообращении. Синтетический аналог человека амилин, который связывается с рецептором амилина, амилиномиметическим агентом, находится в разработка.
ДЕЙСТВИЯ GLP-1
Картина гомеостаза глюкозы стала более ясной и сложной по мере того, как выяснена роль инкретиновых гормонов. Инкретиновые гормоны играют роль в регулировании появления глюкозы и повышении уровня инсулина секреция.Секреция GIP и GLP-1 стимулируется при приеме пищи, но GLP-1 является более физиологически значимым гормон. 71,72
Однако замена GLP-1 в его естественном состоянии создает биологические проблемы. В клинических испытаниях применялась непрерывная подкожная или внутривенная инфузия. превосходит однократные или повторные инъекции GLP-1 из-за быстрого деградация GLP-1 под действием DPP-IV.
Чтобы обойти этот интенсивный и дорогостоящий метод лечения, клинические разработка соединений, которые вызывают глюкорегуляторные эффекты, аналогичные тем GLP-1 исследуются.Эти соединения, называемые миметиками инкретина, имеют более длительную продолжительность действия, чем нативный GLP-1. Помимо инкретина миметики, исследования показывают, что ингибиторы DPP-IV могут улучшить глюкозу контроль за счет увеличения действия нативного GLP-1. Эти новые классы исследуемые соединения могут усиливать секрецию инсулина и подавлять прандиальную секрецию глюкагона глюкозозависимым образом, регулировать опорожнение желудка и уменьшение количества еды потребление. 73 Наконец, миметики инкретина также могут играть роль в сохранении функции β-клеток и пролиферация β-клеток.
РЕЗЮМЕ
Несмотря на современные достижения в фармакологической терапии диабета, достижение и поддержание оптимального гликемического контроля оставалось труднодостижимым и устрашающе. Очевидно, что усиленное ведение связано с уменьшением риск осложнения. 6,74 Тем не менее, несмотря на это научное понимание, средний гемоглобин A 1c у пациентов с диабетом в США> 9%. 75
Регулирование уровня глюкозы — это изысканная комбинация многих гормонов, как поджелудочной железы и кишечника, которые оказывают влияние на несколько тканей-мишеней, таких как мышца, мозг, печень и адипоцит.В то время как практикующие врачи и пациенты имели несколько вариантов лечения в течение последних 10 лет, оба продолжать бороться за достижение и поддержание хорошего гликемического контроля. В настоящее время доступные методы лечения не полностью устраняют многие аномалии и / или недостаточности диабета 1 или 2 типа.
Остается потребность в новых мероприятиях, дополняющих наши текущие терапевтический арсенал без некоторых клинических недостатков, таких как риск гипогликемии и увеличения веса.Эти развивающиеся методы лечения предлагают потенциал для более эффективного управления диабетом за счет мультигормонального перспективе (рис. 3) и являются сейчас находится в стадии клинической разработки.
Сноски
Стивен Л. Аронофф, MD, FACP, FACE, является партнером и клиническим эндокринолог в Endocrine Associates of Dallas и директор Исследовательского Институт Далласа в Далласе, Техас. Кэти Берковиц, APRN, Британская Колумбия, FNP, CDE и Барб Шрейнер, RN, MN, CDE, BC-ADM, являются клиническими представителями диабета Департамент по медицинским вопросам Amylin Pharmaceuticals, Inc.в Сан-Диего, Калифорния Лаура Вант, RN, MS, CDE, CCRC, BC-ADM, это клиническое исследование координатор научно-исследовательского института MedStar в Вашингтоне, округ Колумбия
Примечание: Доктор Аронофф получил гонорары за выступления представителей Amylin Pharmaceuticals, Inc., Eli Lilly и Компания и исследовательская поддержка со стороны Amylin, Lilly и Novo Nordisk. РС. Берковиц и г-жа Шрайнер работают в Amylin. Мисс Хант работает на консультативная группа для, является акционером и получает гонорары за выступал с выступлениями Амилин и работал координатором исследований для исследования финансируются компанией.Она также получила исследовательскую поддержку от Lilly, Novo Nordisk и MannKind Corporation. Amylin Pharmaceuticals, Inc., разрабатывает синтетические гормоны амилин и инкретин, а Mannkind Корпорация разрабатывает систему ингаляции инсулина для лечения сахарный диабет.
- Американская диабетическая ассоциация
Ссылки
- ↵
Американская диабетическая ассоциация: Клинические исследования Практические рекомендации 2004 г. Уход за диабетом 27 (Дополнение 1): S1 – S150,2004
Hirsch IB: Тип 1 сахарный диабет и использование гибких схем инсулина.Am Fam Врач 60: 2343 –2352, 2355–2356,1999
Bolli GB, Di Марчи Р.Д., Парк Г.Д., Прамминг С., Койвисто В.А.: Аналоги инсулина и их потенциал в управлении сахарным диабетом. Диабетология 42: 1151 –1167, 1999
- ↵
Исследовательская группа DCCT: Гипогликемия в Контроль над диабетом и его осложнения. Диабет46 : 271–286,1997
Исследовательская группа DCCT: прибавка в весе связаны с интенсивной терапией в борьбе с диабетом и его осложнениями Пробный.Уход за диабетом 11: 567 –573, 1988
- ↵
Учебная группа UKPDS: интенсив контроль уровня глюкозы в крови с помощью сульфонилмочевины или инсулина по сравнению с традиционное лечение и риск осложнений у пациентов с типом 2 сахарный диабет. Ланцет 352: 837 –853, 1998
- ↵
Buse JB, Weyer C, Мэггс Д.Г .: Замена амилина прамлинтидом при диабете 1 и 2 типа: a физиологический подход к преодолению барьеров с помощью инсулинотерапии. Клинический диабет 20: 137 –144, 2002
- ↵
Moore CX, Cooper GJS: Совместная секреция амилина и инсулина из культивируемых островковых бета-клеток: модуляция с помощью стимуляторов секреции питательных веществ, островковых гормонов и гипогликемических агентов.Biochem Biophys Res Commun 179: 1 –9, 1991
- ↵
Naslund E, Богефорс Дж., Скогар С., Грибак П., Якобссон Х., Холст Дж. Дж., Хеллстрем PM: GLP-1 замедляет опорожнение твердого желудка и подавляет высвобождение инсулина, глюкагона и PYY в людях. Am J Physiol 277: R910 –R916, 1999
- ↵
Cooper GJS, Willis AC, Кларк A, Тернер RD, Sim RB, Reid KB: Очистка и характеристика пептид из богатой амилоидом поджелудочной железы пациентов с диабетом 2 типа. Proc Natl Acad Sci U S A 84: 8628 –8632, 1987
- ↵
Wallum BJ, Kahn SE, McCulloch DK, Porte D: секреция инсулина у нормального и диабетического человека.В Международном учебнике сахарного диабета. Альберти КГММ, ДеФронцо Р.А., Кин Х., Зиммет П., ред. Чичестер, Великобритания, Джон Вили и сыновья, 1992, с.285. –301
Lefebvre PJ: Возвращение к глюкагону и его семейству. Уход за диабетом18 : 715–730,1995
- ↵
Cryer PE: Глюкоза гомеостаз и гипогликемия. В учебнике Уильяма Эндокринология. Уилсон Дж. Д., Фостер Д. В., ред. Филадельфия, Пенсильвания, W.B. Saunders Company, 1992, стр.1223. –1253
- ↵
Gerich JE: Control гликемии.Baillieres Best Pract Res Clin Endocrinol Метаб 7: 551 –586, 1993
- ↵
Герих Ю.Е., Шнайдер В., Диппе С.Е., Ланглуа М., Ноакко К., Карам Дж., Форшем П.: Характеристика реакции глюкагона на гипогликемию у человека. J Clin Endocrinol Metab 38:77 –82, 1974
- ↵
Holst JJ: Глюкагоноподобный пептид 1: недавно открытый желудочно-кишечный гормон. Гастроэнтерология 107: 1848 –1855, 1994
- ↵
Друкер DJ: Миниобзор: глюкагоноподобные пептиды.Эндокринология142 : 521–527,2001
- ↵
Огава А., Харрис В., Маккоркл С.К., Унгер Р.Х., Ласки К.Л.: секреция амилина из поджелудочной железы крысы и его избирательная потеря после лечения стрептозотоцином. J Clin Инвестируйте 85: 973 –976, 1990
- ↵
Koda JE, Fineman M, Rink TJ, Dailey GE, Muchmore DB, Linarelli LG: концентрации амилина и контроль глюкозы. Ланцет 339: 1179 –1180, 1992
- ↵
Данные в файле, Amylin Pharmaceuticals, Inc., Сан Диего, Калифорния
- ↵
Weyer C, Maggs DG, Янг А.А., Колтерман О.Г.: Замена амилина прамлинтидом в качестве дополнения к инсулинотерапия при сахарном диабете 1 и 2 типа: физиологический подход к улучшенному метаболическому контролю. Curr Pharm Des 7: 1353 –1373, 2001
- ↵
Koda JE, Fineman МС, Колтерман О.Г., Каро Дж.Ф .: 24-часовой профиль амилина в плазме повышен в IGT субъекты против обычного контроля (Аннотация). Диабет44 (Приложение 1): 238A, 1995
- ↵
Fineman MS, Giotta Член парламента, Томпсон Р.Г., Колтерман О.Г., Кода Дж.Э .: Ответ амилина после приема Сустакала. у пациентов с сахарным диабетом II типа, получавших инсулин, снижается проглатывание (Абстрактный).Диабетология 39 (Дополнение 1): A149, 1996
- ↵
Молодой A: Amylin’s физиология и ее роль при диабете. Курр Опин Эндокринол Диаб 4: 282 –290, 1997
- ↵
Kruger DF, Gatcomb ПМ, Оуэн СК: Клинические последствия амилина и дефицита амилина. Диабетическое образование 25: 389 –397, 1999
- ↵
Pehling G, Tessari П, Герич Дж. Э., Хеймонд М. В., Сервис Ф. Дж., Рицца Р. А.: Аномальные углеводы предрасположенность к инсулинозависимому диабету: относительный вклад эндогенное производство глюкозы и начальное внутреннее поглощение и влияние интенсивная инсулинотерапия.J Clin Invest74 : 985–991,1984
- ↵
Гедулин Б.Р., Каток Т.Дж., Янг А.А.: Дозозависимый эффект глюкагоностатического действия амилина у крыс. Обмен веществ 46:67 –70, 1997
- ↵
Heise T, Heinemann L, Heller S, Weyer C, Wang Y, Strobel S, Kolterman O, Maggs D: Эффект прамлинтид на симптомы, катехоламин и глюкагон реакции на гипогликемию у здоровых людей. Обмен веществ. В прессе
- ↵
Samson M, Szarka Л.А., Камиллери М., Велла А., Зинсмейстер А.Р., Рицца Р.А.: прамлинтид, амилин. аналог, выборочно задерживает опорожнение желудка: потенциальная роль блуждающего нерва торможение.Am J Physiol 278: G946 –G951, 2000
- ↵
Bhavsar S, Watkins J, Янг A: синергия между амилином и холецистокинином для подавления приема пищи потребление у мышей. Physiol Behav64 : 557–561,1998
Рашинг, штат Пенсильвания, Хэган ММ, Сили Р.Дж., Лутц Т.А., Вудс СК: Амилин: новое действие в мозге для снизить массу тела. Эндокринология141 : 850–853,2000
- ↵
Рашинг, штат Пенсильвания, Хейган ММ, Сили Р.Дж., Лутц Т.А., Д’Алессио Д.А., Эйр Э.Л., Вудс СК: ингибирование центрального Передача сигналов амилина увеличивает потребление пищи и ожирение у крыс.Эндокринология 142: 5035 –5038, 2001
- ↵
Wimalawansa SJ: Амилин, пептид, связанный с геном кальцитонина, кальцитонин и адреномедуллин: а пептидное суперсемейство. Критические обороты Neurobiol11 : 167–239,1997
Beeley NRA, Прикетт К.С.: Семейство пептидов амилина, CGRP и кальцитонина. Экспертное мнение о терапевтических патентах6 : 555–567,1996
Ван Россум Д., Menard DP, Fournier A, St Pierre S, Quirion R: Авторадиографическое распределение и рецепторный профиль связывания (I-125) участков связывания амилина Болтона-Хантера-крысы в мозгу крысы.J Pharmacol Exp Ther270 : 779–787, 1994
- ↵
Beaumont K, Kenney MA, Young AA, Rink TJ: Сайты связывания амилина с высоким сродством в головном мозге крысы. Мол Фармакол 44: 493 –497, 1993
- ↵
Buse JB, Weyer C, Maggs D: Замена амилина прамлинтидом при диабете 1 и 2 типа: a физиологический подход к преодолению барьеров с помощью инсулинотерапии. Клинический диабет 20: 137 –144, 2002
- ↵
Унгер RH: Глюкагон физиология и патофизиология.N Engl J Med285 : 443–449,1971
- ↵
Orci L, Malaisse-Lagae F, Amherdt M, Ravazzola M, Weisswange A, Dobbs RD, Perrelet A, Унгер Р: Клеточные контакты на островках Лангерганса человека. J Clin Эндокринол Метаб 41: 841 –844, 1975
- ↵
Герих Дж., Дэвис Дж., Лоренци М., Рицца Р., Боханнон Н., Карам Дж., Льюис С., Каплан Р., Шульц Т., Крайер П: Гормональные механизмы восстановления после гипогликемии у человека. Am J Physiol 236: E380 –E385, 1979
- ↵
Cryer PE: Глюкоза противодействие в человеке.Сахарный диабет 30 : 261–264,1981
- ↵
Dinneen S, Alzaid A, Turk D, Rizza R: Отсутствие подавления глюкагона способствует постпрандиальная гипергликемия при ИЗСД. Диабетология38 : 337–343,1995
- ↵
Барон А.Д., Schaeffer L, Schragg P, Kolterman OG: Роль гиперглюкагонемии в поддержании повышенных показателей выработки глюкозы в печени при диабете II типа. Диабет 36: 274 –283, 1987
- ↵
Перли М.Дж., Кипнис DM: реакция инсулина плазмы на пероральную и внутривенную глюкозу: исследования в нормальные и диабетические субъекты.J Clin Invest46 : 1954–1962,1967
- ↵
Ип Р.Г., Вульф ММ: Биология GIP и жировой обмен. Life Sci66 : 91–103,2000
- ↵
Vilsboll T, Krarup Т., Дикон К.Ф., Мадсбад С., Холст Дж. Дж.: Снижение концентрации постпрандиальных интактный биологически активный глюкагоноподобный пептид 1 при диабете 2 типа пациенты. Диабет 50: 609 –613, 2001
- ↵
Nauck MA, Heimesaat MM, Orskov C, Holst JJ, Ebert R, Creutzfeldt W: Консервированный инкретин активность глюкагоноподобного пептида 1 [7-36 амид], но не синтетического человеческого желудочный ингибирующий полипептид у пациентов с сахарным диабетом 2 типа.Дж. Клин Инвест 91: 301 –307, 1993
- ↵
Lugari R, Dei Cas А, Уголотти Д., Финарди Л., Барилли А.Л., Огнибене С., Лучани А., Зандоменеги Р., Gnudi A: Доказательства раннего нарушения индуцированного глюкагоноподобным пептидом 1 секреция инсулина при диабете 2 типа (инсулинозависимый) человека. Horm Metab Res 34: 150 –154, 2002
- ↵
Herrmann C, Goke R, Richter G, Fehmann HC, Arnold R, Goke B: глюкагоноподобный пептид-1 и уровни глюкозозависимого инсулин-высвобождающего полипептида в плазме в ответ на питательные вещества.Пищеварение 56: 117 –126, 1995
- ↵
Elliott RM, Morgan LM, Trefger JA, Deacon S, Wright J, Marks V: глюкагоноподобный пептид-1 (7-36) секреция амида и глюкозозависимого инсулинотропного полипептида в ответ к попаданию в организм человека питательных веществ: паттерны острой постпрандиальной и 24-часовой секреции. Дж. Эндокринол 138: 159 –166, 1993
- ↵
Matsuyama T, Komatsu R, Namba M, Watanabe N, Itoh H, Tarui S: глюкагоноподобный пептид-1 (7-36 амид): мощный глюкагоностатический и инсулинотропный гормон.Диабет Res Clin Pract 5: 281 –284, 1988
- ↵
Nauck MA, Holst JJ, Willms B, Schmiegel W: глюкагоноподобный пептид 1 (GLP-1) как новый терапевтический подход к диабету 2 типа. Exp Clin Endocrinol Диабет 105: 187 –195, 1997
- ↵
Perfetti R, Merkel P: глюкагоноподобный пептид-1: главный регулятор бета-клеток поджелудочной железы. функция. Eur J Endocrinol 143: 717 –725, 2000
- ↵
Burcelin R, Da Коста А, Друкер Д., Торенс Б: Глюкозная компетентность гепатопортальной вены сенсор требует наличия активированного рецептора глюкагоноподобного пептида-1.Диабет 50: 1720 –1728, 2001
- ↵
Рахман Дж., Гриббл FM, Барроу Б.А., Леви Дж.С., Бьюкенен К.Д., Тернер Р.К.: Нормализация инсулина. ответы на глюкозу при инфузии глюкагоноподобного пептида 1 в течение ночи (7-36) амид у пациентов с NIDDM. Диабет45 : 1524–1530,1996
- ↵
Nauck MA, Heimesaat MM, Behle K, Holst JJ, Nauck MS, Ritzel R, Hufner M, Schmiegel WH: Влияние глюкагоноподобного пептида 1 на противорегулирующие гормональные реакции, когнитивные функции и секреция инсулина при гиперинсулинемии ступенчатая эксперименты с зажимом гипогликемии на здоровых добровольцах.J Clin Эндокринол Метаб 87: 1239 –1246, 2002
- ↵
Turton MD, О’Ши Д., Ганн И., Бик С.А., Эдвардс К.М., Миран К., Чой С.Дж., Тейлор Г.М., Хит М.М., Ламберт PD, Wilding JP, Smith DM, Ghatei MA, Herbert J, Bloom SR: роль для глюкагоноподобный пептид-1 в центральной регуляции питания. Природа 379: 69 –72, 1996
- ↵
Zander M, Мадсбад S, Madsen JL, Holst JJ: Влияние 6-недельного курса глюкагоноподобного пептида 1 на гликемический контроль, чувствительность к инсулину и функция бета-клеток при типе 2 диабет: исследование в параллельных группах.Ланцет359 : 824–830,2002
- ↵
Drucker DJ: Глюкагоноподобные пептиды: регуляция пролиферации, дифференцировки и дифференцировки клеток. апоптоз. Мол эндокринол 17: 161 –171, 2003
- ↵
Аткинсон, Массачусетс, Макларен Н.К .: Патогенез инсулинозависимого сахарного диабета. N Engl J Med 331: 1428 –1436, 1994
- ↵
Kruger DF, Gatcomb ПМ, Оуэн СК: Клинические последствия амилина и дефицита амилина. Диабетическое образование 25: 389 –397, 1999
- ↵
Kahn SE: The важность бета-клеток в патогенезе сахарного диабета 2 типа.Am J Med 108: 2S –8S, 2000
- ↵
Toft-Nielsen MB, Дамхольт М.Б., Мадсбад С., Хильстед Л.М., Хьюз Т.Э., Михельсен Б.К., Холст Дж.Дж.: Детерминанты нарушения секреции глюкагоноподобного пептида-1 при типе 2 пациенты с диабетом. J Clin Endocrinol Metab86 : 3717–3723,2001
- ↵
Horowitz M, Edelbroek MA, Wishart JM, Straathof JW: Взаимосвязь между пероральной глюкозой толерантность и опорожнение желудка у нормальных здоровых субъектов. Диабетология 36: 857 –862, 1993
- ↵
Зинман Б., Цуй EYL: Альтернативные пути доставки инсулина.В международном Учебник по сахарному диабету. 2-е изд. Альберти КГММ, Zimmet P, Defronzo RA, Eds. Нью-Йорк, Джон Вили и сыновья, 1997, стр.929. –936
- ↵
Jacobs MA, Keulen ET, Kanc K, Casteleijn S, Scheffer P, Deville W, Heine RJ: Метаболическая эффективность препрандиального введения аналога человеческого инсулина Lys (B28), Pro (B29) в Пациенты с ИЗСД: сравнение с обычным человеческим инсулином во время трехразового приема пищи тестовый период. Уход за диабетом 20: 1279 –1286, 1997
Heinemann L, Heise T, Wahl LC, Trautmann ME, Ampudia J, Starke AA, Berger M: Прандиальная гликемия после приема пищи, богатой углеводами, у пациентов с диабетом I типа: использование быстрого действующий аналог инсулина.Диабет Мед13 : 625–629,1996
- ↵
Bruttomesso D, Пианта А., Мари А., Валерио А., Марескотти М.С., Авогаро А., Тиенго А., Дель Прато С. Восстановление раннего повышения уровня инсулина в плазме улучшает глюкозу толерантность больных сахарным диабетом 2 типа. Диабет48 : 99–105,1999
- ↵
Цзян Г, Чжан ББ: Глюкагон и регуляция метаболизма глюкозы. Am J Physiol Метаб эндокринола 284: E671 –E678, 2003
- ↵
Purnell JQ, Хокансон Дж. Э., Марковина С. М., Стеффес М. В., Клири П. А., Брунзель Дж. Д .: Эффект чрезмерное увеличение веса при интенсивной терапии сахарного диабета 1 типа по липидам уровни и артериальное давление: результаты DCCT.JAMA280 : 140–146,1998
- ↵
Kreymann B, Williams G, Ghatei MA, Bloom SR: глюкагоноподобный пептид-17-36: физиологический инкретин в человеке. Ланцет 2: 1300 –1303, 1987
- ↵
Holst JJ: Глюкагоноподобный пептид 1: недавно открытый желудочно-кишечный гормон. Гастроэнтерология 107: 1848 –1855, 1994
- ↵
Друкер Д: Усиление действия инкретина для лечения диабета 2 типа. Уход за диабетом 26: 2929 –2940, 2003
- ↵
Исследовательская группа DCCT: Влияние интенсивная терапия сахарного диабета на развитие и прогрессирование в долгосрочной перспективе осложнения при инсулинозависимом сахарном диабете.N Engl J Средний 329: 977 –986, 1993
- ↵
Klein R, Klein BE, Мосс С.Е., Круикшенкс К.Дж.: Медицинское лечение гипергликемии в течение 10-летний период у людей с сахарным диабетом. Уход за диабетом19 : 744–750,1996
4. Регулирование уровня глюкозы в крови
Регулирование уровня глюкозы в организме осуществляется автономно и постоянно в течение каждой минуты дня. Нормальный уровень глюкозы крови должен составлять от 60 до 140 мг / дл, чтобы обеспечить клетки организма необходимой энергией.Клеткам мозга не требуется инсулин для доставки глюкозы в нейроны; однако в наличии должны быть нормальные суммы. Слишком мало глюкозы, называемое гипогликемией , приводит к голоданию клеток, а слишком большое количество глюкозы (гипергликемия ) создает липкий парализующий эффект на клетки. Эугликемия или уровень сахара в крови в пределах нормы, естественно, идеально подходит для функций организма. Для поддержания нормального уровня глюкозы крови необходим тонкий баланс между гормонами поджелудочной железы, кишечника, мозга и даже надпочечников.
Топливо тела
Чтобы оценить патологию диабета, важно понять, как организм обычно использует пищу для получения энергии. Глюкоза, жиры и белки — это продукты, питающие организм. Знание того, как гормоны поджелудочной железы, пищеварительного тракта и кишечника участвуют в пищевом метаболизме, может помочь вам понять нормальную физиологию и то, как возникают проблемы при диабете.
По всему телу клетки используют глюкозу как источник немедленной энергии. Чтобы организм работал бесперебойно, необходима постоянная концентрация глюкозы в плазме крови от 60 до 100 мг / дл.Во время упражнений или стресса организму требуется более высокая концентрация, потому что мышцам требуется глюкоза для получения энергии (Basu et al., 2009). Из трех видов топлива для организма предпочтительнее глюкоза, потому что она производит как энергию, так и воду посредством цикла Кребса и аэробного метаболизма. Организм также может использовать белок и жир; однако при их распаде образуются кетокислоты, которые делают организм кислым, что не является его оптимальным состоянием. Избыток кетокислот может вызвать метаболический ацидоз.
Функционирующие ткани организма непрерывно поглощают глюкозу из кровотока.Для людей, не страдающих диабетом, углеводный прием пищи восполняет уровень глюкозы в крови примерно через 10 минут после еды и продолжается примерно через 2 часа после еды. Первая фаза высвобождения инсулина происходит примерно через 5 минут после еды, а вторая фаза начинается примерно через 20 минут. Поскольку продолжительность действия инсулина составляет всего около 2 часов, прием 2-часового после приема пищи (после еды) BG показывает, насколько хорошо инсулин высвобождается и используется организмом. Пища расщепляется на мелкие компоненты, включая глюкозу, а затем всасывается через кишечник в кровоток.Глюкоза (потенциальная энергия), которая не используется немедленно, сохраняется в организме в виде гликогена в мышцах, печени и жире.
Ваше тело создано для выживания, поэтому оно эффективно накапливает энергию в виде жира. У большинства американцев избыток жира, потому что они пополняют запасы глюкозы, поедая до того, как потребуется расщепить жир.
Когда уровень глюкозы в крови падает через 2 часа, печень восполняет уровень глюкозы в циркулирующей крови, высвобождая гликоген (накопленную глюкозу). Гликоген — полисахарид, производимый и хранящийся в основном в клетках печени.Гликоген обеспечивает запас энергии, который можно быстро мобилизовать для удовлетворения внезапной потребности в глюкозе.
Гормоны поджелудочной железы
Регулирование уровня глюкозы в крови в значительной степени осуществляется за счет эндокринных гормонов поджелудочной железы, прекрасного баланса гормонов, достигаемого за счет отрицательной обратной связи. Основные гормоны поджелудочной железы, влияющие на уровень глюкозы в крови, включают инсулин, глюкагон, соматостатин и амилин.
Инсулин (образуется в бета-клетках поджелудочной железы) снижает уровень ГК, тогда как глюкагон (из альфа-клеток поджелудочной железы) повышает уровень ГК.
Соматостатин образуется в дельта-клетках поджелудочной железы и действует как «панкреатический полицейский», уравновешивая инсулин и глюкагон. Это помогает поджелудочной железе попеременно включать и выключать каждый из противоположных гормонов.
Амилин — это гормон, произведенный в соотношении 1: 100 с инсулином, который помогает повысить чувство насыщения или удовлетворение и состояние сытости от еды, чтобы предотвратить переедание. Это также помогает замедлить слишком быстрое опорожнение содержимого желудка, чтобы избежать резкого скачка уровня глюкозы в крови.
Когда еда, содержащая углеводы, съедается и переваривается, уровень глюкозы в крови повышается, а поджелудочная железа включает выработку инсулина и отключает выработку глюкагона. Глюкоза из кровотока попадает в клетки печени, стимулируя действие нескольких ферментов, которые превращают глюкозу в цепочки гликогена — до тех пор, пока остается много инсулина и глюкозы. В этом постпрандиальном или «сытом» состоянии печень забирает из крови больше глюкозы, чем выделяет. После переваривания пищи и начала падения уровня глюкозы в крови секреция инсулина падает и синтез гликогена прекращается.Когда он необходим для получения энергии, печень расщепляет гликоген и превращает его в глюкозу для облегчения транспортировки через кровоток к клеткам тела (Wikipedia, 2012a).
В здоровой печени до 10% ее общего объема используется для запасов гликогена. Клетки скелетных мышц хранят около 1% гликогена. Печень превращает гликоген обратно в глюкозу, когда он необходим для получения энергии, и регулирует количество глюкозы, циркулирующей между приемами пищи. Ваша печень удивительна тем, что она знает, сколько нужно хранить и хранить или расщеплять и высвобождать, чтобы поддерживать идеальный уровень глюкозы в плазме.Имитация этого процесса является целью инсулинотерапии, когда уровень глюкозы регулируется извне. Базально-болюсное дозирование используется, поскольку врачи пытаются воспроизвести этот нормальный цикл.
В то время как здоровому организму требуется минимальная концентрация циркулирующей глюкозы (60–100 мг / дл), высокие хронические концентрации вызывают проблемы со здоровьем и токсичны:
- Остро : гипергликемия> 300 мг / дл вызывает полиурию, в результате при обезвоживании. Глубокая гипергликемия (> 500 мг / дл) приводит к спутанности сознания, отеку мозга, коме и, в конечном итоге, к смерти (Ferrante, 2007).
- Хронически : гипергликемия, которая в среднем составляет более 120–130 мг / дл, постепенно повреждает ткани по всему телу и делает человека более восприимчивым к инфекциям. Глюкоза становится сиропообразной в кровотоке, отравляя клетки и конкурируя с живительным кислородом.
Концентрация глюкозы в крови определяется балансом между скоростью поступления глюкозы и скоростью выхода глюкозы из кровотока. Эти сигналы доставляются по всему телу двумя гормонами поджелудочной железы, инсулином и глюкагоном (Maitra, 2009).Для оптимального здоровья необходимо:
- Когда концентрация глюкозы в крови низкая, печень получает сигнал о добавлении глюкозы в кровообращение.
- Когда концентрация глюкозы в крови высока, печень и скелетные мышцы получают сигнал об удалении глюкозы из кровообращения.
Проверьте свои знания
Гликоген — это:
- Гормон, вырабатываемый поджелудочной железой.
- Полисахарид, хранящийся в печени.
- Вырабатывается поперечнополосатыми мышцами при тренировке.
- Запас энергии, который медленно мобилизуется в чрезвычайной ситуации.
Примените свои знания
Если вы хотите похудеть, какое топливо вы бы сократили в своем рационе и какое топливо вы бы увеличили?
Интернет-ресурс
Видео [2:36]

