Витамин д гормон инсулин – Витамин Д для женского организма при СПКЯ: влияние на АМГ, гормоны, инсулин
Связь между дефицитом витамина D и инсулинорезистентностью,
Метаболический синдром характеризуется набором факторов, в том числе низким уровнем холестерина ЛПВП, высоким уровнем триглицеридов, большой окружностью талии, высоким кровяным давлением, высоким уровнем сахара в крови и / или резистентностью к инсулину.
Витамин D — это стероидный гормон, который влияет практически на каждую клетку вашего тела, поэтому поддержание здорового уровня важно не только для костей, но также для здоровья сердца и мозга, оптимальной работы иммунной системы и общей профилактики заболеваний. Фактически, существует важная связь между недостаточным уровнем витамина D и инсулинорезистентностью, метаболическим синдромом и диабетом, как типа 1 (инсулинозависимый диабет), так и типа 2.
Витамин D может значительно понизить риск метаболического синдрома
По словам соавтора Элианы Агиар Петри Нахас, профессора гинекологии и акушерства в Медицинской школе Ботукату государственного университета Сан-Паулу, «чем ниже уровень витамина D в крови, тем чаще встречается метаболический синдром».
Подписывайтесь на наш аккаунт в INSTAGRAM!
Результаты показывают, что прием добавок и поддержание адекватного уровня витамина D у женщин в постменопаузе может снизить риск заболевания».
Что такое метаболический синдром?
Метаболический синдром характеризуется совокупностью факторов, в том числе:
- Низкий уровень холестерина липопротеинов высокой плотности (ЛПВП)
- Высокий уровень триглицеридов
- Большая окружность талии (указывает на высокий уровень вредного висцерального жира вокруг внутренних органов)
- Высокое кровяное давление
- Высокий уровень сахара в крови и / или резистентность к инсулину
Наличие трех или более из этих факторов считается свидетельством метаболической дисфункции, которая создает основу для хронических заболеваний, включая диабет 2 типа, болезни сердца, инсульт, подагру, рак, болезнь Альцгеймера, неалкогольную жировую болезнь печени (НАЖБП) и многое другое, и убедительные данные свидетельствуют о том, что низкий уровень витамина D играет важную роль в развитии этих факторов риска.
Низкий уровень витамина D повышает риск метаболического синдрома и связанных с ним заболеваний
Из 463 женщин в упомянутом исследовании, почти 33 процента имели недостаток витамина D, характеризующися уровнем от 20 до 29 нанограмм на миллилитр (нг/мл), и более 35 процентов имели дефицит (ниже 20 нг/мл). Только у 32 процентов были «достаточные» уровни в 30 нг/мл или выше.
«Достаточные» здесь в кавычках, поскольку есть убедительные результаты исследований, предполагающих, что 40 нг/мл — это самый низкий уровень достаточности, и что идеальные уровни для оптимального здоровья и профилактики заболеваний на самом деле находятся между 60 и 80 нг/мл.
Почти 58% пациентов с недостатком или дефицитом витамина D имели факторы риска, подходящие под диагностику метаболического синдрома.
Параметры метаболического синдрома включали окружность талии более 88 сантиметров, артериальное давление выше 130/85 мм рт.ст., уровень глюкозы натощак выше 100 миллиграммов на децилитр (мг/дл), триглицериды выше 150 мг/дл и холестерин ЛПВП ниже 50 мг/дл. Диагноз метаболического синдрома ставился, если присутствовали три или более из этих критериев.
«Наиболее вероятное объяснение этой связи заключается в том, что витамин D влияет на секрецию и чувствительность к инсулину, которые задействованы в [метаболическом синдроме]», — сообщает EurekAlert. «Рецептор витамина D экспрессируется в секретирующих инсулин бета-клетках поджелудочной железы и в периферических тканях-мишенях, таких как скелетные мышцы и жировая ткань. Дефицит витамина D может поставить под угрозу способность бета-клеток превращать проинсулин в инсулин …
По словам Нахас, старение является ключевым фактором дефицита витамина D. ‘Воздействие солнца активирует своего рода предварительный витамин D в жировой ткани под кожей … Старение приводит не только к потере мышечной массы, но и к изменениям в составе тела, и этот предварительный витамин D теряется. Вот почему пожилые люди производят меньше витамина D, даже если они получают много солнечного света».
По ее мнению, женщины в постменопаузе заслуживают и требуют более конкретной помощи. Они должны обратиться к врачу по поводу необходимости приема добавки витамина D. «Гиповитаминоз может иметь последствия, будь то рак молочной железы, сосудистые заболевания или метаболический синдром», — сказала она».
Метаболический синдром коренится в резистентности к инсулину
Метаболический синдром можно более точно назвать синдромом инсулинорезистентности, поскольку она лежит в основе всех его факторов риска. Более того, поскольку секреция инсулина является ключевым показателем инсулинорезистентности, измерение уровня инсулина — особенно после еды (после приема пищи) — даст вам необходимую информацию без необходимости оценки других параметров метаболического синдрома.
Подписывайтесь на Эконет в Pinterest!
Джозеф Крафт на основе данных 14000 пациентов разработал тест, который является мощным предиктором диабета.
Он давал пациентам выпить 75 граммов глюкозы, а затем пять часов измерял их инсулиновый ответ с интервалом в полчаса. Это самый чувствительный тест на инсулинорезистентность, гораздо более точный, чем уровень инсулина натощак.
Крафт заметил пять характерных особенностей, свидетельствующих о том, что подавляющее большинство людей уже болели диабетом, хотя уровень глюкозы натощак был нормальным. Фактически, 90 процентов пациентов с гиперинсулинемией (то есть, когда у вас в крови избыток инсулина относительно уровня глюкозы) прошли тест на глюкозу натощак, а 50 процентов — тест на толерантность к глюкозе.
Только у 20 процентов пациентов был паттерн, сигнализирующий о здоровой постпрандиальной чувствительности к инсулину, что означает, что 80 процентов были на самом деле резистентны к инсулину и имели повышенный риск диабета 2 типа. Один из основных выводов – инсулинорезистентность и гиперинсулинемия являются двумя сторонами одной медали, поскольку они движут и способствуют друг другу.
Другими словами, если у вас гиперинсулинемия, вы, по существу, резистентны к инсулину и на пути к развитию полномасштабного диабета, если вы не измените свой образ жизни, начиная с диеты.
Резистентность к инсулину и гиперинсулинемия имеют одинаковые последствия
Гиперинсулинемия означает, что в жировой клетке содержится больше инсулина, а значит, вы будете направлять больше энергии в эти жировые клетки (потому что именно это делает инсулин). Резистентность к инсулину явно связана с увеличением веса, но, хотя многие считают, что она вызвана избыточным весом, д-р Роберт Люстиг доказывает обратное, то есть, именно инсулин вызывает увеличение веса.
Когда ваша печень превращает избыток сахара в жир и становится резистентной к инсулину, это вызывает гиперинсулинемию, а она приводит к накоплению энергии в форме жировых отложений.
По мере увеличения количества жира в печени у вас развивается жировая болезнь, которая, в свою очередь, приводит к повышению уровня инсулина в крови и связанных с ним механизмов, которые переносят липиды (жиры) в стенки сосудов, что является отличительным признаком атеросклероза. Это также приводит к высокому уровню глюкозы в крови, особенно после приема пищи, и это также имеет механистические пути, которые способствуют атеросклерозу.
Высокое кровяное давление является еще одним побочным эффектом инсулинорезистентности, который стимулирует атеросклероз, перенося давление на ваши артерии. Считается, что большая часть идиопатической гипертонии (высокое кровяное давление без известной причины) вызвана гиперинсулинемией.
Гиперинсулинемия / резистентность к инсулину также способствуют воспалению, заставляя ваш висцеральный жир выделять воспалительные цитокины и системные сигнальные молекулы. Со временем ваш висцеральный жир также становится все более устойчивым к инсулину, что приводит к прерыванию системной сигнализации.
В целом, этот каскад событий вызывает атерогенную дислипидемию, характеризующуюся высоким содержанием холестерина ЛПНП, окисленных ЛПНП и триглицеридов, и низкому уровню ЛПВП. В конечном счете, эти факторы приводят к развитию заболеваний сердца, но все они основаны на резистентности к инсулину, и, следовательно, ее устранение должно быть целью лечения. Вот где на помощь вам приходит диета.
Доказательства достаточно ясны: резистентность к инсулину является результатом диеты с высоким содержанием сахара (особенно переработанной фруктозы, которая оказывает более пагубное метаболическое воздействие, чем глюкоза).
Например, в статье, опубликованной в журнале JAMA Internal Medicine в 2014 году, рассматривалось потребление добавленного сахара в течение двух десятилетий в процентном отношении к общему количеству калорий, и был сделан вывод о том, что оно значительно способствует смертности от сердечно-сосудистых заболеваний. Люди, 30 процентов ежедневных калорий которых поступали из добавленного сахара, имели в четыре раза больший риск умереть от болезней сердца.
Искусственные подсластители также угрожают вашему метаболическому здоровью
Из последних связанных с этой темой новостей: исследователи связывают регулярное потребление искусственного подсластителя сукралозы с повышенным риском метаболического синдрома. Как сообщает MedPage Today, «на клеточном уровне у тех, кто потреблял сукралозу, наблюдалось повышенное поглощение глюкозы, воспаление и адипогенез — все это было наиболее заметно у людей с ожирением».
Результаты были представлены на ежегодном собрании Эндокринного общества в Чикаго. В целом, сукралоза «в зависимости от дозы была связана с активацией генов, относящихся с адипогенезу», и те, кто подвергался наибольшему воздействию, имели наиболее выраженную активацию генов.
GLUT4, переносчик глюкозы (то есть белок, который помогает доставлять глюкозу в клетку), был активирован примерно на 250 процентов у участников с ожирением, что приводило к накоплению жира в организме. Два гена вкусовых рецепторов также были активированы на 150-180%.
Люди с ожирением, которые потребляли сукралозу, также имели усиленную реакцию на инсулин и более высокий уровень триглицеридов, чем люди с ожирением, которые не потребляли искусственные подсластители. Как отметил соавтор доктор Сабьясачи Сен, который рекомендует медицинским работникам проинструктировать своих пациентов с ожирением избегать как сахаросодержащих, так и искусственно подслащенных напитков:
«Единственное, чего нет [в искусственно подслащенных напитках], это калории — дело не в их добавлении, а во всем остальном, что делает глюкоза. Она не должна быть заменой в подслащенных напитках, потому что, очевидно, она вызывает воспаление, образование жира и так далее.
Но вызывают ли [искусственные подсластители] некоторое воспаление и активные формы кислорода сверх того, что делает глюкоза? Я думаю, что на это есть какие-то намеки, но я не могу сказать точно».
Как обратить вспять резистентность к инсулину
Таким образом, метаболический синдром коренится в резистентности к инсулину, и подавляющее большинство людей — вероятно, 8 из 10 американцев — в некоторой степени резистентны к инсулину, что предрасполагает их к диабету 2 типа и связанным с ним проблемам со здоровьем, включая болезни сердца, рак и болезнь Альцгеймера.
Основываясь на этой статистике, редкому человеку не нужно учитывать свою диету и физическую активность, так как это две наиболее важные и наиболее эффективные стратегии профилактики и лечения. Хорошей новостью является то, что с резистентностью к инсулину легко справиться и она полностью предотвратима и обратима.
Подписывайтесь на наш канал VIBER!
То же самое касается полноценного диабета 2 типа. Первоначально я написал книгу «Жир в качестве топлива» для больных раком, но она еще более эффективна при резистентности к инсулину, метаболическом синдроме и диабете. Рак представляет собой сложную и, как правило, серьезную проблему для лечения, требующую не только диеты.
Вот краткое изложение некоторых наиболее важных рекомендаций. В общем этот план снизит ваш риск диабета и связанных с ним хронических заболеваний и поможет вам избежать дальнейшего ухудшения здоровья.
Ограничьте добавленный сахар до 25 грамм в день. Если вы инсулинорезистентны или страдаете диабетом, уменьшите общее потребление сахара до 15 г в день до тех пор, пока резистентность к инсулину / лептину не исчезнет (затем его можно увеличить до 25 г), и начните периодически голодать как можно быстрее. Также избегайте искусственных подсластителей, которые можно найти в еде, закусках и напитках.
Ограничьте количество чистых углеводов (общее количество углеводов за вычетом клетчатки) и белка и замените их большим количеством высококачественных полезных жиров, таких как семена, орехи, сырое органическое масло, оливки, авокадо, кокосовое масло, органические яйца и животные жиры, включая омега-3 животного происхождения. Избегайте всех переработанных продуктов, включая мясо.
Выполняйте физические упражнения каждую неделю и больше двигайтесь в часы бодрствования, чтобы сидеть менее трех часов в день.
Выспайтесь. Большинству нужно около восьми часов сна за ночь. Это поможет нормализовать вашу гормональную систему. Исследования показали, что недостаток сна может оказать существенное влияние на вашу чувствительность к инсулину.
Оптимизируйте уровень витамина D, в идеале, с помощью разумного пребывания на солнце. Если вы принимаете пероральную добавку витамина D3, обязательно увеличьте потребление магния и витамина K2, так как эти питательные вещества работают в тандеме.
Оптимизируйте здоровье кишечника, регулярно потребляя ферментированные продукты и / или принимая высококачественные пробиотические добавки.опубликовано econet.ru.
Автор Джозеф Меркола
Задайте вопрос по теме статьи здесь
Подписывайтесь на наш youtube канал!
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
econet.ru
Гормон D: Функции и симптомы дефицита
Экология здоровья: В этой статье речь пойдёт о гормоне, дефицит которого не даст вам избавиться от гипотиреоза и хронической усталости. В разной степени, он имеется у большинства людей и является самым распространённым гормональным дефицитом на планете. Речь идёт о гормоне солнечного света — гормоне D, который при открытии ошибочно был назван витамином.
Гормон D — это не витамин!
В этой статье речь пойдёт о гормоне, дефицит которого не даст вам избавиться от гипотиреоза и хронической усталости. В разной степени, он имеется у большинства людей и является самым распространённым гормональным дефицитом на планете. Речь идёт о гормоне солнечного света — гормоне D, который при открытии ошибочно был назван витамином.
Гормон D является стероидным гормоном и производится из холестерина на поверхности нашей кожи под воздействием только прямых ультрафиолетовых лучей типа B (УФ-B) преимущественно летом и в начале осени. Причем не в абы какое время, а только с 10-ти утра до 15-ти дня, когда солнечные лучи прямые.

Эксперты считают, что если ваша тень длиннее вашего роста, то вы практически не синтезируете гормон D. Человеческий организм вырабатывает 10 000-25000 ед. гормона D в летний день под солнцем за время, меньшее, чем время сгорания. Стекло блокирует 99% ультрафиолетового B излучения, поэтому даже если вы сидите прямо у окна в солнечный день и на вас попадают лучи, вы не производите никакого гормона D.
Почему почти каждый вид производит этот гормон? Почему он производится именно под воздействием ультрафиолетового B излучения, а не ультрафиолетового А или инфракрасного?
Выясняется, что УФ-B излучение — единственное, которое присутствует летом и отсутствует зимой (из-за наклонной оси вращения планеты). Этот гормон подстраивает метаболизм под два существенно различных состояния погоды и, следовательно, доступности пищи. Летом еда в изобилии, соответственно организм больше тратит калорий и меньше запасает (больше энергии, бодрости, мы меньше спим, сильнее либидо и т.д.), а зимой всё ровно наоборот. Далёким предкам каждого из нас приходилось ежегодно иметь дело, условyо говоря, с 6-ю месяцами лета и 6-ю месяцами зимы.
Все виды на планете производят этот гормон: млекопитающие, птицы, рептилии, рыбы, насекомые и т.д. Ровно как и мы, они проbзводят его на поверхности кожи под воздействием ультрафиолетового B излучения. Исключения составляют только ночные виды животных.
Функции и симптомы дефицита
Рецепторы к гормону D найдены по всему телу: в пищеварительном тракте, яичниках, тестикулах, фаллопиевых трубах, в зубах, в слюнных железах, в клетках поджелудочной (производящих инсулин), в клетках желудка, производящих соляную кислоту и т.д.
Под уровень гормона D адаптируются эстрогены и тестостерон: в сентябре гормон D на пике и это оптимальное время для зачатия для наших предков. Гормоны щитовидки адаптируют свой метаболизм под уровень гормона D. Когда он высок, уровни клеточной энергии также увеличиваются.
Исследователям известно что «лечение гормонами щитовидной железы не оптимально и может не работать, если вы не имеете адекватные уровни гормона D для выполнения ключевого метаболического шага, который происходит в том месте, где гормоны ЩЖ в действительности работают — в клеточном ядре. Гормон D должен присутствовать в достаточном количестве в клетке, чтобы гормоны щитовидки могли повлиять на эту клетку. Поэтому гормон D так критически важен.»
Достаток гормона D необходим для исправной абсорбции и утилизации кальция в организме. Я встречал мнения специалистов, что в большинстве случаев проблемы, якобы вызванные дефицитом кальция (остеопороз, плохие зубы) в действительности вызваны дефицитами гормона D и витамина К2.
Гормон D взаимодействует с около 2727 генов из 25 000 у человека. Его достаток крайне важен для поддержания полноценного сна.
Симптомы дефицита гормона D крайне разнообразны и чаще всего включают пониженные уровни энергии и слабый иммунитет. У людей с крайним дефицитом могут развиваться боли в теле(фибромиалгия). У некоторых, кроме низких уровней энергии, могут отсутствовать другие симптомы. Более расширенный список симптомов:
1) Пониженные уровни энергии и ослабленный иммунитет
2) Нарушения сна
3) Хрупкие кости и зубы, легко подверженные разрушению
4) Пониженный тестостерон и пониженное либидо (дефицит гормона D доказано вызывает
дефицит тестостерона)
5) Мышечная слабость
6) Инсулинорезистентность. В особо запущенных случаях и её конечная остановка — диабет
второго типа.
7) Псориаз
8) Мышечные боли и боли в костях неизвестного происхождения (часто диагностируемые как фибромиалгия)
9) Плохая заживляемость ран и травм
10) недовыработка соляной кислоты
Состояния, эпидемиологически связанные с дефицитом гормона D:
1) высокое давление
2) высокий холестерин
3) сердечная аритмия
4) сердечные приступы, атеросклероз
5) инфаркт
6) ожирение
7) проблемы с памятью
8) депрессия
9) необъяснимые боли в теле (фибромиалгия).
Расстройства пищеварительного тракта, эпидемиологически связанных с дефицитом гормона D:
1) дефицит Б12 (которому для абсорбции нужен адекватный уровень соляной кислоты, которая производится париетальными клетками, стимулируемыми, в том числе, и гормоном D).
2) желудочный рефлюкс
3) плохая желудочная мотильность
4) камни в желчном пузыре
5) диабет
6) запоры
7) сокращение численности полезных бактерий кишечника
8) рак толстой кишки.
Все аутоиммунные заболевания были так же эпидемиологически связаны в исследованиях с
дефицитом гормона D.
Почему гормон D был изначально назван витамином?
Изначально были открыты похожие на гормон D вещества (D1 и D2) в ходе исследований нутриентов, дефициты которых вызывали остеопороз (хрупкие и слабые кости).
Исследования проводились на крысах. Первые вещества, которые устраняли остеопороз у крыс были найдены в грибках на зерновых и были названы витамином D1 и витамином D2, поскольку могли быть получены из пищи.
Слово «витамин» фактически означает, что это вещество жизненно необходимо организму для полноценного функционирования и он не может сам его произвести, поэтому, оно должно поступать из пищи.
Проблема в том, что крысы — ночные животные, и для того, чтобы какому-то виду стать «ночным», вначале у него должны эволюционировать рецепторы к гормону D3 таким образом, чтобы они стали способны использовать другие, структурно похожие на гормон D3 вещества и при этом бы находились в пище.
Человек же, как дневной вид, производит на поверхности кожи только D3 и этот гормон структурно отличается от D2 и D1. В последствии разница между гормоном D3 и витаминами D1 и D2 стала очевидной, но за D3 закрепилось название «витамин». Гормон D — ЭТО НЕ ВИТАМИН!!
Это такой же гормон, как и тестостерон, инсулин, гормоны щитовидки или кортизол. Как и любой другой гормон, он оказывает влияние на все органы и системы и для оптимального функционирования организма уровни гормона D , как и уровни любого другого гормона, должны быть здоровыми! (60-80 нг\мл).
Причины дефицита и его распространённость
Глобальная распространённость дефицита гормона (витамина) D. Зеленый столбец — уровни
ниже 20 нг\мл. Синий столбец — уровни ниже 30 нг\мл. Оптимальные уровни по мнению экспертов 60-80 нг\мл. Как видно из диаграммы, большинство стран умеренных климатических широт имеют повальный дефицит гормона D.
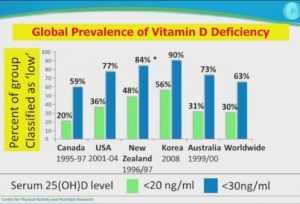
Причины такой распространённости дефицита очень просты:
1) гормон D вырабатывается только летом (+ немного в конце весны и начале осени) под прямыми УФ-B лучами , приблизительно с 10 утра до 15 дня. Если ваша тень короче вашего роста, вы практически не вырабатываете гормон D. Зимой вы не производите гормон D, а только тратите то, что удалось накопить за лето\осень.
2) он вырабатывается только на той поверхности кожи, на которую падают УФ-B лучи. Открытое лицо и руки не имеют достаточной площади поверхности для выработки адекватных уровней гормона D. В идеале нужно купать в солнечных лучах и торс и ноги, а они обычно спрятаны под одеждой.
3) c изобретением кондиционеров даже летом люди стали прятаться в помещениях от жары, недополучая солнечных лучей.
4) даже если вы находитесь голым под прямыми лучами с 10 утра до 15 дня, но спрятаны от солнца за стеклом в автомобиле или офисе, вы не производите гормон D.
5) Использование защитных кремов от загара усугубляет ситуацию, т.к. они блокируют какую-то часть УФ-B.
6) Люди с тёмным цветом кожи производят в 6-8 раз меньше гормона D за единицу времени под солнцем, чем люди со светлой кожей.
Ультрафиолетовое излучение, в избытке, повреждает днк кожи и вызывает рак. В ходе эволюции человек научился вырабатывать защитную от УФ плёнку — меланин. Именно выработка меланина в ответ на длительное пребывание на солнце даёт вам загар. Меланин эффективно блокирует некоторую часть ультрафиолета, защищая от рака кожи.
Проблема в том, что какое-то количество ультрафиолета B мы обязаны получать для производства гормона D. Меланин делает вашу кожу тёмной и по её врождённому цвету можно легко отличать людей с низкой выработкой меланина (светлокожие) и людей с высокой (более тёмные цвета кожи). Пока наши далёкие темнокожие предки жили на экваторе с голым торсом весь день, они были одновременно и защищены от избытка ультрафиолетового излучения и производили адекватные уровни гормона D. По мере продвижения на север среднегодовое количество УФ-B снижалось и, разумеется, снижалась и выработка гормона D. Естественный отбор стал благоприятствовать индивидумам с низким уровнем меланина (светлокожим), поскольку меньшее кол-во меланина блокировало меньше УФ-B и позволяло производить больше гормона D. Поэтому все северные народы имеют светлый цвет кожи. Светлокожие люди со слабой выработкой меланина (плохо формир рак кожи. А темнокожие, иммигрирующие в северные страны, имеют высокую статистику остеопорозов, рахитов и других заболеваний, вызванных дефицитом гормона D.
Тестирование и оптимальные значения
Единственный информативный тест для оценки запасов гормона D в организме — «25(OH) Витамин Д». Очень важно не сдавать «1,25(OH)» , потому что это другой тест и его не используют для оценки статуса гормона D.
Плохие новости заключаются в том, что тест на уровень гормона D — один из самых дорогих. Его стоимость будет около 50-60$. Можно ли обойтись без теста? Да, если принимать безопасную и эффективную дозу гормона D в сутки. По мнению экспертов , она составляет 5000-10 000 ед в сутки. Токсичность витамина D в исследованиях проявляется , когда используются дозировки от 30 000 ед в сутки и на протяжении месяцев. Более подробно я расскажу об этом ниже.
Несмотря на референсный диапазон 30-100 нг\мл, оптимальные значения гормона D по мнению экспертов это 60-80 нг\мл (или 150-200 нмоль\л). На эту тему есть отличный ролик от Майкла Грегера, основателя сайта nutritionfacts.org , где он приводит исследование 2015 года о корреляции уровня гормона D и различных болезней. Этот график выглядит следующим образом:
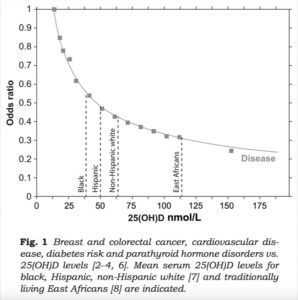
На графике уровень D измеряется в нмоль\л (чтобы получить нг\мл, нужно разделить на 2.5). Из него отчётливо видно, что более высокие уровни гормона D 150-200 нмоль\л или 60-80 нг\мл коррелируют с наименьшим уровнем болезней.
Невролог Сташа Гоминак , которая специализируется на нормализации сна у пациентов с его
расстройствами, так же считает диапазон 60-80 нг\мл оптимальным. По её словам, гормон D ниже 60 нг\мл способен давать нарушения сна, ровно также (!!) , как и его избыток выше 80 нг\мл.
Группа американских врачей, изучающих гормон D, рекомендуют уровень 50-80 нг\мл. Дженни Боусорп, автор лучшего ресурса интернета по здоровью щитовидной железы, изучила массу источников касательно оптимальных уровней гормона D и рекомендует диапазон 60-80 нг\мл.
В стандартном референсном диапазоне дана рекомендация 30-100 нг\мл и цифра 30 введена для предотвращения остеопороза или рахита, но не учитывает ряд других расстройств в организме, вызванных низким уровнем гормона D, таких как нарушение сна, скорости метаболизма, уровня тестостерона и так далее.
Я рекомендую всем придерживаться уровня 60-80 нг\мл.
Дозировки, нутриенты-компаньоны
Если вы почитаете интернет, вы будете часто натыкаться на рекомендации «безопасной и эффективной суточной нормы» от 400 до 800 МЕ. Эти крошечные дозы берут свои корни от американской FDA (Food and drug administr системы и так далее). Stasha Gominak считает, что поскольку витамин D — это гормон, а не витамин, FDA вообще не уполномочено устанавливать его суточную норму.
Вы будете встречать много разных рекомендаций касательно эффективной суточной дозы, начиная от 400 МЕ до 10 000 МЕ и сам подобный подход «всем одинаковую безопасную дозу» целиком ошибочен, потому что люди проживают в разных климатических поясах, имеют разный цвет кожи (самые светлые вырабатывают гормон D в 8-10 раз быстрее, чем самые тёмные), проводят разное количество времени под прямыми солнечными лучами, необходимость в гормоне D сильно зависит от времени года: летом его можно принимать меньше, а зимой нужно больше. Самый разумный и безопасный подход — стартовать с дозировки 5000 или 10 000 ед в день, через 3 месяца пересдать анализы и решить, нужно ли вам поднимать дозу. Мы ориентируемся на оптимальный диапазон 60-80 нг\мл.
Группа врачей, детально изучающих гормон D, рекомендуют дозировку в 5000 МЕ в день и 10 000 МЕ по их мнению является безопасным максимумом для взрослых людей. Младенцам рекомендуют 1000 МЕ в день и безопасный максимум в 2000 МЕ. Детям они рекомендуют по 1000 МЕ в день на каждые 11 кг (25 фунтов) веса с безопасным максимумом 2000 МЕ на каждые 11 кг веса.
10 000 ед. в день могут показаться большой дозировкой, но необходимо помнить, что в яркий солнечный день обнажённое тело человека производит около 10 000- 25 000 ед. D3 в день.
Я ещё раз повторюсь, что если вам позволяют финансы, то есть смысл пересдать витамин D через 3 месяца и при необходимости повысить дозировку. Если нет, то я рекомендую дозы 5000-10000 ед в день. Зимой точно не меньше 10 000 ед, а летом можно спуститься на 5000 (если вы мало бываете на солнце) или исключить приём полностью, если вы часто бываете на солнце с оголённым телом.
Токсичность от приёма витамина D3, главным симптомом которого является гиперкальциемия, наблюдается только от дозировок в 30 000+ ед в день , принимаемых на протяжении 3-х месяцев.
D3 является единственной формой гормона D, который следует использовать человеку. А не D2 или D1.
Приём гормона D ускоряет расход витамина К2 и если он окажется в глубоком дефиците, это может привести к ряду проблем, вызванных отложением кальция в ненужных местах.
Многие эксперты считают, что токсичность витамина D3 в действительности является следствием дефицита К2, потому что симптомы обоих совпадают. Основная задача витамина К2 — распределять кальций по зубам и костям, и не позволять ему откладываться в артериях. Рекомендуемая дозировка К2 — 200 мкг в сутки на каждые 10 000 витамина D3.
Приём гормона D также ускоряет расход витаминов группы Б. Сташа Гоминак советует всем принимающим витамин D принимать комплекс витаминов группы Б по 50 мг каждого (они обычно называются B-complex собой, поэтому, если вы принимаете один, то обязаны принимать и остальные). Исключение составляет только витамин Б12.
В числе нутриентов-компаньонов к витамину D часто упоминают магний, цинк, борон и витамин А. Приём порошкового цитрата магния я считаю обязательным для всех гипотиреозников, потому что этот важнейший микроэлемент в глубоком дефиците у большинства людей.
Принимать гормон D желательно с едой и в первой половине дня, т.к. приём D3 подавляет выработку мелатонина.
О.А. Громова — Оценка обеспеченности витамином D. Коррекция.
опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь.
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
econet.ru
Гормон D — Хроническая усталость
В этом разделе речь пойдёт о гормоне, дефицит которого не даст вам избавиться от гипотиреоза и хронической усталости. В разной степени, он имеется у большинства людей и является самым распространённым гормональным дефицитом на планете. Речь идёт о гормоне солнечного света — гормоне D, который при открытии ошибочно был назван витамином.
Гормон D является стероидным гормоном и производится из холестерина на поверхности нашей кожи под воздействием только прямых ультрафиолетовых лучей типа B (УФ-B) преимущественно летом и в начале осени. Причем не в абы какое время, а только с 10ти утра до 15ти дня, когда солнечные лучи прямые. Эксперты считают, что если ваша тень длиннее вашего роста, то вы практически не синтезируете гормон D. Человеческий организм вырабатывает 10 000-25000 ед. гормона D в летний день под солнцем за время, меньшее, чем время сгорания. Стекло блокирует 99% ультрафиолетового B излучения, поэтому даже если вы сидите прямо у окна в солнечный день и на вас попадают лучи, вы не производите никакого гормона D.
Почему почти каждый вид производит этот гормон? Почему он производится именно под воздействием ультрафиолетового B излучения, а не ультрафиолетового А или инфракрасного? Выясняется, что УФ-B излучение — единственное, которое присутствует летом и отсутствует зимой (из-за наклонной оси вращения планеты). Этот гормон подстраивает метаболизм под два существенно различных состояния погоды и , следовательно, доступности пищи. Летом еда в изобилии, соответственно организм больше тратит калорий и меньше запасает (больше энергии, бодрости, мы меньше спим, сильнее либидо и т.д.), а зимой всё ровно наоборот. Далёким предкам каждого из нас приходилось ежегодно иметь дело, услово говоря, с 6-ю месяцами лета и 6ью месяцами зимы.
Все виды на планете производят этот гормон: млекопитающие, птицы, рептилии, рыбы, насекомые и т.д. Ровно как и мы, они прозводят его на поверхности кожи под воздействием ультрафиолетового B излучения. Исключения составляют только ночные виды животных.
Функции и симптомы дефицита.
Рецепторы к гормону D найдены по всему телу: в пищеварительном тракте, яичниках, тестикулах, фаллопиевых трубах, в зубах, в слюнных железах, в клетках поджелудочной(производящих инсулин), в клетках желудка, производящих соляную кислоту и т.д. Под уровень гормона D адаптируются эстрогены и тестостерон : в сентябре гормон D на пике и это оптимальное время для зачатия для наших предков. Гормоны щитовидки адаптируют свой метаболизм под уровень гормона D. Когда он высок, уровни клеточной энергии также увеличиваются.
Исследователям известно что «лечение гормонами щитовидной железы не оптимально и может не работать, если вы не имеете адекватные уровни гормона D для выполнения ключевого метаболического шага, который происходит в том месте, где гормоны ЩЖ в действительности работают — в клеточном ядре. Гормон D должен присутствовать в достаточном количестве в клетке, чтобы гормоны щитовидки могли повлиять на эту клетку. Поэтому гормон D так критически важен.» Ссылка.
Достаток гормона D необходим для исправной абсорбции и утилизации кальция в органимзе. Я встречал мнения специалистов, что в большинстве случаев проблемы, якобы вызванные дефицитом кальция (остеопороз, плохие зубы) в действительности вызваны дефицитами гормона D и витамина К2.
Гормон D взаимодействует с около 2727 генов из 25 000 у человека. Его достаток крайне важен для поддержания полноценного сна.
Симптомы дефицита гормона D крайне разнообразны и чаще всего включают пониженные уровни энергии и слабый иммунитет. У людей с крайним дефицитом могут развиваться боли в теле(фибромиалгия). У некоторых, кроме низких уровней энергии, могут отсутствовать другие симптомы. Более расширенный список симптомов:
1) Пониженные уровни энергии и ослабленный иммунитет
2) Нарушения сна
3) хрупкие кости и зубы, легко подверженные разрушению
4) Пониженный тестостерон и пониженное либидо (дефицит гормона D доказано вызывает дефицит тестостерона)
5) Мышечная слабость
6) Инсулинорезистентность. В особо запущенных случаях и её конечная остановка — диабет второго типа.
7) Псориаз
8) Мышечные боли и боли в костях неизвестного происхождения (часто диагностируемые как фибромиалгия)
9) Плохая заживляемость ран и травм
10) недовыработка соляной кислоты
Состояния, эпидемиологически связанные с дефицитом гормона D: 1) высокое давление 2) высокий холестерин 3) сердечная аритмия 4) сердечные приступы, атеросклероз 5) инфаркт 6) ожирение 7) проблемы с памятью 8) депрессия 9) необъяснимые боли в теле (фибромиалгия).
Расстройства пищеварительного тракта, эпидемиологически связанных с дефицитом гормона D: 1) дефицит Б12 (которому для абсорбции нужен адекватный уровень соляной кислоты, которая производится париетальными клетками, стимулируемыми, в том числе, и гормоном D). 2) желудочный рефлюкс 3) плохая желудочная мотильность 4) камни в желчном пузыре 5) диабет 6) запоры 7) сокращение численности полезных бактерий кишечника 8) рак толстой кишки.
Все аутоиммунные заболевания были так же эпидемиологически связаны в исследованиях с дефицитом гормона D.
Почему гормон D был изначально назван витамином?
Изначально были открыты похожие на гормон D вещества (D1 и D2) в ходе исследований нутриентов, дефициты которых вызывали остеопороз (хрупкие и слабые кости). Исследования проводились на крысах. Первые вещества, которые устраняли остеопороз у крыс были найдены в грибках на зерновых и были названы витамином D1 и витамином D2, поскольку могли быть получены из пищи. Слово «витамин» фактически означает, что это вещество жизненно необходимо организму для полноценного функционирования и он не может сам его произвести, поэтому, оно должно поступать из пищи. Проблема в том, что крысы — ночные животные, и для того, чтобы какому-то виду стать «ночным», вначале у него должны эволюционировать рецепторы к гормону D3 таким образом, чтобы они стали способны использовать другие, структурно похожие на гормон D3 вещества и при этом бы находились в пище. Человек же , как дневной вид, производит на поверхности кожи только D3 и этот гормон структурно отличается от D2 и D1. В последствии разница между гормоном D3 и витаминами D1 и D2 стала очевидной, но за D3 закрепилось название «витамин». Гормон D — ЭТО НЕ ВИТАМИН !! Это такой же гормон, как и тестостерон, инсулин, гормоны щитовидки или кортизол. Как и любой другой гормон, он оказывает влияние на все органы и системы и для оптимального функционирования организма уровни гормона D , как и уровни любого другого гормона, должны быть здоровыми! (60-80 нг\мл).
Причины дефицита и его распространённость.
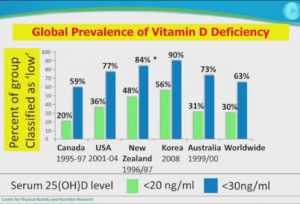
Глобальная распространённость дефицита гормона (витамина) D. Зеленый столбец — уровни ниже 20 нг\мл. Синий столбец — уровни ниже 30 нг\мл. Оптимальные уровни по мнению экспертов 60-80 нг\мл. Как видно из диаграммы, большинство стран умеренных климатических широт имеют повальный дефицит гормона D.
Причины такой распространённости дефицита очень просты :
1) гормон D вырабатывается только летом (+ немного в конце весны и начале осени) под прямыми УФ-B лучами , приблизительно с 10 утра до 15 дня. Если ваша тень короче вашего роста, вы практически не вырабатываете гормон D. Зимой вы не производите гормон D, а только тратите то, что удалось накопить за лето\осень.
2) он вырабатывается только на той поверхности кожи, на которую падают УФ-B лучи. Открытое лицо и руки не имеют достаточной площади поверхности для выработки адекватных уровней гормона D. В идеале нужно купать в солнечных лучах и торс и ноги, а они обычно спрятаны под одеждой.
3) c изобретением кондиционеров даже летом люди стали прятаться в помещениях от жары, недополучая солнечных лучей.
4) даже если вы находитесь голым под прямыми лучами с 10 утра до 15 дня, но спрятаны от солнца за стеклом в автомобиле или офисе, вы не производите гормон D.
5) Использование защитных кремов от загара усугубляет ситуацию, т.к. они блокируют какую-то часть УФ-B.
6) Люди с тёмным цветом кожи производят в 6-8 раз меньше гормона D за единицу времени под солнцем, чем люди со светлой кожей.
Ультрафиолетовое излучение, в избытке, повреждает днк кожи и вызывает рак. В ходе эволюции человек научился вырабатывать защитную от УФ плёнку — меланин. Именно выработка меланина в ответ на длительное пребывание на солнце даёт вам загар. Меланин эффективно блокирует некоторую часть ультрафиолета, защищая от рака кожи. Проблема в том, что какое-то количество ультрафиолета B мы обязаны получать для производства гормона D. Меланин делает вашу кожу тёмной и по её врождённому цвету можно легко отличать людей с низкой выработкой меланина(светлокожие) и людей с высокой(более тёмные цвета кожи). Пока наши далёкие темнокожие предки жили на экваторе с голым торсом весь день, они были одновременно и защищены от избытка ультрафиолетового излучения и производили адекватные уровни гормона D. По мере продвижения на север среднегодовое количество УФ-B снижалось и , разумеется, снижалась и выработка гормона D. Естественный отбор стал благоприятствовать индивидумам с низким уровнем меланина (светлокожим), поскольку меньшее кол-во меланина блокировало меньше УФ-B и позволяло производить больше гормона D. Поэтому все северные народы имеют светлый цвет кожи. Светлокожие люди со слабой выработкой меланина (плохо формирующийся загар), мигрирующие в экваториальные страны имеют высокие шансы получить рак кожи. А темнокожие, иммигрирующие в северные страны, имеют высокую статистику остеопорозов, рахитов и других заболеваний, вызванных дефицитом гормона D.
Тестирование и оптимальные значения.
Единственный информативный тест для оценки запасов гормона D в организме — «25(OH) Витамин Д». Очень важно не сдавать «1,25(OH)» , потому что это другой тест и его не используют для оценки статуса гормона D.
Плохие новости заключатся в том, что тест на уровень гормона D — один из самых дорогих. Его стоимость будет около 50-60$. Можно ли обойтись без теста? Да, если принимать безопасную и эффективную дозу гормона D в сутки. По мнению экспертов , она составляет 5000-10 000 ед в сутки. Токсичность витамина D в исследованиях проявляется , когда используются дозировки от 30 000 ед в сутки и на протяжении месяцев. Более подробно я расскажу об этом ниже.
Несмотря на референсный диапазон 30-100 нг\мл, оптимальные значения гормона D по мнению экспертов это 60-80 нг\мл (или 150-200 нмоль\л). На эту тему есть отличный ролик от Майкла Грегера, основателя сайта nutritionfacts.org , где он приводит исследование 2015 года о корреляции уровня гормона D и различных болезней. Этот график представлен на 3:20 минуте и выглядит следующим образом:
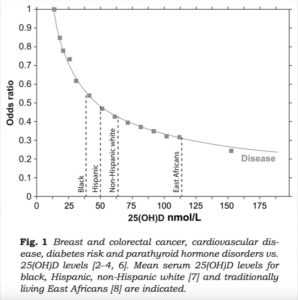
На графике уровень D измеряется в нмоль\л (чтобы получить нг\мл, нужно разделить на 2.5). Из него отчётливо видно, что более высокие уровни гормона D 150-200 нмоль\л или 60-80 нг\мл коррелируют с наименьшим уровнем болезней.
Невролог Сташа Гоминак , которая специализируется на нормализации сна у пациентов с его расстройствами, так же считает диапазон 60-80 нг\мл оптимальным. По её словам, гормон D ниже 60 нг\мл способен давать нарушения сна, ровно также (!!) , как и его избыток выше 80 нг\мл !! На её сайте http://drgominak.com/ есть много интересной информации о гормоне D и его взаимосвязи со сном. На youtube.com также есть 3 записи её лекций: «Как починить ваш сон«, вторая и третья.
Группа американских врачей, изучающих гормон D , на своём сайте https://www.vitamindcouncil.org/ рекомендуют уровень 50-80 нг\мл.
Дженни Боусорп, автор лучшего ресурса интернета по здоровью щитовидной железы stopthethyroidmadness.com, изучила массу источников касательно оптимальных уровней гормона D и рекомендует диапазон 60-80 нг\мл. Ссылка .
В стандартном референсном диапазоне дана рекомендация 30-100 нг\мл и цифра 30 введена для предотвращения остеопороза или рахита , но не учитывает ряд других расстройств в организме, вызванных низким уровнем гормона D, таких как нарушение сна, скорости метаболизма, уровня тестостерона и так далее.
Я рекомендую всем придерживаться уровня 60-80 нг\мл.
Дозировки, нутриенты-компаньоны.
Если вы почитаете интернет, вы будете часто натыкаться на рекомендации «безопасной и эффективной суточной нормы» от 400 до 800 МЕ. Эти крошечные дозы берут свои корни от американской FDA (Food and drug administration), которая ввела такие дозировки исключительно для предотвращения рахита, остеопороза и других болезней, вызванных дефицитом кальция. Эти дозировки не учитывают предотвращение других симптомов, таких как уровень энергии ниже «задуманного» эволюцией, менее глубокий и восстанавливающий сон, ослабление иммунной системы и так далее. Stasha Gominak считает, что поскольку витамин D — это гормон, а не витамин, FDA вообще не уполномочено устанавливать его суточную норму. Вы будете встречать много разных рекомендаций касательно эффективной суточной дозы, начиная от 400 МЕ до 10 000 МЕ и сам подобный подход «всем одинаковую безопасную дозу» целиком ошибочен, потому что люди проживают в разных климатических поясах, имеют разный цвет кожи (самые светлые вырабатывают гормон D в 8-10 раз быстрее, чем самые тёмные), проводят разное количество времени под прямыми солнечными лучами, необходимость в гормоне D сильно зависит от времени года: летом его можно принимать меньше, а зимой нужно больше. Самый разумный и безопасный подход — стартовать с дозировки 5000 или 10 000 ед в день, через 3 месяца пересдать анализы и решить, нужно ли вам поднимать дозу. Мы ориентируемся на оптимальный диапазон 60-80 нг\мл.
Vitamindcouncil.org — группа врачей, детально изучающих гормон D, рекомендуют дозировку в 5000 МЕ в день и 10 000 МЕ по их мнению является безопасным максимумом для взрослых людей. Младенцам рекомендуют 1000 МЕ в день и безопасный максимум в 2000 МЕ. Детям они рекомендуют по 1000 МЕ в день на каждые 11 кг (25 фунтов) веса с безопасным максимумом 2000 МЕ на каждые 11 кг веса.
10 000 ед. в день могут показаться большой дозировкой, но необходимо помнить, что в яркий солнечный день обнажённое тело человека производит около 10 000- 25 000 ед. D3 в день.
Я ещё раз повторюсь, что если вам позволяют финансы, то есть смысл пересдать витамин D через 3 месяца и при необходимости повысить дозировку. Если нет, то я рекомендую дозы 5000-10000 ед в день. Зимой точно не меньше 10 000 ед, а летом можно спуститься на 5000 (если вы мало бываете на солнце) или исключить приём полностью, если вы часто бываете на солнце с оголённым телом.
Токсичность от приёма витамина D3, главным симптомом которого является гиперкальциемия, наблюдается только от дозировок в 30 000+ ед в день , принимаемых на протяжении 3ёх месяцев.
D3 является единственной формой гормона D, который следует использовать человеку. А не D2 или D1.
Приём гормона D ускоряет расход витамина К2 и если он окажется в глубоком дефиците, это может привести к ряду проблем, вызванных отложением кальция в ненужных местах. Многие эксперты считают, что токсичность витамина D3 в действительности является следствием дефицита К2, потому что симптомы обоих совпадают. Основная задача витамина К2 — распределять кальций по зубам и костям, и не позволять ему откладываться в артериях. Рекомендуемая дозировка К2 — 200 мкг в сутки на каждые 10 000 витамина D3.
Приём гормона D также ускоряет расход витаминов группы Б. Сташа Гоминак советует всем принимающим витамин D принимать комплекс витаминов группы Б по 50 мг каждого (они обычно называются B-complex 50 или 100). Работа витаминов группы Б крайне взаимосвязана между собой, поэтому , если вы принимаете один, то обязаны принимать и остальные. Исключение составляет только витамин Б12.
В числе нутриентов-компаньонов к витамину D часто упоминают магний, цинк, борон и витамин А. Приём порошкового цитрата магния я считаю обязательным для всех гипотиреозников, потому что этот важнейший микроэлемент в глубоком дефиците у большинства людей.
Принимать гормон D желательно с едой и в первой половине дня, т.к. приём D3 подавляет выработку мелатонина.
Рекомендуемые бренды.
Лично я использую 10 000 ед в день витамина D3 от Healthy Origins вместе с одной таблеткой витамина К2+К1 от Life Extention, потому что их цены намного дешевле аптечных и о них имеются хорошие отзывы. Ниже я приведу реферальные ссылки на них и обычные. Реферальные (пригласительные) означают, что за их рекламу iherb.com будет начислять мне бонусные кредиты, на которые потом можно покупать их товары. А самим клиентам, прошедшим по ссылке, они предоставят скидку в 5% на следующий заказ. Реферальные ссылки приносят прямую выгоду человеку, который вам их даёт, в случае покупки вами товаров. Это автоматически означает, что встретив реферальную ссылку вы ОБЯЗАНЫ критически оценивать всю информацию о товаре (и перепроверять по другим источникам), потому что наличие реферальной ссылки в разы увеличивает вероятность нарваться на «впаривание» каких-то мусорных добавок, которые вам не нужны в принципе. Никто из вас не может достоверно знать, рекомендую ли я приём витамина D «от чистого сердца», или же исключительно пытаюсь заработать на вашем гипотиреозе.
Я не имею абсолютно ничего против реферальных ссылок, потому что вы фактически выполняете работу рекламного отдела за айхерб и в праве требовать от них какие-то бонусы. Но обязательным является соблюдение двух важнейших условий: 1) и сами товары, и сайт-продавец должны рекомендоваться абсолютно бескорыстно 2) вы обязаны уведомить свою аудиторию о том, что ссылка является реферальной. А иначе это называется пассивный обман (умышленное замалчивание важной информации, способной повлиять на решение человека).
Для меня монетизация своего сайта через рекламу хороших витаминов\минералов является одним из способов превратить работу над развитием сайта из убыточной в прибыльную. Я лично закупаюсь на айхербе уже много лет, по той очень простой причине, что у них самые дешевые цены на товары и доставку.
Реферальные ссылки :
10 000 ед. D3, 360 капсул
Комплекс 200 мкг К2+ 1500 мкг К1
Обычные ссылки :
Витамин D3 — https://ru.iherb.com/pr/Healthy-Origins-Vitamin-D3-10-000-IU-360-Softgels/21298
Комплекс К2+ К1 https://ru.iherb.com/pr/Life-Extension-Super-K-With-Advanced-K2-Complex-90-Softgel/66835
Хорошие источники по гормону D.
О.А. Громова — Оценка обеспеченности витамином D. Коррекция.
Потрясающая статья о лечении аутоиммунных заболеваний с помощью высоких доз гормона D.
Многие источники англоязычные и если вы плохо владетее языком, советую читать с помощью гугл-переводчика. Нужно вставить в него ссылку на сайт, который вы хотите перевести, выбрать направление перевода и нажать «перевести».
https://www.vitamindcouncil.org/ — группа врачей, изучающих гормон D .
Сайт невролога Сташи Гоминак. На нём есть много общей информации о гормоне D и о его роли в поддержании здорового сна.
Раздел о гормоне D на самом информативном сайте о гипотиреозе stopthethyroidmadness.com
Если Вы способны воспринимать английскую речь, то на youtube.com есть масса лекций о витамине\гормоне D от различных врачей.
xn--80aanlliihhlpcdkejz4b9g4b.xn--p1ai
Витамин Д или гормон Д? Разбираемся во всех тонкостях и толстостях

Витамин Д последний из серии жирорастворимых витаминов.
Читайте также о витамине А, витамине Е, витамине К.
Витамин Д это название не одно вещества, а группа сходных форм в которую входят Д1, Д2,Д3, Д4, Д5. Не буду утомлять вас их названиями.
Самыми известными являются Д2 – эргокальциферол (образуется из растительной пищи), Д3 – холекальциферол (образуется из животной пищи).
На сегодняшний день ученые и врачи называют его уже не витамин Д, а гормон Д. Потому что он оказывает действие на наш организм подобно гормонам.
Так что можете смело называть его гормон Д!
Формы витамина D для покупки на Айхербе (Iherb.com)
Функции как гормона (влияние на системы и органы)
— защитная
— отбор клеток (здоровых от опухолевых)
— обмен веществ
— репродуктивная
— иммунная система
— сердечно-сосудистая
— печень, почки
— ЖКТ
— поджелудочная железа
— нервная и мышечная системы

Люди с дефицитом витамина Д
Кто же может попасть в группу людей с изначально низким показателем
— те, кто живет на Севере и северных широтах
— имеющие темный цвет кожи
— пользователи солнцезащитных кремов
— постоянно пребывающие в помещениях
— носящие закрытую одежду
— люди, имеющие ожирение
— сидящие на монодиетах или альтернативном питании
— принимающие оральные контрацептивы
— дети, чьи матери имели низкий уровень витамина Д
— недоношенные детки
— дети находящиеся длительное время на грудном вскармливании (груднички)
— пожилой возраст

Что мешает усвоению
— проблемы с ЖКТ, а именно проблемы с всасыванием в кишечнике и нарушением его функций
— целиакия (непереносимость глютена)
— нарушенная функция поджелудочной железы
— заболевания печени или почек в хронической стадии
— прием некоторых препаратов
Имейте в виду даже если у вас абсолютно здоровый ЖКТ только 50 процентов гормона Д усвоится. У среднестатистического человека процент усвоения 20 или 30.
Таблица в каких продуктах содержится
| Продукты | Содержание в 100 гр. в МЕ |
|---|---|
| Рыбный жир | 8500 |
| Печень трески | 6000 |
| Сельдь атлантическая | 1400 |
| Шпроты в масле | 1200 |
| Макрель | 400 |
| Лосось | 300 |
| Масло сливочное | 20-140 |
| Печень птицы | 55 |
| Сметана | 50 |
| Печень говяжья | 45 |
| Желток яйца | 25-45 |
| Орехи | 120 |
| Яйцо куриное цельное | 100 |
| Сыр твердый | 15 |
| Кукурузное масло | 9 |
| Молоко | 4 |
Дозировки таблица по возрастам
| Возраст | Рекомендуемая суточная норма витамина Д в МЕ | Безопасный верхний прредел витамрна Д в МЕ |
|---|---|---|
| 0 — 12 месяцев | 400 | 1000 — 1500 |
| 1 — 13 лет | 600 | 2500 — 4000 |
| 14 — 18 лет | 600 | 4000 |
| 19 — 70 лет | 600 | 4000 |
| 71 год и старше | 800 | 4000 |
| Беременные и кормящие | 600 | 4000 |
Это официальный цифры по профилактике. Но мы все имеем очень низкий уровень, даже люди, постоянно проживающие в солнечных краях, грешат этим. Летом, если вы не попадает в определенное время под солнечные лучи, у вас тоже под кожей не образуется данный витамин.
Поэтому нормы или дозы о которых говорят ученые несколько другие:
Дети от 0 — 1 года 2000 МЕ
От 1 – 18 лет 4000 МЕ
От 19 – до конца жизни 10000 МЕ
Нет такой категории людей для кого он наиболее важен, и детям, и женщинам, и мужчинам, и пожилым людям он жизненно необходим. Единственно можно сказать, что именно беременные женщины несут ответственность не только за себя, но и за своего ребенка, поэтому они должны обратить на этот витамин пристальное снимание. Недостаток его у новорожденных детей закладывает толчок к таким заболеваниям как сахарный диабет, ожирение, высокое давление.
Для поднятия низкого уровня витамина Д мало пить профилактическую дозу. Нужна лечебная. Но с ее назначением к врачу после сдачи анализа (читайте чуть ниже)!
Для лечения дозы должны быть совсем другие, гораздо более высокие. Их надо подбирать индивидуально и параллельно сдавать анализы.
Анализ на витамин Д
Проверить понижен ли гормон Д или нормальный поможет анализ.
Комплексная оценка витамина Д (кровь): 25-ОН D2 (25-гидроксиэргокальциферол) и 25-ОН D3 (25-гидроксихолекальциферол) РАЗДЕЛЬНО.
Какие значения будут нормой:
1,25 дигидроксихолекальциферол: 16 — 65 нг/мл.
25-гидроксихолекальциферол: 14 — 60 нг/мл.
По анализам суммарный результат должен быть 50 и выше нг/мл, если меньше 30, то у вас вырастает риск различных заболеваний, в том числе онкологии. Норма витамина Д для того, чтобы быть здоровым от 80 и выше нг/мл.
В чем содержится
Бывает в каплях, как в масляных, так и водная форма, а также таблетках, желатиновых капсулах различной дозировки.
Водный раствор гормона Д усваивается лучше, чем масляный. Поэтому он его чаще используют у детей, которые имеют еще не сформированный желудочно-кишечный тракт с точки зрения желчных кислот и ферментов поджелудочной железы.

Недостаток (нехватка)
То есть какие заболевания могут быть спровоцированы нехваткой витамина Д или какие системы организма человека и органы будут страдать.
— Ожирение
— Сахарный диабет 1-го и 2-го типа
— Сердечно-сосудистая система
— Репродуктивная
— Замедление роста
— Остеопороз (потеря костной массы)
— Саркопения (потеря мышечной массы в пожилом возрасте)
— Онкология любых органов и тканей
— Нервно-мышечные
— Туберкулез
— Гингивит
— Артериальная гипертензия (повышенное давление)
— Метаболический синдром
— Воспалительные заболевания кишечника
— Рассеянный склероз
— Болезнь Альцгеймера
— Атеросклероз
Синергисты (усиливают действие и работают вместе)
Витамины А, В2, В6, В9 (фолиевая кислота) В12, С, К1+К2, Е, РР
Омега 3 (ЭГК, ДГК)
Антагонисты (ослабляют или блокируют действие)
— Статины
— Кортикостероиды
Эффекты от приема
Самый главный эффект или действие от витамина Д – это, что является мощнейшим профилактическим средством онкозаболеваний. Большие его дозы не дают клеткам перерождаться в раковые.
— Защита от инсулинорезистентности
— Снижает воспалительные процессы в организме
— Снижает резистентность к инсулину
— Повышает уровень кальция внутри клеток
— Снимает мышечные боли и слабость
— Обмен кальция
— Синтез паратгормона
— Кальциево-фосфатный обмен в почках
— Регулирует уровень и качество остеобластов и остеокластов
— Анальгезирующий
— Антидепрессивный
Передозировка
Допустить передозировку очень трудно. Исследования, которые проводились в этой области установили отрицательное действие при огромнейших дозах в 1500000 МЕ в сутки.
Но, если вы считаете, что виновником вашего плохого самочувствия является витамин Д, отмените его на некоторое время.
**********************************************************************
Дорогие читатели! Благодарю вас за проявленный интерес к моему блогу. Я безвозмездно делюсь с вами ценными знаниями и буду очень признательна и благодарна, если вы расскажете об этой статье в любимых социальных сетях или порекомендуете к прочтению своим близким и друзьям.
Или просто отправьте статью или ссылку тем, кому это может помочь или быть интересным!
Может, вам нужна индивидуальная консультация? Подробности читайте тут.
Или тут!
Понравилась эта статья? Подпишитесь на новости сайта (форма подписки ниже), чтобы не потерять сайт из поля зрения. Я есть во многих социальных сетях (ссылки в правой колонке, если вы читаете с телефона – ссылки внизу страницы)
До связи на страницах сайта timoshenkoblog.ru
**********************************************************************
********************************************************************
timoshenkoblog.ru
Витамин D как новый стероидный гормон и его значение для мужского здоровья uMEDp
В статье на основании последних научных данных и результатов собственных клинических исследований проанализированы проблемы мужского здоровья, обусловленные дефицитом витамина D, который, исходя из современных представлений, следует рассматривать как гормон D. Дефицит гормона D – новая неинфекционная эпидемия XXI века, и с патофизиологической точки зрения роль недостаточности гормона D в развитии мужского гипогонадизма, ожирения, инсулинорезистентности, сахарного диабета 2 типа, саркопении, депрессии доказана. Все перечисленные гормонально-метаболические проблемы достоверно повышают риск смерти в мужской популяции. Это означает, что дефицит/недостаточность гормона D негативно отражается на качестве и продолжительности жизни мужчин. Кроме того, доказана тесная патогенетическая связь между нарушениями метаболизма гормона D и некоторыми андрологическими заболеваниями (мужским бесплодием, хроническим простатитом и хронической болью, доброкачественной гиперплазией и раком предстательной железы). Следовательно, раннее выявление и своевременная коррекция дефицита/недостаточности гормона D у мужчин представляются весьма эффективной фармакотерапевтической стратегией для патогенетической профилактики и лечения гендерных мужских заболеваний, включая андрологические, поскольку современные стандартные методы не всегда приводят к эффективным результатам.
Рис. 1. Классические и неклассические эффекты витамина (гормона) D
Рис. 2. Взаимосвязь между плазменными уровнями 25(ОН)D и общего тестостерона у мужчин
Рис. 3. Предполагаемые механизмы антибактериальных эффектов метаболитов витамина (гормона) D
Рис. 4. Возможные механизмы влияния витамина D на анатомо-функциональное состояние пузырно-уретропростатического комплекса
Введение
Традиционные представления о витамине D связаны прежде всего с его ключевой ролью в фосфорно-кальциевом гомеостазе и влиянием на минеральную плотность костной ткани. Однако в отличие от других витаминов он не является витамином в классическом понимании этого термина, поскольку поступает в организм в неактивной форме и только за счет двухступенчатого метаболизма превращается в активную гормональную форму [1].
Витамин D оказывает разнообразные биологические эффекты благодаря взаимодействию со специфическими рецепторами, локализованными в ядрах клеток многих тканей и органов, что также отличает его от традиционных витаминов. Термин «витамин D» объединяет группу сходных по химическому строению форм витамина D, относящихся к классу сексостероидов, – D1, D2, D3, D4, D5. Только D3 рассматривают как истинный витамин D. Другие представители этой группы считаются его модифицированными производными [1].
В отличие от других витаминов к активной форме витамина D в клетках различных органов и тканей (головного мозга, предстательной и молочной желез, кишечника, иммунокомпетентных клеток) выявлены специфические рецепторы. Особенности метаболизма витамина D и наличие тканевых ядерных рецепторов к 1-альфа,25-ди- гидроксивитамину D3, называемых рецепторами к витамину D (vitamin D receptors – VDR), позволяют рассматривать витамин D как активный гормон, работающий в рамках эндокринной системы D-гормона. Функции этой системы заключаются в способности генерировать и модулировать биологические реакции более чем в 40 тканях-мишенях путем регуляции транскрипции генов (медленный геномный механизм) и быстрых негеномных молекулярно-клеточных реакций. При этом активными компонентами D-эндокринной системы являются лишь сам D-гормон и гидроксилирующие ферменты [2].
Биологическое действие витамина D опосредуется через специфические D-рецепторы, которые распределены в различных тканях [3, 4]. Витамин D связывается с ядерным D-рецептором, что способствует гетеродимеризации Х-рецепторов ретиноидов. Это в свою очередь приводит к связыванию витамина D с промоторными локусами генов-мишеней [5]. D-рецепторы также взаимодействуют с другими транскрипционными факторами, например белками и ко-активатором транскрипции и кальцийсвязывающими белками [6]. Это медленный геномный путь, который приводит к изменениям в транскрипции гена в течение нескольких часов и дней [7]. Другой путь взаимодействия с D-рецептором – быстрый негеномный, который реализуется на поверхности клетки и способствует более быстрому реагированию генов – в течение нескольких секунд и минут [8].
Витамин D как активный метаболический гормон D
Витамин D является жирорастворимым витамином, который естественным образом присутствует в ограниченном количестве продуктов питания. В организме человека он вырабатывается только при определенных условиях – при попадании ультрафиолетовых солнечных лучей на кожу.
Витамин D, образующийся под воздействием ультрафиолетовых солнечных лучей, получаемый из продуктов питания и в виде добавок к пище, биологически инертен. Для активации в организме он должен пройти два процесса гидроксилирования. Первый происходит в печени: витамин D преобразуется в 25-гидроксивитамин D – 25(OH)D, или кальцидиол. Второе гидроксилирование происходит преимущественно в почках, и его результатом является синтез физиологически активного 1,25-дигидроксивитамина D – 1,25(OH)2D, или кальцитриола [9].
Несмотря на то что роль и основные функции витамина D известны давно (профилактика рахита у детей, участие в фосфорно-кальциевом обмене), спектр знаний о нем в последнее время значительно расширился. Сегодня известно, что витамин D, по сути будучи гормоном D, необходим для поддержания физиологических процессов и оптимального состояния здоровья. Рецепторы к витамину D присутствуют в большинстве клеток и тканей организма человека. К биологическим функциям витамина (гормона) D относят торможение клеточной пролиферации и ангиогенеза, стимуляцию продукции инсулина и кателицидинов (антимикробных пептидов), ингибирование продукции ренина, противовоспалительное, антигипертензивное и другие действия [1, 2, 9] (рис. 1).
В детском и юношеском возрасте адекватные уровни витамина (гормона) D необходимы для обеспечения роста клеток, формирования скелета и роста. Как показали последние эпидемиологические и экспериментальные данные, низкий уровень витамина (гормона) D тесно связан с общей смертностью, развитием сердечно-сосудистых и онкологических заболеваний (в основном рака молочной железы, простаты и толстого кишечника), артериальной гипертензии, саркопении, метаболического синдрома, а также инсулинорезистентности и сахарного диабета (СД) 1 и 2 типов у взрослых [10–18].
Дефицит витамина (гормона) D – новая метаболическая пандемия XXI века
Дефицит витамина (гормона) D, который является новой неинфекционной пандемией XXI века среди взрослого населения, проживающего севернее 35-й параллели, обусловлен резким снижением периода пребывания на солнце [2, 9].
У жителей северных стран, где имеют место существенные сезонные различия в уровне естественной освещенности, уровень витамина (гормона) D в крови снижается в темные зимние месяцы, достигая максимальной концентрации в течение лета. При этом пик рождаемости отмечается весной [19]. Подобный парадокс можно объяснить, в частности, сезонными изменениями гипоталамо-гипофизарной системы и нейротрансмиттеров головного мозга (серотонина, дофамина и эндогенных опиоидов) [19].
Данные о частоте дефицита витамина (гормона) D в популяции в целом неоднозначные, что во многом обусловлено географией района исследования, уровнем годовой инсоляции, климатом, характером и привычками питания. Однако доподлинно известно, что свыше 50% людей в мире имеют дефицит витамина (гормона) D, среди пожилых людей этот показатель достигает 80–90%. Кроме того, уровень 25(ОН)D с возрастом снижается даже у тех, кто проживает в регионах с достаточным уровнем инсоляции [2, 9].
Россияне относятся к группе высокого риска в отношении дефицита витамина (гормона) D в силу указанных географических факторов. На сегодняшний день в России опубликованы результаты пока единичных исследований по распространенности дефицита витамина (гормона) D среди жителей страны. В России, как и большинстве северных стран, частота дефицита витамина D среди населения приобретает угрожающий характер [20].
В ходе пилотного исследования нами установлено, что тяжелый дефицит витамина (гормона) D (уровень витамина D3 в крови 3 в крови > 29 нг/мл) отсутствует у 26,32% женщин и 37,63% мужчин. Учитывая высокую распространенность (74% у женщин и 62% у мужчин) дефицита витамина (гормона) D у пациентов с саркопенией, есть основания полагать, что его недостаточность – один из ключевых компонентов патогенеза саркопении – дефицита количества и качества мышечной массы [21].
В группе риска по развитию дефицита витамина (гормона) D находятся младенцы, пожилые лица, люди с ограниченным пребыванием на солнце, темнокожие, пациенты с ожирением, заболеваниями, сопровождающимися нарушением всасывания жиров, в том числе перенесшие шунтирование желудка [9].
Крайне важно учитывать высокий риск развития дефицита витамина (гормона) D у пациентов с ожирением. Витамин (гормон) D – мощный жиросжигающий гормон с антиоксидантными свойствами, и его роль в комплексной терапии ожирения сложно переоценить [22].
Считается, что серьезный дефицит витамина (гормона) D выявляется при концентрации 25(OH)D в сыворотке крови
В целом у 40–60% населения земного шара статус витамина (гормона) D расценивается как недостаточный. Эпидемиологический рост социально значимых заболеваний, таких как сахарный диабет, остеопороз, злокачественные опухоли и аутоиммунные болезни, развитие которых связано, в частности, с низким уровнем витамина D, делает вопросы коррекции уровней витамина D весьма актуальными [9].
Гиповитаминоз D чаще развивается у пожилых людей, которые практически не выходят из дома и не подвергаются инсоляции. При этом не вырабатывается витамин D3, на который приходится до 80% необходимого количества витамина D. Кроме того, у пожилых людей значительно снижена способность синтезировать витамин D при воздействии ультрафиолета B. Чтобы предотвратить развитие рака или повреждение кожи, они могут использовать солнцезащитные кремы или защитную одежду.
Примерно четверть пожилых пациентов в стационарах в определенной степени страдают остеопорозом. В группу риска в отношении гиповитаминоза D входят беременные и кормящие женщины, жители северных районов [23].
Для профилактического поддержания оптимального уровня витамина D могут использоваться монопрепараты, содержащие витамин D3. В конце 2014 г. на российском фармацевтическом рынке появился препарат Мульти-табс Витамин D3. Его суточная доза удовлетворяет суточную физиологическую потребность в витамине D у детей старше трех лет и взрослых.
Частота дефицита витамина (гормона) D в андрологической практике
Результаты последних эпидемиологических исследований свидетельствуют о высокой частоте нераспознанного дефицита/недостаточности витамина (гормона) D у больных уроандрологического профиля. Так, M.S. Pitman и соавт. (2011) проанализировали результаты обследования 3763 мужчин из урологических баз медицинских данных. Исследователи пришли к выводу, что у 68% урологических пациентов неадекватный уровень витамина D, у 52% из них – нераспознанные дефицит или недостаточность витамина D [24]. Чаще D-дефицит выявляется у пациентов моложе 50 лет (44,5%), чернокожих (53,2%) или лиц испанской расы (41,6%) (р
По данным И.А. Тюзикова (2014), приблизительно у 50% российских мужчин имеет место недиагностированная недостаточность витамина (гормона) D, а у каждого третьего – тяжелый дефицит витамина (гормона) D. При этом наиболее часто дефицит витамина (гормона) D у мужчин выявляется при ожирении, андрогенном дефиците, бесплодии и заболеваниях предстательной железы [25].
Витамин (гормон) D и тестостерон у мужчин
При проведении ряда исследований выявлены сезонные колебания уровня витамина (гормона) D: высокий уровень – летом и осенью, низкий – зимой и весной. Эти колебания совпадают с аналогичными годичными циклами колебаний уровня тестостерона у мужчин [26]. Так, E. Wehr и соавт. (2010) провели перекрестное исследование с участием 2299 мужчин, посвященное оценке уровней 25(ОН)D, общего тестостерона и глобулина, связывающего половые стероиды (ГСПС). Кроме того, был рассчитан индекс свободных андрогенов (ИСА) [26]. Показано, что мужчины без дефицита/недостаточности витамина (гормона) D (уровень в крови ≥ 30 нг/мл) имели достоверно более высокий уровень общего тестостерона, ИСА и достоверно более низкий уровень ГСПС крови по сравнению с теми, у кого отмечались недостаточность витамина (гормона) D (20–29 нг/мл) или его дефицит (
Крупномасштабное европейское исследование EMAS (2012) выявило независимые корреляции между уровнем витамина (гормона) D и уровнем тестостерона у мужчин [30]. Уровень 25(OH)D положительно коррелировал с уровнем общего и свободного тестостерона крови и отрицательно с уровнем эстрадиола и лютеинизирующего гормона при поправках на возраст. D-дефицит достоверно ассоциировался с компенсированным и вторичным гипогонадизмом у мужчин [30].
K. Nimptsch и соавт. (2012) изучали взаимосвязь между уровнями 25(ОН)D, общего и свободного тестостерона у 1362 мужчин [31]. Как показали результаты, уровень 25(OH)D положительно коррелировал с уровнями общего и свободного тестостерона. Зависимость между уровнями 25(OH)D, общего и свободного тестостерона при низких значениях плазменного уровня 25(OH)D оказалась линейной. При высоких уровнях витамина D кривая зависимости приобретала форму плато (рис. 2) [31].
Дефицит витамина (гормона) D и метаболические нарушения у мужчин
Получены убедительные доказательства, что дефицит/недостаточность витамина (гормона) D у мужчин достоверно ассоциируется не только с латентным гипогонадизмом, но и с ожирением, инсулинорезистентностью, СД 2 типа и депрессией. Правда, многие механизмы такой связи остаются не до конца изученными [3, 9, 29, 30]. Как известно, дефицит витамина (гормона) D независимо связан с низким уровнем липопротеинов высокой плотности (ЛПВП) и степенью выраженности ожирения [32]. Дефицит/недостаточность витамина (гормона) D и патогенетически обусловленный андрогенный дефицит могут быть важными эндокринологическими механизмами, нарушающими соотношение жирозапасающих (пролактин, инсулин, кортизол) и жиросжигающих (гормон роста, катехоламины, половые гормоны, тиреоидные гормоны) гормонов. Развивающееся ожирение в свою очередь может способствовать дальнейшему уменьшению уровня циркулирующего в крови витамина (гормона) D за счет его повышенного захвата жировой тканью [32]. В то же время пациенты с ожирением часто избегают солнечного света, который необходим для синтеза витамина (гормона) D. Соматические заболевания, ассоциированные с ожирением, прежде всего сердечно-сосудистые, не позволяют таким пациентам долго находиться под прямыми лучами солнца, что замыкает порочный круг патогенеза [33].
По мнению ряда исследователей, именно ожирение следует считать важным промежуточным фактором риска, приводящим к высокой мужской смертности [34]. Имеются также доказательства, что низкий уровень витамина (гормона) D служит независимым предиктором ожирения [35]. В этой связи ассоциация между низким уровнем витамина (гормона) D и инсулинорезистентностью может быть опосредована негативными метаболическими факторами ожирения [36].
Восполнение дефицита витамина (гормона) D благоприятно влияет на эффекты эндогенного инсулина, стимулируя экспрессию гена инсулинового рецептора и тем самым улучшая опосредованный инсулином внутриклеточный транспорт глюкозы [37].
У мужчин с СД 2 типа связь между уровнем витамина (гормона) D и уровнем тестостерона прослеживается более четко и достоверно. При этом частота дефицита/недостаточности витамина (гормона) D, ассоциированного с гипогонадизмом, у них достоверно выше, чем в общей популяции без СД [38].
Дефицит витамина (гормона) D и мужское бесплодие
В последнее время появляется все больше данных, подтверждающих роль витамина (гормона) D в сперматогенезе [39–44].
Выявлена взаимосвязь между низким уровнем витамина (гормона) D и снижением подвижности и количества морфологически нормальных сперматозоидов. В частности, установлена положительная корреляция между уровнем 25(OH)D и прогрессивной подвижностью сперматозоидов. В отличие от мужчин с нормальным уровнем витамина (гормона) D (> 30 нг/мл) у мужчин с дефицитом витамина (
Гормон D способен воздействовать на сперматогенез как напрямую, так и опосредованно, через уровень тестостерона – ключевого гормона, необходимого для правильного созревания сперматозоидов [39–46]. Прямое влияние гормона D на репродуктивную функцию предопределяется тем, что его рецепторы в большом количестве экспрессируются в гладких мышцах придатка яичка, сперматогониях, клетках Сертоли, семенных канальцах, предстательной железе и семенных пузырьках [46–49]. Кроме того, D-рецепторы присутствуют в гомогенатах яичек [50]. Совсем недавно D-рецепторы были обнаружены в сперматозоидах человека, а ультрамикроскопические исследования позволили установить, что наибольшая их плотность наблюдается в ядрах половых клеток [40, 42, 43].
Конкретные механизмы, посредством которых витамин D влияет на мужскую репродукцию, остаются неясными. Недавно было установлено, что витамин D активирует определенные участки 19 из 2483 специфических генов, выявленных в клетках яичек самцов мышей [41]. Из этих генов наиболее важным регулятором сперматогенеза может быть ген, регулирующий клеточный гомеостаз холестерина (ген ABCA1), который представлен главным образом в клетках Сертоли. У мышей, нокаутированных по гену ABCA1, отмечалось значительное уменьшение уровня интратестикулярного тестостерона, а также снижение количества сперматозоидов по сравнению с интактными животными [51]. Отсутствие гена ABCA1 приводит к истощению запасов липидов, в том числе ЛПВП, в клетках Лейдига, служащих основным источником холестерина для стероидогенеза. Таким образом, функция клеток Лейдига может быть нарушена при отсутствии или мутации гена ABCA1.
L. Zanatta и соавт. (2011) сообщили, что нарушение метаболизма 1,25(OH)D в плазматической мембране способно приводить к нарушению поглощения кальция и дисфункции фермента гамма-глутамилтранспептидазы (гамма-ГТП) в незрелых яичках крысы, а гамма-ГТП участвует в синтезе специфических белков, секретируемых клетками Сертоли [52].
Доказано, что регулятором функции D-рецепторов в яичках выступает тестостерон, который усиливает активность 1-альфа-гидроксилазы – ключевого фермента метаболизма витамина D, преобразующего 25(OH)D в биологически более активную форму 1,25(OH)D2 [53, 54].
В экспериментальных исследованиях витамин (гормон) D продемонстрировал мощный стимулирующий эффект в отношении накопления аминокислот в яичках 11-дневных крыс, который может быть заблокирован циклогексимидом [55].
V.L. Akerstrom и соавт. (1992) выявили повышенное поглощение кальция клетками Сертоли типа TM4, которое опосредовано через 1,25(OH)2D3 [56].
При изучении спермы человека установлено влияние 1,25(OH)2D3 на уровень холестерина и фосфорилирование спермальных белков, что приводит к повышению жизнеспособности сперматозоидов [57].
Витамин (гормон) D играет важную роль в процессах экстратестикулярного созревания спермы путем воздействия на капацитацию и модулирования жизнеспособности половых клеток. S. Aquila и соавт. (2009) показали, что 1,25(OH)2D3 через D-рецепторы увеличивает внутриклеточный уровень Ca2+ в сперме и активизирует белок движения спермиев акрозин [40].
Кроме того, 1,25(OH)2D3 снижает содержание триглицеридов одновременно с увеличением активности липазы спермы. Исходя из этого выдвинута гипотеза о том, что липидный обмен в сперматозоидах активизируется для удовлетворения их энергетических потребностей, которые активно расходуются в процессе капацитации, что позволяет половым клеткам тратить энергию в меньших объемах, но в течение более длительного периода [40].
Дефицит витамина D и заболевания предстательной железы
В последние годы установлена достоверная связь между уровнем витамина D в крови и частотой заболеваний предстательной железы [58]. Так, блокада простатических рецепторов к витамину (гормону) D приводит к развитию аутоиммунного хронического простатита, что связано со способностью естественных метаболитов витамина (гормона) D оказывать выраженный антибактериальный и противовоспалительный эффект (рис. 3) [49, 59–61].
Уровни 25(OH)D, альбумина, скорректированного по сывороточному кальцию, ГСПС и ЛПВП находятся в достоверной обратной связи с объемом предстательной железы [14]. Витамин (гормон) D ингибирует ROCK-киназу, циклооксигеназу 2 и простагландины Е2 в стромальных клетках простаты, что обеспечивает профилактический эффект в отношении доброкачественной гиперплазии предстательной железы (рис. 4) [61, 62].
В метаанализе 2014 г., посвященном влиянию полиморфизма генов рецепторов VDR (гены BsmI, TaqI, FokI и ApaI) на риск развития рака предстательной железы (РПЖ) и основанном на анализе 126 исследований, достоверно показано, что риск развития РПЖ может быть связан не только с плазменным уровнем витамина (гормона) D, но и с полиморфизмом гена рецепторов к нему [18].
По данным W.B. Grant (2014), дефицит витамина (гормона) D ассоциируется с увеличением риска развития более агрессивного РПЖ у пациентов с повышенным уровнем простатического специфического антигена крови или подозрением на РПЖ по результатам пальцевого ректального исследования предстательной железы [63]. Поэтому предварительное определение уровня витамина (гормона) D в крови перед пункционной биопсией предстательной железы у таких пациентов может иметь значение для прогнозирования положительных или отрицательных результатов биопсии [63]. Кроме того, данные систематического обзора 2014 г. свидетельствуют о том, что дефицит витамина (гормона) D у мужчин может рассматриваться как достоверный предиктор повышенного риска РПЖ [64].
Заключение
Витамин D является уникальным, многосторонним и высоко метаболически активным стероидным гормоном, который достоверно связан с другими гормональными регуляторами функций мужского организма. Спектр жизненно важных биологических эффектов витамина (гормона) D чрезвычайно широк, а распространенность его дефицита высока. Именно поэтому компенсация дефицита витамина (гормона) D является важной профилактической и лечебной опцией в рамках антивозрастных терапевтических стратегий, направленных на увеличение продолжительности качественной жизни мужчин.
Кроме того, данная проблема весьма актуальна для андрологической практики, поскольку витамин (гормон) D активно участвует в патогенезе большинства заболеваний мочеполовой и репродуктивной систем у мужчин. Управление этим гормоном может стать прорывом в повышении эффективности профилактических и лечебных мероприятий при андрологических заболеваниях.
umedp.ru
Витамин D может значительно снизить риск метаболического синдрома
От д-ра Меркола
Витамин D — это стероидный гормон, который влияет практически на каждую клетку вашего тела, поэтому поддержание здорового уровня важно не только для костей, но также для здоровья сердца и мозга, оптимальной работы иммунной системы и общей профилактики заболеваний. Фактически, существует важная связь между недостаточным уровнем витамина D и инсулинорезистентностью, метаболическим синдромом и диабетом, как типа 1 (инсулинозависимый диабет), так и типа 2.
По словам соавтора Элианы Агиар Петри Нахас, профессора гинекологии и акушерства в Медицинской школе Ботукату государственного университета Сан-Паулу, «чем ниже уровень витамина D в крови, тем чаще встречается метаболический синдром». Результаты показывают, что прием добавок и поддержание адекватного уровня витамина D у женщин в постменопаузе может снизить риск заболевания».
Что такое метаболический синдром?
Метаболический синдром характеризуется совокупностью факторов, в том числе:
- Низкий уровень холестерина липопротеинов высокой плотности (ЛПВП)
- Высокий уровень триглицеридов
- Большая окружность талии (указывает на высокий уровень вредного висцерального жира вокруг внутренних органов)
- Высокое кровяное давление
- Высокий уровень сахара в крови и / или резистентность к инсулину
Наличие трех или более из этих факторов считается свидетельством метаболической дисфункции, которая создает основу для хронических заболеваний, включая диабет 2 типа, болезни сердца, инсульт, подагру, рак, болезнь Альцгеймера, неалкогольную жировую болезнь печени (НАЖБП) и многое другое, и убедительные данные свидетельствуют о том, что низкий уровень витамина D играет важную роль в развитии этих факторов риска.
Низкий уровень витамина D повышает риск метаболического синдрома и связанных с ним заболеваний
Из 463 женщин в упомянутом исследовании, почти 33 процента имели недостаток витамина D, характеризующися уровнем от 20 до 29 нанограмм на миллилитр (нг/мл), и более 35 процентов имели дефицит (ниже 20 нг/мл). Только у 32 процентов были «достаточные» уровни в 30 нг/мл или выше.
«Достаточные» здесь в кавычках, поскольку есть убедительные результаты исследований, предполагающих, что 40 нг/мл — это самый низкий уровень достаточности, и что идеальные уровни для оптимального здоровья и профилактики заболеваний на самом деле находятся между 60 и 80 нг/мл.
Почти 58% пациентов с недостатком или дефицитом витамина D имели факторы риска, подходящие под диагностику метаболического синдрома.
Параметры метаболического синдрома включали окружность талии более 88 сантиметров, артериальное давление выше 130/85 мм рт.ст., уровень глюкозы натощак выше 100 миллиграммов на децилитр (мг/дл), триглицериды выше 150 мг/дл и холестерин ЛПВП ниже 50 мг/дл. Диагноз метаболического синдрома ставился, если присутствовали три или более из этих критериев.
«Наиболее вероятное объяснение этой связи заключается в том, что витамин D влияет на секрецию и чувствительность к инсулину, которые задействованы в [метаболическом синдроме]», — сообщает EurekAlert. «Рецептор витамина D экспрессируется в секретирующих инсулин бета-клетках поджелудочной железы и в периферических тканях-мишенях, таких как скелетные мышцы и жировая ткань. Дефицит витамина D может поставить под угрозу способность бета-клеток превращать проинсулин в инсулин …
По словам Нахас, старение является ключевым фактором дефицита витамина D. ‘Воздействие солнца активирует своего рода предварительный витамин D в жировой ткани под кожей … Старение приводит не только к потере мышечной массы, но и к изменениям в составе тела, и этот предварительный витамин D теряется. Вот почему пожилые люди производят меньше витамина D, даже если они получают много солнечного света».
По ее мнению, женщины в постменопаузе заслуживают и требуют более конкретной помощи. Они должны обратиться к врачу по поводу необходимости приема добавки витамина D. «Гиповитаминоз может иметь последствия, будь то рак молочной железы, сосудистые заболевания или метаболический синдром», — сказала она».
Метаболический синдром коренится в резистентности к инсулину
Метаболический синдром можно более точно назвать синдромом инсулинорезистентности, поскольку она лежит в основе всех его факторов риска. Более того, поскольку секреция инсулина является ключевым показателем инсулинорезистентности, измерение уровня инсулина — особенно после еды (после приема пищи) — даст вам необходимую информацию без необходимости оценки других параметров метаболического синдрома.
В видео выше присутствует покойный доктор Джозеф Крафт, который написал книгу «Эпидемия диабета и вы: нужно ли всем сдавать анализы?» На основе данных 14000 пациентов Крафт разработал тест, который является мощным предиктором диабета.
Он давал пациентам выпить 75 граммов глюкозы, а затем пять часов измерял их инсулиновый ответ с интервалом в полчаса. Это самый чувствительный тест на инсулинорезистентность, гораздо более точный, чем уровень инсулина натощак.
Крафт заметил пять характерных особенностей, свидетельствующих о том, что подавляющее большинство людей уже болели диабетом, хотя уровень глюкозы натощак был нормальным. Фактически, 90 процентов пациентов с гиперинсулинемией (то есть, когда у вас в крови избыток инсулина относительно уровня глюкозы) прошли тест на глюкозу натощак, а 50 процентов — тест на толерантность к глюкозе.
Только у 20 процентов пациентов был паттерн, сигнализирующий о здоровой постпрандиальной чувствительности к инсулину, что означает, что 80 процентов были на самом деле резистентны к инсулину и имели повышенный риск диабета 2 типа. Один из основных выводов – инсулинорезистентность и гиперинсулинемия являются двумя сторонами одной медали, поскольку они движут и способствуют друг другу.
Другими словами, если у вас гиперинсулинемия, вы, по существу, резистентны к инсулину и на пути к развитию полномасштабного диабета, если вы не измените свой образ жизни, начиная с диеты.
Резистентность к инсулину и гиперинсулинемия имеют одинаковые последствия
Гиперинсулинемия означает, что в жировой клетке содержится больше инсулина, а значит, вы будете направлять больше энергии в эти жировые клетки (потому что именно это делает инсулин). Резистентность к инсулину явно связана с увеличением веса, но, хотя многие считают, что она вызвана избыточным весом, д-р Роберт Люстиг доказывает обратное, то есть, именно инсулин вызывает увеличение веса.
Когда ваша печень превращает избыток сахара в жир и становится резистентной к инсулину, это вызывает гиперинсулинемию, а она приводит к накоплению энергии в форме жировых отложений.
По мере увеличения количества жира в печени у вас развивается жировая болезнь, которая, в свою очередь, приводит к повышению уровня инсулина в крови и связанных с ним механизмов, которые переносят липиды (жиры) в стенки сосудов, что является отличительным признаком атеросклероза. Это также приводит к высокому уровню глюкозы в крови, особенно после приема пищи, и это также имеет механистические пути, которые способствуют атеросклерозу.
Высокое кровяное давление является еще одним побочным эффектом инсулинорезистентности, который стимулирует атеросклероз, перенося давление на ваши артерии. Считается, что большая часть идиопатической гипертонии (высокое кровяное давление без известной причины) вызвана гиперинсулинемией.
Гиперинсулинемия / резистентность к инсулину также способствуют воспалению, заставляя ваш висцеральный жир выделять воспалительные цитокины и системные сигнальные молекулы. Со временем ваш висцеральный жир также становится все более устойчивым к инсулину, что приводит к прерыванию системной сигнализации.
В целом, этот каскад событий вызывает атерогенную дислипидемию, характеризующуюся высоким содержанием холестерина ЛПНП, окисленных ЛПНП и триглицеридов, и низкому уровню ЛПВП. В конечном счете, эти факторы приводят к развитию заболеваний сердца, но все они основаны на резистентности к инсулину, и, следовательно, ее устранение должно быть целью лечения. Вот где на помощь вам приходит диета.
Доказательства достаточно ясны: резистентность к инсулину является результатом диеты с высоким содержанием сахара (особенно переработанной фруктозы, которая оказывает более пагубное метаболическое воздействие, чем глюкоза).
Например, в статье, опубликованной в журнале JAMA Internal Medicine в 2014 году, рассматривалось потребление добавленного сахара в течение двух десятилетий в процентном отношении к общему количеству калорий, и был сделан вывод о том, что оно значительно способствует смертности от сердечно-сосудистых заболеваний. Люди, 30 процентов ежедневных калорий которых поступали из добавленного сахара, имели в четыре раза больший риск умереть от болезней сердца.
Искусственные подсластители также угрожают вашему метаболическому здоровью
Из последних связанных с этой темой новостей: исследователи связывают регулярное потребление искусственного подсластителя сукралозы с повышенным риском метаболического синдрома. Как сообщает MedPage Today, «на клеточном уровне у тех, кто потреблял сукралозу, наблюдалось повышенное поглощение глюкозы, воспаление и адипогенез — все это было наиболее заметно у людей с ожирением».
Результаты были представлены на ежегодном собрании Эндокринного общества в Чикаго. В целом, сукралоза «в зависимости от дозы была связана с активацией генов, относящихся с адипогенезу», и те, кто подвергался наибольшему воздействию, имели наиболее выраженную активацию генов.
GLUT4, переносчик глюкозы (то есть белок, который помогает доставлять глюкозу в клетку), был активирован примерно на 250 процентов у участников с ожирением, что приводило к накоплению жира в организме. Два гена вкусовых рецепторов также были активированы на 150-180%.
Люди с ожирением, которые потребляли сукралозу, также имели усиленную реакцию на инсулин и более высокий уровень триглицеридов, чем люди с ожирением, которые не потребляли искусственные подсластители. Как отметил соавтор доктор Сабьясачи Сен, который рекомендует медицинским работникам проинструктировать своих пациентов с ожирением избегать как сахаросодержащих, так и искусственно подслащенных напитков:
«Единственное, чего нет [в искусственно подслащенных напитках], это калории — дело не в их добавлении, а во всем остальном, что делает глюкоза. Она не должна быть заменой в подслащенных напитках, потому что, очевидно, она вызывает воспаление, образование жира и так далее.
Но вызывают ли [искусственные подсластители] некоторое воспаление и активные формы кислорода сверх того, что делает глюкоза? Я думаю, что на это есть какие-то намеки, но я не могу сказать точно».
Как обратить вспять резистентность к инсулину
Таким образом, метаболический синдром коренится в резистентности к инсулину, и подавляющее большинство людей — вероятно, 8 из 10 американцев — в некоторой степени резистентны к инсулину, что предрасполагает их к диабету 2 типа и связанным с ним проблемам со здоровьем, включая болезни сердца, рак и болезнь Альцгеймера.
Основываясь на этой статистике, редкому человеку не нужно учитывать свою диету и физическую активность, так как это две наиболее важные и наиболее эффективные стратегии профилактики и лечения. Хорошей новостью является то, что с резистентностью к инсулину легко справиться и она полностью предотвратима и обратима.
То же самое касается полноценного диабета 2 типа. Первоначально я написал книгу «Жир в качестве топлива» для больных раком, но она еще более эффективна при резистентности к инсулину, метаболическом синдроме и диабете. Рак представляет собой сложную и, как правило, серьезную проблему для лечения, требующую не только диеты.
Вот краткое изложение некоторых наиболее важных рекомендаций. В общем этот план снизит ваш риск диабета и связанных с ним хронических заболеваний и поможет вам избежать дальнейшего ухудшения здоровья.
Ограничьте добавленный сахар до 25 грамм в день. Если вы инсулинорезистентны или страдаете диабетом, уменьшите общее потребление сахара до 15 г в день до тех пор, пока резистентность к инсулину / лептину не исчезнет (затем его можно увеличить до 25 г), и начните периодически голодать как можно быстрее. Также избегайте искусственных подсластителей, которые можно найти в еде, закусках и напитках. |
Ограничьте количество чистых углеводов (общее количество углеводов за вычетом клетчатки) и белка и замените их большим количеством высококачественных полезных жиров, таких как семена, орехи, сырое органическое масло, оливки, авокадо, кокосовое масло, органические яйца и животные жиры, включая омега-3 животного происхождения. Избегайте всех переработанных продуктов, включая мясо. Чтобы ознакомиться со списком продуктов, которые особенно полезны для диабетиков, прочитайте статью «Девять суперпродуктов для диабетиков». |
Выполняйте физические упражнения каждую неделю и больше двигайтесь в часы бодрствования, чтобы сидеть менее трех часов в день. |
Выспайтесь. Большинству нужно около восьми часов сна за ночь. Это поможет нормализовать вашу гормональную систему. Исследования показали, что недостаток сна может оказать существенное влияние на вашу чувствительность к инсулину. |
Оптимизируйте уровень витамина D, в идеале, с помощью разумного пребывания на солнце. Если вы принимаете пероральную добавку витамина D3, обязательно увеличьте потребление магния и витамина K2, так как эти питательные вещества работают в тандеме. |
Оптимизируйте здоровье кишечника, регулярно потребляя ферментированные продукты и / или принимая высококачественные пробиотические добавки. |
russian.mercola.com
Витамин D и сахарный диабет – какова связь?

Сахарный диабет – серьёзная болезнь с множественными осложнениями. В основном, внимание привлечено к состоянию сердечно-сосудистой системы пациента с сахарным диабетом, работе почек, нервам рук и ног. Но один вопрос набирает всё большую популярность: как витамин D может улучшить качество жизни и течение болезни пациентов с сахарным диабетом? Необходим ли ежедневный приём витамина D пациентам с сахарным диабетом в дополнение к ежедневному рациону? Цель статьи – дать ответы на эти вопросы, а также рассказать о новейших исследованиях уровня витамина D у жителей Латвии.
Что такое витамин D?
Витамин D – это жирорастворимый витамин, который образуется в организме человека под влиянием солнечного света, и который также можно получать с некоторыми продуктами питания. Витамин D, образующийся в коже человека под воздействием солнечных лучей, – это витамин D3, или холекальциферол. Он обеспечивает организм человека 80–90% необходимого количества витамина D. Его также можно получить с некоторыми продуктами питания (например, лососем и консервированным тунцом). Лишь в некоторых видах растений и грибов (например, в боровиках, шиитаке) образуется витамин D2, или эргокальциферол.
В организме витамин D видоизменяется, чтобы превратиться в активную форму. Сначала витамин D в печени преобразуется в кальцидиол, или витамин 25(OH)D. Важнейший орган, в котором происходят последующие превращения – почки. В почках витамин D преобразуется в гормон кальцитриол – витамин 1,25(OH)D, который влияет на работу всех систем органов.
Как диагностируют дефицит витамина D?
Чтобы определить уровень витамина D в организме и сделать вывод, достаточен ли этот уровень, необходимо лабораторно определить уровень витамина 25(OH)D, или кальцидиола, в крови, так как этот показатель указывает на общий уровень витамина D в организме. Период полураспада кальцидиола составляет 2–3 недели, поэтому после начала лечения его необходимо определять повторно не раньше, чем через 2 месяца. Лабораторное определение уровня кальцитриола, или 1,25(OH)D3, нецелесообразно, так как период его полураспада составляет всего 4–6 часов, и его концентрация в организме низка.
Считается общепринятым, что уровень витамина D в крови лабораторно определяют, если у пациента имеются соответствующие жалобы или факторы риска (см. далее). О недостаточном уровне витамина D в организме могут свидетельствовать такие симптомы как, например, усталость, мышечная слабость, бессилие, частые простуды или ухудшение состояния зубов. Факторы риска дефицита витамина D – недостаточное нахождение на солнце (например, работа в ночную смену или вынужденная неподвижность в результате какого-либо другого заболевания), хронические заболевания печени (например, хронический гепатит C или цирроз печени), хроническое заболевание почек, недостаточное всасывание витамина D в желудочно-кишечном тракте (например, после операции на желудочно-кишечном тракте).
Что означают результаты полученных анализов?
- Оптимальный уровень витамина D составляет 40–55 нг/мл.
- Достаточный уровень витамина D – выше 30 нг/мл.
- Недостаточный уровень витамина D находится в пределах от 20 до 29 нг/мл.
- Уровень витамина D ниже 19 нг/мл означает дефицит витамина D в организме.
Витамин D и сахарный диабет
За последнее десятилетие исследователи обнаружили, что витамин D имеет существенное значение в профилактике и течении сахарного диабета.
Низкий уровень витамина D и риск развития сахарного диабета
Такие факторы риска развития сахарного диабета, как, например, увеличенный вес тела, малоподвижный образ жизни, повышенное содержание углеводов в рационе известны в течение долгого времени. Но существуют пациенты, заболевающие диабетом, несмотря на снижение веса тела и соблюдение диеты. Поэтому существует актуальная необходимость поиска дополнительных факторов, определяющих развитие сахарного диабета. Играет ли роль в снижении риска развития сахарного диабета уровень витамина D в организме?
- Известно, что уровень витамина 25(OH)D ниже 20 нг/мл связан с 74% риском развития метаболического синдрома! Считается, что метаболический синдром – предвестник развития сахарного диабета 2 типа, так как он включает в себя нарушения углеводного обмена, увеличенный вес тела и повышенное давление.
- Уровень витамина 25(OH)D ниже 20 нг/мл также связан со сниженной чувствительностью тканей организма к инсулину, или так называемой инсулинрезистентностью. Инсулинрезистентность, в свою очередь, также является фактором риска развития сахарного диабета 2 типа, так как глюкоза не попадает в целевые органы (например, в мышцы), и уровень сахара в крови у пациентов хронически повышен.
- Из результатов широких сводных исследований следует, что дети с дефицитом витамина D (уровень витамина 25(OH)D в организме <19 нг/мл) подвержены большему риску развития сахарного диабета 1 типа. В финском исследовании с участием 12 тысяч новорождённых и их последующим наблюдением был сделан вывод, что дополнительный приём витамина D в рекомендованной дозе – 2000 международных единиц, или МЕ, способствовал меньшему риску заболеть сахарным диабетом 1 типа.
- Витамин D имеет значение в развитии не только сахарного диабета 1 и 2 типа, но и гестационного диабета, или диабета беременных. У беременных с пониженным уровнем витамина D в организме больший риск заболеть диабетом во время беременности.
Нормализовав уровень витамина D в организме, можно существенно снизить возможность заболеть сахарным диабетом!
Низкий уровень витамина D и течение сахарного диабета
В течение сахарного диабета важны три компонента – недостаточная активность поджелудочной железы, инсулинрезистентность (см. выше) и хроническое воспаление.
- Витамин D и функция поджелудочной железы. Обнаружено, что на поверхности клеток поджелудочной железы, выделяющей столь необходимый нам инсулин, или так называемых бета-клеток, существуют места, с которыми может связываться активная форма витамина D. Витамин D обеспечивает усиленное выделение инсулина из бета-клеток в случае, когда с пищей приняты углеводсодержащие продукты. Это означает, что витамин D не влияет на выделение так называемого базального инсулина (который не зависит от еды и выделяется круглосуточно), а улучшает выделение инсулина во время принятия пищи. Процесс выделения инсулина зависит от кальция, в свою очередь, витамин D принимает участие в кальциевом обмене. Чтобы принятый с пищей кальций всосался в желудок и тонкий кишечник, необходим витамин D.
- Витамин D и инсулинрезистентность. Витамин D улучшает чувствительность тканей (например, мышечных и жировых тканей) к инсулину как непосредственно, так и при участии кальция. Таким образом, уровень сахара в крови сохраняется высоким более короткое время, и показатели компенсации сахарного диабета улучшаются.
- Витамин D и воспаление. Известно, что витамин D уменьшает воспаление, но необходимо провести дополнительные исследования, связанные с воспалением именно у пациентов с сахарным диабетом. Тогда можно сделать вывод о том, насколько витамин D влияет на развитие осложнений у пациентов с сахарным диабетом.
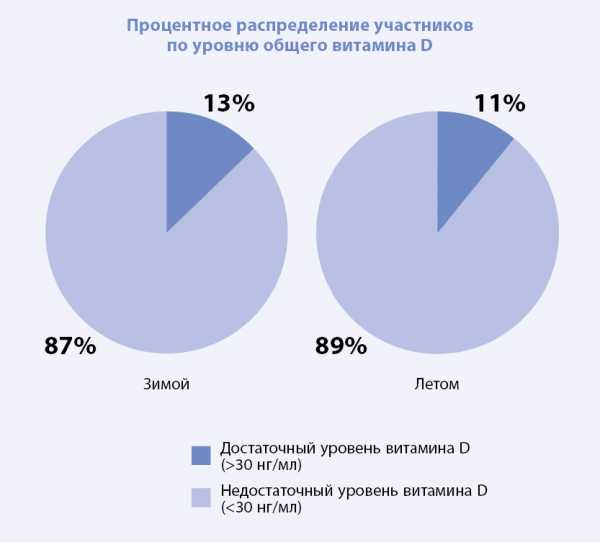
Положительное влияние витамина D в случае сахарного диабета
Достаточный уровень витамина D в организме в долгосрочной перспективе может помочь снизить вес тела. Витамин D также влияет на уровень гормона лептина в организме, улучшающего чувство сытости, а также контролирующего накопление жировой ткани.
Каков уровень витамина D у жителей Латвии?
В 2014 году было проведено первое исследование об уровне витамина D у здоровых взрослых жителей Латвии. Исследование проводили врачи стационара Гайльэзерс Рижской Восточной университетской клинической больницы – др. Майя Мукане и др. Ингварс Раса.
Отозвалось 254 молодых, здоровых добровольца, у которых определили уровень общего витамина D зимой, а летом отозвалось 153 добровольца. В результате исследования констатировано, что у большинства жителей Латвии уровень витамина D не зависит от времени года – как зимой, так и летом он недостаточен! Расчёты среднего уровня витамина D у добровольцев зимой показали, что он составляет лишь 17,8 нг/мл, что соответствует дефициту витамина D.
Зимой недостаточный уровень витамина D был у 89% участников исследования! Таким образом, нетрудно подсчитать, что только у десятой части добровольцев уровень витамина D зимой достигает нормы, но необходимо иметь в виду, что это не оптимальный уровень витамина D (40–55 нг/мл).
Летом в Латвии бывают солнечные дни, но возникает вопрос, достаточно ли их для образования витамина D в коже и нормализации его уровня? К сожалению, в Латвии мало солнечных дней, и на небе слишком много облаков. В летнее время средний уровень витамина D у добровольцев составлял лишь 21,1 нг/мл – недостаточно! Летом витамин D достиг нормы только у 13% добровольцев, что означает, что у 87% пациентов он был ниже установленной нормы – 30 нг/мл. Изучив результаты подробнее, мы пришли к выводу, что у женщин уровень витамина D независимо от времени года немного выше, чем у мужчин, но он всё равно недостаточен.
Как лечить дефицит витамина D?
Если при лабораторном проведении уровня витамина 25(OH)D констатировано, что он не достигает оптимального или достаточного значения, необходимо начать лечение. Наиболее подходящий метод лечения подскажет врач, и он зависит от степени выраженности дефицита витамина D, сопутствующих болезней пациента и других факторов. Если пациент не страдает серьёзными заболеваниями печени или почек, подойдёт приём неактивной формы витамина D. Преимущество стоит отдать медикаментам, содержащим D3, или холекальциферол; в свою очередь, медикаменты, содержащие D2, или эргокальциферол, не рекомендуются. Принимая медикаменты, содержащие холекальциферол, необходимо учитывать дозу, которая зависит от возраста и веса тела. Средняя доза составляет 2000–4000 МЕ в день, а пациентам с повышенным весом тела – в среднем, до 10 000 МЕ в день. Если у пациента обнаружено серьёзное заболевание печени или почек, врач может посоветовать медикаменты, содержащие активную форму витамина D.
Как тесно связан витамин D и сахарный диабет?
- Витамин D снижает риск заболеть сахарным диабетом.
- Витамин D улучшает уровень сахара в крови, инсулинрезистентность, и может помочь снизить вес тела.
- Дефицит витамина D – распространённая проблема в мире, в т.ч., и в Латвии!
- Определите свой уровень витамина D!
- В случае необходимости начните приём витамина D в дополнение к ежедневному рациону!
diabetsunveseliba.lv
